Болит желудок после зондирования
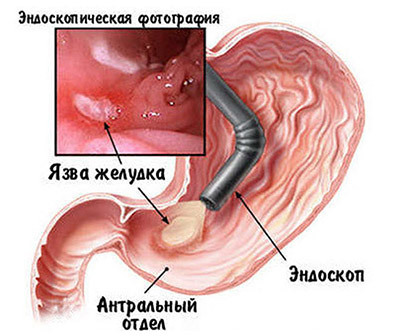
анонимно
Здраствуйте.
В 2004г.(мне на тот год было 18лет) поступил в институт. Из-за больших перерывов между приемами пищи часто испытывал чувство голода. В ноябре очень сильно заболел живот. Были схваткообразные боли возле пупка. Лежал в больнице поставили диагнозы: обострение хрон.гастроуденита. Хронический холлецестит. Желчный рефлюкс-гастрит. Эозинофилов в крови было 67, лейкоцитов 11,2*109 . Прошел дуоденальное зондирование, в желчи много песка.. паразиты нигде не обнаружены. Два месяца меня рвало, крутило по несколько раз в день. Но через два месяца все прошло само собой. Эозинофилы упали до 30.
В 2005г. осенью опять не мог своевременно питаться и всё обострилось. И все те же схваткообразные боли. Эозинофилы 21. Лёг на обследование. Всё опять прошло само собой где-то через месяц. Диагнозы все теже..плюс ещё в желчи обнаружили лямблии. Пропил противоглистные препараты.
28.8.2006г. сдал кровь на гельминты. Обнаружены антитела к лямблиям(в крови) 1,6.
30.01.2007г. прошел дуоденальное зондирование желчного пузыря. Много песка…лямблии не обнаружены.
В декабре 2007г. опять допускал чувство голода. Начались сильные боли возле пупка.(боли схваткообразные начались после рвоты.) Лег в больницу. Поставили диагонозы: хронический панкреатит в фазе обострения. Хрон. холецистит. Дискинезия ЖВП, острый эрозивный гастрит, дуодено-гастральный рефлюкс, дисбактериоз кишечника, эозинофилия(эозинофилы в крови 63). В желчи, в кале лямблии обнаружены не были. Опять около двух месяцев меня рвало,крутило. Выписался с улучшением.
В феврале 2009г. нарушал диету. Начались сильные схваткообразные боли возле пупка. Положили в больницу. После лечения улучшений не было. Рвало меня каждый день. Всё опять прошло само собой через два месяца.
17.03.2009г. Прошел УЗИ. В желчном пузыре много песка и появились два полипа d1=3мм,d2=4мм.
23.03.2009г. сдал кровь на гельминты. Обнаружены антитела к лямблиям(в крови) 1,55.
26.03.2009г. прошел ФКС. без особенностей…
10.04.2009г. прошел дуоденальное зондирование. В желчи много лейкоцитов, лямблии не найдены..
16.11.2011г. начал принимать витамины для волос «Ревалид»
19.12.2011г. был у гастроэнтеролога на консультации. Меня беспокоили частое чувство голода и запоры. Врач для кишечника выписал Рекицен-РД. Я его начал принимать в тот же день когда принял слабительное(Крушина кора). И на следующий день я стал часто ходить в туалет(по три раза в день). Начали появляться кишечные колики. Рекицен пить перестал(пил его всего три дня). Но боли в нижней части живота становились чаще и сильнее. Боли есть и по сей день. Боли были сначала слева от пупка, сейчас чуть выше на один два пальца от пупка. Диету соблюдаю! И соблюдал!
С 13.01.12 началась рвота, 3-4 раза в день. Есть и пить ничего не могу сразу начинает рвать.
Что это может быть?? Опять одна и та же картина. Только теперь началось в момент приема препарата для кишечника(Рекицена).
Какие обследования мне пройти??И где это лучше сделать?? Может это какая-нибудь внутренняя грыжа?? Или глисты? Или язва кишечника? Все начинается с несоблюдением диеты, кроме последнего случая. Почему то очень высокая эозинофилия. Всегда когда у меня были обострения, то боли всегда были слева от пупка или чуть выше пупка на один-два пальца. По разному…
Сейчас боли чуть выше и левее на один два пальца от пупка. И боли схватывающие, иногда постоянные и периодически усиливающиеся… хоть на стену лезь. Слышал о видеокапсульной эндоскопии! Может мне её пройти?? И где это лучше сделать??
Спасибо.
Подозреваю, лямблии все же есть (откуда эозинофилия?). На мой взгляд, Вам нужно минимум обследований и максимум таблеток, возможно капельницы для снятия острого состояния. Прежде всего ферментные препараты длительно, похоже Вы их систематически и не принимали. Боюсь, самый хороший совет — снова к гастроэнтерологу.
Источник
1. Перидуодениты, перигастриты, первисцерит — изменение характера болевых ощущений, ритм болей исчезает, становятся постоянными, интенсивными, особенно при физической работе, после еды могут иррадиировать в разные места.
2. В 10-15 % кровотечение. Возникает рвота с примесью крови или без нее. Дегтеобразный стул (мелена), часто сопровождается гемодинамическими расстройствами, изменение содержания гемоглобина и эритроцитов, формируется острая анемия. ФСГ делать осторожно.
3. Пенетрация 6-10% — появляются острые опоясывающие боли, особенно при пенетрации в поджелудочную железу.
4. Перфорация — кинжальная боль, рвота и т.д. Развивается перитонит. Перфорация может быть подострого характера, если сальник прикрывает перфоративное отверстие. RG — поддифрагмальное скопление газа.
5. Перерождение язвы в рак. К этому склонны лица пожилого и старческого возраста. Боли становятся постоянными, пропадает аппетит, тошнота, отвращение к мясу, снижение массы тела, снижение желудочной секреции вплоть до ахлоргидрии, стойкая положительная реакция Грегерсена, повышенное СОЭ и анепизация.
6. Рубцовый стеноз привратника:
стадия — эпизодическая рвота из-за задержки пищи, частотой 1 раз в 2-3 дня.
стадия — постоянное чувство тяжести, ежедневная рвота, массы содержат пищу, съеденную накануне.
стадия — выраженное стенозирование, с трудом проходит вода, видна желудочная перистальтика, шум плеска. Рвота вызывается искусственно, рвотные массы с гнилостным запахом.
1)Больной должен есть, как нормальный человек; 3-4 раза в день — 7 приемов антацидов в день (2 х 3 + 1 на ночь). Количество антацидов по переносимости (алюминий — запор, магний — понос). Альмагель, фосфолюгель.
2)Препараты, снижающие продукции HCl: в первую очередь Н 2 гистаминоблокаторы: снижают базальную секрецию на 80-90%, снижают стимулированную кислотность на 50%, не влияют на моторику ЖКТ, снижают продукцию желудочного сока.
Зондирование дуоденальное
Зондирование дуоденальное. — Процедура, применяемая при заболеваниях желчевыводящих путей и желчного пузыря. С ее помощью определяют состав желчи, по ряду признаков судят о возможной задержке ее в желчном пузыре, выявляют микробов или паразитов.
Желчь, выделяющуюся из просвета двенадцатиперстной кишки, затем — из желчного пузыря и, наконец, выработанную непосредственно во время процедуры, собирают в пробирки и отправляют на исследование. Дуоденальное зондирование проводят натощак, не ранее чем через 10-12 часов после последнего приема пищи или жидкости. При склонности к повышенному газообразованию, в течение 2-3 дней перед процедурой не следует есть овощи, фрукты, черный хлеб, молоко, газированные напитки; рекомендуется также в эти дни принимать активированный уголь (карболен), т.к. он способствует уменьшению количества газов в кишечнике.
Процедура эта совершенно безвредна, в ряде случаев только с ее помощью можно поставить правильный диагноз, поэтому не стоит отказываться от данного исследования, если лечащий врач считает его необходимым. Оно заключается в том, что больному в положении сидя предлагают проглотить зонд, делая глотательные движения на высоте глубоких вдохов, затем укладывают его на левый бок, чтобы освободить желудок, после этого следует медленно ходить, постепенно проглатывая зонд до указанной метки. Когда зонд проглочен, предлагают лечь на правый бок и начинают собирать желчь для анализа.
Процедуру применяют и с лечебной целью для промывания желчевыводящих путей при застое желчи, приводящем к ее сгущению. При этом после выделения всех порций желчи вводят подогретую минеральную воду. Зондирование проводят 1 раз в 5-7 дней в течение 1,5 месяцев. После 3-4-недельного перерыва курс повторяют.
Через дуоденальный зонд вводят также антибиотики при воспалительных заболеваниях и средства против паразитов. После некоторых операций в случаях, когда питание через рот или желудочный зонд невозможно, этим способом можно подавать различные жидкие питательные смеси в течение нескольких дней.
Зондирование желудка
Зондирование желудка. — Извлечение содержимого желудка с помощью зонда. Применяется с диагностической целью при подозрении на заболевание желудка или двенадцатиперстной кишки, при состояниях, сопровождающихся нарушением функции желудка, а также как способ лечения (промывание желудка при отравлениях, питание больных в бессознательном состоянии и др.).
Процедуру нельзя проводить при желудочных кровотечениях, сужении пищевода, аневризме аорты (выпячивание стенки аорты или расширение ее участка), тяжелых болезнях сердца, гипертонии, беременности и др.
Больному, сидящему на стуле, вводят тонкий зонд до корня языка, затем предлагают постепенно заглатывать его до определенной метки. После этого в течение часа откачивают содержимое желудка, исследуя таким образом работу голодного желудка. Затем применяют раздражитель желудочной секреции, обычно отвар капусты. После этого тоже в течение часа откачивают содержимое желудка, исследуя работу желудка после приема пищи. Необходимо помнить, что к зондированию желудка следует готовиться так же, как и к дуоденальному зондированию (см. выше).
Источник
Обследование подразделяется на одномоментное и фракционное. При первом методе используют зонд с толстым диаметром. Однако этот способ уже устарел из-за болезненности и низкого качества получаемых данных. Подготовка состояла из сложных этапов, которым подвергался пациент.
Второй способ является современным за счет использования тонкой трубки. Во время процедуры проводится обзор и оценка состояния желудочного сока на разных стадиях пищеварения. Исследование осуществляется на голодный желудок, из которого с помощью зонда извлекают содержимое и собирают выделившийся сок для последующего анализа. Работу желудочной секреции стимулируют лекарственными средствами.
Зондирование желудка как способ обследования применяется для выявления ряда заболеваний ЖКТ. Современная методика позволяет доктору увидеть клиническую картину органов пищеварения, поставить точный диагноз и назначить корректное лечение. Исследование проходит с тонким желудочным зондом в виде пластичной трубки, изготовленной из современных материалов. Ранее инструмент производился с широким отверстием, что причиняло пациенту сильный дискомфорт. На данный момент он прошел модернизацию, его оснастили видеокамерой, а отверстие в диаметре достигает 13 мм. Такое усовершенствование позволяет проводить зондирование желудка тонким зондом безболезненно.
Показания и противопоказания
Зондирование желудка необходимо проводить для выявления болезней ЖКТ, в том числе при постановке первичного диагноза:
- гастрита;
- язвы;
- хроническое воспаление пищевода и другие.
Метод применяется как для выявления заболеваний желудка, так и при искусственном кормлении пациента. Для больных, которые находятся в коме или неспособны самостоятельно принимать еду, зондирование – единственный вариант приема пищи. В некоторых случаях этот способ помогает промывать желудок при сильной интоксикации.
Невзирая на широкий спектр применения и высокую информативность, зондирование имеет ряд противопоказаний. Обследование не проводят лицам с диагнозом:
- кровотечение желудка;
- неправильное функционирование сердечно сосудистой системы;
- аневризма;
- стеноз пищевода;
- во время беременности.
Если присутствует одна из вышеперечисленных причин, то исследование заменяют на другой метод. Чаще всего используется специальное вещество для окраски мочи – чем насыщеннее оттенок, тем выше уровень кислотности.
В современной медицине зондирование является единственным достоверным видом обследования ЖКТ. Другие диагностики неспособны полностью заменить его.

Подготовительный этап
Практически каждый пациент, которому назначали исследование зондом, испытывает страх. Но современная медицина усовершенствовала методику, благодаря чему не возникает рвотного рефлекса и болезненного синдрома.
Диагностике предшествует подготовка, которая заключается в следующем:
- прекращение приема еды и воды за 15 часов до начала зондирования;
- за несколько дней необходимо прекратить прием продуктов, стимулирующих выработку желудочного сока;
- процедура проводится на голодный желудок;
- отказ от употребления табака, кофеина, спиртосодержащих продуктов и лекарств;
- зубные протезы, если есть, снимаются перед диагностикой;
- избегать нервного перенапряжения.
Подготовка к зондированию не требует от пациента специфических действий. Однако все рекомендации врача следует выполнять неукоснительно. Это позволит больному чувствовать себя комфортно при исследовании, даже если оно проводится несколько часов.

В процедурном кабинете человека готовят следующим образом:
1. Больной располагается на кушетке, принимая горизонтальное положение на левом боку.
2. Грудную клетку и живот накрывают салфеткой во избежание загрязнений при сплевывании.
3. Ротовая полость обрабатывается анестезирующими средствами.
4. Ассистент доктора, произведя подготовку рта, устанавливает медицинское кольцо, которое препятствует сжиманию челюстей.
5. Во время введения зонда пациент делает глотательное движение, чтобы инструмент проник в желудок.
6. Длина, на которую он опускается, зависит от физиологических особенностей больного (рост).
7. Для предотвращения излишнего опущения инструмента его фиксируют на одежде пациента.
После введения зонда происходит отсос желудочного секрета. На этом подготовка к зондированию окончена. Описание процесса диагностики читайте далее.

Как проводится процедура?
Процесс зондирования, включая подготовку, может занимать 2-3 часа, в зависимости от состояния пациента. На протяжении всего времени, больной не ощущает дискомфорта.
Техника выполнения зондирования состоит из нескольких этапов:
- С помощью насоса, установленного в зонд, происходит забор содержимого желудка. В час собирают четыре порции.
- Стимуляция выработки желудочного сока для выявления реакции органа.
- Спустя полчаса осуществляется повторный забор.
Далее проводится лабораторный анализ, на котором устанавливается уровень кислотности, состав пептидов и иных веществ. Врач оценивает внешний вид, запах и структуру, на основании которых может поставить диагноз.
Источник
Желудочное зондирование (введение зонда в желудок) применяют как с диагностическими, так и с лечебными целями.
С помощью зондирования можно получить желудочное содержимое для дальнейшего исследования, осуществить промывание желудка. Введением зонда пользуются для откачивания желудочного содержимого при остром расширении (атонии) желудка, при высокой кишечной непроходимости. Наконец, желудочный зонд применяется для искусственного питания.
Промывание желудка проводят при отравлении различными ядами, употреблении недоброкачественной пищи, сужении (стенозе) выходного отдела желудка, при выделении через слизистую оболочку желудка различных токсичных веществ, например мочевины при хронической почечной недостаточности. Противопоказаниями для промывания желудка являются органические сужения пищевода, острые пищеводные и желудочные кровотечения, тяжелые химические ожоги слизистой оболочки глотки, пищевода и желудка крепкими кислотами и щелочами (спустя несколько часов после отравления), инфаркт миокарда, нарушения мозгового кровообращения.
Для промывания желудка применяют толстый желудочный зонд диаметром 10—13 мм, длиной 1 — 1,5 м и воронку. Больной садится на стул, прислонившись к спинке и несколько наклонив вперед голову. На больного надевают клеенчатый фартук, между ног ставят таз или ведро. При тяжелом или бессознательном состоянии больного промывание желудка производят в положении лежа. При наличии у больного съемных протезов их вынимают.
Врач или медсестра становятся с правой стороны от больного, левой рукой придерживают его шею, а правой начинают вводить толстый желудочный зонд, смоченный водой (рис. 23). Как только конец зонда достигнет корня языка, больного просят сделать несколько глотательных движений, после чего обычно зонд легко проводится в пищевод и желудок (зонд вводят до отметки 50 см). Для того чтобы подавить рвотный рефлекс, больного просят глубоко и часто дышать носом.
После введения зонда начинают промывание желудка (рис. 24), которое осуществляется по принципу сообщающихся сосудов: если воронку, наполненную водой, держать выше желудка, то из нее в желудок будет поступать вода (первый этап промывания); если опустить воронку ниже уровня желудка, то введенная только что вода будет поступать обратно в воронку (второй этап промывания).
Рис. 23. Техника введения желудочного зонда.
Рис. 24. Техника промывания желудка.
Вначале воронку держат на уровне коленей больного, наполняют ее промывной жидкостью (кипяченой водой, слабым раствором перманганата калия, 2 % раствором гидрокарбоната натрия, изотоническим раствором хлорида натрия) и поднимают выше уровня рта больного, располагая воронку несколько наклонно, чтобы в желудок не попал воздух. После того как верхний уровень жидкости достигнет выхода из воронки, последнюю опускают вниз до первоначального положения. При этом в воронку начнет поступать обратно промывная жидкость вместе с желудочным содержимым. Как только
Рис. 25. Фракционное исследование желудочного сока.
воронка наполнится, ее переворачивают и опорожняют в таз. Первая порция промывных вод при необходимости направляется в лабораторию (например, при подозрении на отравление). Процедуру промывания повторяют до тех пор, пока получаемая обратно из желудка жидкость не будет чистой (обычно на это уходит около 10 л промывной жидкости). После окончания промывания воронка и зонд очищаются и кипятятся.
Промывание желудка можно провести и при отсутствии толстого желудочного зонда. Больной быстро выпивает 6—8 стаканов промывающей жидкости, после чего раздражением слизистой оболочки глотки или корня языка вызывает рвоту. Указанную процедуру повторяют несколько раз.
С помощью зондирования проводят также фракционное исследование секреции желудочного сока (рис.25), которое имеет большое значение для диагностики язвенной болезни, хронического гастрита с повышенной или пониженной кислотообразующей функцией желудка. Для этого применяют тонкий желудочный зонд диаметром 4—5 мм, который вводят в желудок так же, как и толстый, за исключением того, что больной при этом должен активно совершать глотательные движения. В противном случае эластичный тонкий зонд может свернуться. После введения зонда к его свободному концу присоединяют 20-граммовый шприц, которым откачивают содержимое желудка. Иногда применяют постояную аспирацию желудочного содержимого с помощью специального аппарата.
Первая порция, полученная сразу же после введения зонда (утром натощак), характеризует желудочную секрецию в ночное время и носит название тощаковой секреции. В дальнейшем
!30
в течение часа, с интервалом 15 мин, в соответственно пронумерованные пробирки собирают четыре порции желудочного сока, которые составляют так называемую базальную секрецию, т.е. выделение желудочного сока в межпищеварительный период. После этого вводят стимулятор секреции (чаще всего гистамин из расчета 0,01 мг на 1 кг массы тела) и вновь в течение часа через каждые 15 мин получают четыре порции стимулированной секреции. Введение указанных доз гистами-на (субмаксимальных) равнозначно по силе стимулирующего эффекта приему бифштекса с гарниром. Все извлеченные порции желудочного сока отправляют в лабораторию, где определяют его количество, цвет, консистенцию, запах, наличие примесей (желчь, слизь и др.). С помощью титрования желудочного сока 0,1 н. раствором едкого натра определяют свободную и общую кислотность в каждой порции, а затем по специальной формуле рассчитывают базальную и стимулированную продукцию (дебит) соляной кислоты.
К сожалению, на практике нередко приходится сталкиваться с ошибочными результатами фракционного желудочного зондирования. Чтобы их избежать, необходимо учитывать два обстоятельства. Во-первых, зонд после его введения в желудок может занимать неправильное положение (сворачиваться, находиться в верхнем отделе желудка и т.д.). Поэтому, если при откачивании получается мало желудочного сока, нужно с помощью рентгенологического исследования проверить положение зонда в желудке. Во-вторых, следует отказаться от еще иногда рекомендуемых слабых стимуляторов желудочной секреции (капустный отвар, мясной бульон и другие пробные завтраки, кофеин и др.), поскольку они не отражают объективно состояние желудочного кислотовыделения. В качестве стимуляторов секреции пользуются гистамином, а при наличии противопоказаний к его применению (заболевания сердечно-сосудистой системы, аллергические реакции и т.д.) — пен-тагастрином в дозе 6 мкг на 1 кг массы тела.
С учетом возможных ошибочных результатов фракционного исследования желудочной секреции для оценки кислотообразующей функции желудка широко используется рН-метрия — определение рН содержимого различных отделов желудка и двенадцатиперстной кишки с помощью измерения электродвижущей силы, образуемой ионами водорода. Для этого исследования применяют специальный рН-метрический зонд. Нормальные показатели внутрижелудочного рН колеблются обычно в пределах 1,3—1,7.
5*
В последние годы широкое распространение в диагностике заболеваний органов пищеварения получило суточное мо-ниторирование рН в различных отделах пищевода и желудка. Непрерывная регистрация показателей рН на протяжении 24 ч, проводимая, например, с интервалом в 20 с, позволяет получить ценные сведения о состоянии кислотовыделитель-ной функции желудка в течение суток, оценить антисекреторную активность различных препаратов, подобрать наиболее оптимальную схему их применения. рН желудочного содержимого определяют иногда и с помощью эндорадиозон-дов — специальных «пилюль» (радиокапсул), снабженных миниатюрным радиопередатчиком. После проглатывания такой радиокапсулы датчик передает информацию о рН, температуре и гидростатическом давлении в просвете желудка и двенадцатиперстной кишки, регистрируемую принимающим устройством.
Дата добавления: 2015-07-03; просмотров: 7502; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10615 — | 7994 — или читать все…
Читайте также:
Источник

