Здоровья болит сердце ибс
 Стенокардия. Ишемическая болезнь сердца.
Стенокардия. Ишемическая болезнь сердца.
Ишемическая болезнь сердца (ИБС) — это хроническое заболевание сердца, обусловленное нарушением кровоснабжения сердечной мышцы в той или иной степени вследствие поражения коронарных сосудов, снабжающих сердечную мышцу кровью.
Поэтому ишемическую болезнь называют также коронарной болезнью сердца.
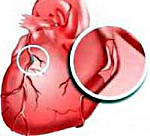
В основе Ишемической болезни сердца лежит отложение в стенках коронарных артерий атеросклеротических бляшек, которые суживают просвет сосуда. Бляшки постепенно уменьшают просвет артерий, что приводит к недостаточному питанию сердечной мышцы.
Процесс образования атеросклеротических бляшек называется атеросклерозом. Скорость его развития различна и зависит от множества факторов.
Коронарные артерии играют решающую роль в жизнедеятельности сердечной мышцы. Кровь, протекающая по ним, приносит кислород и питательные вещества ко всем клеткам сердца. Если артерии сердца поражены атеросклерозом, то в условиях, когда возникает повышенная потребность сердечной мышцы в кислороде (физические или эмоциональные нагрузки), может появиться состояние ишемии миокарда – недостаточное снабжение кровью сердечной мышцы. В результате Ишемическая болезнь сердца может привести к развитию стенокардии и инфаркту миокарда.
Таким образом, Стенокардия это не самостоятельное заболевание, это симптом Ишемической болезни сердца. Это состояние получило название «грудная жаба».
Таким образом, ИБС– это острое или хроническое заболевание миокарда, обусловленное уменьшением и прекращением притока крови к миокарду в результате поражения коронарных сосудов.
ИБС имеет несколько форм.
- Стенокардия
- Инфаркт миокарда
- Хроническая сердечная недостаточность.
Классификация ИБС по ВОЗ (70-е годы).
- ВНЕЗАПНАЯ ОСТАНОВКА КРОВООБРАЩЕНИЯ (первичная ), происшедшая до оказания медицинской помощи.
- СТЕНОКАРДИЯ
- ИНФАРКТ МИОКАРДА (ИМ)
- НЕСПЕЦИФИЧЕСКИЕ ПРОЯВЛЕНИЯ – этоСердечная Недостаточность (СН) и Аритмии.
Развитие Сердечной Недостаточности говорит о возникновении уже нового заболевания — т. наз. Кардиосклероза, т.е. разрастания в сердечной мышце соединительной ткани.
Стенокардия (грудная жаба) — заболевание, характеризующееся приступами сильных болей и чувством сжатия за грудиной или в области сердца. Непосредственная причина возникновения приступа стенокардии — уменьшение снабжения сердечной мышцы кровью.
Клинические симптомы стенокардии.
Для стенокардии характерны ощущения сдавления, тяжести, распирания, жжения за грудиной, возникающие при физической нагрузке. Боль может распространяться в левую руку, под левую лопатку, в шею. Реже боль отдает в нижнюю челюсть, правую половину грудной клетки, правую руку, в верхнюю часть живота.
Длительность приступа стенокардии обычно несколько минут. Так как боль в области сердца часто возникает при движении, человек вынужден останавливаться, после нескольких минут покоя боль, как правило, проходит.
Болевой приступ при стенокардии продолжается более одной, но менее 15 минут. Начало боли внезапное, непосредственно на высоте физической нагрузки. Чаще всего такой нагрузкой служит ходьба, особенно при холодном ветре, после обильного приема пищи, при подъеме по лестнице.
Окончание боли, как правило, наступает сразу после уменьшения или полного прекращения физической нагрузки или через 2-3 минуты после приема Нитроглицерина под язык.
Симптомы, связанным с ишемией миокарда — это чувство нехватки воздуха, затруднение вдоха. Одышка возникает в тех же условиях, что и боль за грудиной.
Стенокардия у мужчин обычно проявляется типичными приступами болей за грудиной.
Женщины, пожилые люди и больные сахарным диабетом во время ишемии миокарда могут не испытывать никаких болевых ощущений, а чувствовать частое сердцебиение, слабость, головокружение, тошноту, усиленное потоотделение.
Некоторые люди, страдающие ишемической болезнью сердца, во время ишемии миокарда (и даже инфаркта миокарда) вообще не испытывают никаких симптомов. Это явление называют безболевой, «немой» ишемией.
Боль в области сердца, не связанная с коронарной недостаточностью — это кардиалгия.
Риск развития стенокардии.
Факторы риска – это особенности, которые способствуют развитию, прогрессированию и проявлению заболевания.
В развитии стенокардии играют роль многие факторы риска. На некоторые из них можно повлиять, на другие — нельзя, то есть факторы могут быть устранимыми или неустранимыми.
- Неустранимые факторы риска – это возраст, пол, раса и наследственность.
Мужчины более подвержены развитию стенокардии, чем женщины. Такая тенденция сохраняется приблизительно до 50–55 лет, то есть до наступления менопаузы у женщин. После 55 лет частота развития стенокардии у мужчин и женщин приблизительно одинакова. Чернокожие африки редко болеют атеросклерозом. - Устранимые причины.
- Курение – один из наиболее важных факторов развития стенокардии. Курение с высокой степенью вероятности способствует развитию ИБС, особенно если комбинируется с повышением уровня общего холестерина. В среднем курение укорачивает жизнь на 7 лет. У курильщиков также повышается содержание окиси углерода в крови, что приводит к снижению количества кислорода, который может поступить в клетки организма. Кроме того, никотин, содержащийся в табачном дыме, приводит к спазму артерий, тем самым, приводя к повышению артериального давления.
- Важным фактором риска стенокардии является сахарный диабет. При наличии диабета риск стенокардии и ИБС возрастает в среднем более чем в 2 раза.
- Эмоциональный стресс может играть роль в развитии стенокардии, инфаркта миокарда или привести к внезапной смерти. При хроническом стрессе сердце начинает работать с повышенной нагрузкой, повышается артериальное давление, ухудшается доставка кислорода и питательных веществ к органам.
- Гиподинамия или недостаточнуя физическая активность. Она представляет собой еще один устранимый фактор.
- Артериальная гипертония хорошо известна, как фактор риска стенокардии и ИБС. Гипертрофия (увеличение размеров) левого желудочка как следствие артериальной гипертонии – независимый сильный прогностический фактор смертности от коронарной болезни.
- Повышенная свертываемость крови, может привести к тромбозу.
РАЗНОВИДНОСТИ СТЕНОКАРДИИ.
Существуют несколько вариантов стенокардии:
Стенокардия напряжения.
- Стабильная стенокардия, включающая в себя 4 функциональных класса в зависимости от переносимой нагрузки.
- Нестабильная стенокардия, стабильность или нестабильнось стенокардии определяется наличием или отсутствием связи между нагрузкой и проявлением стенокардии
- Прогрессирующая стенокардия. Приступы принимают нарастающий характер.
Стенокардия покоя.
- Вариантная стенокардия, или стенокардия Принцметалла. Еще этот вид стенокардии называют вазоспастической.Это спазм сосудов, возникающий у больного, у которого нет поражения коронарных артерий, может быть 1 пораженная артерия.
Так как в основе лежит спазм, то приступы не зависят от физической нагрузки, возникают чаще ночью (n.vagus). Больные просыпаются, может быть серия приступов каждые 5-10-15 минут. В межприступный период больной чувствует себя нормально.
ЭКГ вне приступа – нормальное. Во время приступа картина Острого Инфаркта Миокарда. Любой из этих приступов может привести к инфаркту миокарда. - Х – форма Стенокардии. Развивается у людей в результате спазма капилляров, мелких артериол. Редко приводит к инфаркту, разивается у невротиков (больше у женщин).
Стабильная стенокардия.
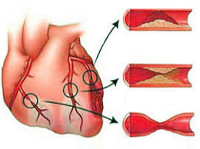
Считают, что для возникновения стенокардии артерии сердца должны быть сужены из-за атеросклероза на 50 — 75%. Если лечение не проводится, то атеросклероз прогрессирует, бляшки на стенках артерий повреждаются. На них образуются тромбы, просвет сосуда еще больше суживается, кровоток замедляется, и приступы стенокардии учащаются и возникают при легкой физической нагрузке и даже в покое.
Стабильная стенокардия (напряжения) в зависимости от тяжести принято делить на Функциональные Классы:
- I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, быстро выполняемой нагрузкеЮ
- II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
- III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
- VI функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
Выделение функциональных классов позволяет лечащему врачу правильно подобрать лекарства и объем физических нагрузок в каждом конкретном случае.
Нестабильная стенокардия.
Если привычная стенокардия меняет свое поведение, она называется нестабильной или прединфарктным состоянием. Под нестабильной стенокардией понимают следующие состояния:
Впервые возникшая в жизни стенокардия давностью не более одного месяца;
- Прогрессирующая стенокардия, когда происходит внезапное увеличение частоты, тяжести или продолжительности приступов, появление ночных приступов;
- Стенокардия покоя — появление приступов стенокардии в покое;
- Постинфарктная стенокардия — появление стенокардии покоя в раннем постинфарктном периоде (через 10-14 дней после возникновения инфаркта миокарда).
В любом случае нестабильная стенокардия является абсолютным показанием для госпитализации в отделение реанимации и интенсивной терапии.
Вариантная стенокардия.
Симптомы вариантной стенокардии возникают в результате внезапного сокращения (спазма) коронарных артерий. Поэтому этот вид стенокардии врачи называют вазоспастической стенокардией.
При этой стенокардии коронарные артерии могут поражены атеросклеротическими бляшками, но иногда таковые отсутствуют.
Вариантная стенокардия возникает в покое, в ночные часы или ранним утром. Длительность симптомов 2Ї5 минут, хорошо помогает Нитроглицерин и блокаторы кальциевых каналов, нифедипин.
Лабораторные исследования.
Минимальный перечень биохимических показателей при подозрении на ишемическую болезнь сердца и стенокардию включает определение содержания в крови:
- общего холестерина;
- холестерина липопротеинов высокой плотности;
- холестерина липопротеинов низкой плотности;
- триглицеридов;
- гемоглобина
- глюкозы;
- АСТ и АЛТ.
К основным инструментальным методам диагностики стабильной стенокардии относятся следующие исследования:
- электрокардиография,
- проба с физической нагрузкой (велоэргометрия, тредмил),
- эхокардиография,
- коронарография.
При невозможности проведения пробы с физической нагрузкой, а также для выявления так называемой бозболевой ишемии и вариантной стенокардии показано проведение суточного (Холтеровского) мониторирования ЭКГ.
Дифференциальная диагностика.
Следует помнить, что боль в груди может возникать не только при стенокардии, но и при многих других заболеваниях. Кроме того, одновременно может быть несколько причин боли в грудной клетке
Под стенокардией может маскироваться:
- Инфаркт миокарда;
- Заболевания желудочно-кишечного тракта (язвенная болезнь, болезни пищевода);
- Заболевания грудной клетки и позвоночника (остеохондроз грудного отдела позвоночника, опоясывающий лишай);
- Заболевания легких (пневмония, плеврит).
Типичная стенокардия:
Загрудинная —- боль или дискомфорт характерного качества и продолжительности
Возникает при физической нагрузке или эмоциональном стрессе
Проходит в покое или после приема нитроглицерина.
Атипичная стенокардия:
Два из вышеперечисленных признаков. Несердечная боль. Один или ни одного из вышеперечисленных признаков.
Профилактика стенокардии.
Методы профилактики Стенокардии аналогичны профилактике Ишемической болезни сердца, Атеросклероза.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ СТЕНОКАРДИИ!
Скорую помощь нужно вызвать, если это первый в жизни приступ стенокардии, а так же если: боль за грудиной или ее эквиваленты усиливаются или продолжаются более 5 минут, особенно если все это сопровождается ухудшением дыхания, слабостью, рвотой; боль за грудиной не прекратилась или усилилась в течение 5 минут после рассасывания 1 таблетки нитроглицерина.
Помощь при боли до приезда «Скорой помощи» при стенокардии!
Удобно посадите больного с опущенными ногами, успокойте его не позволяйте вставать.
Дайте разжевать 1/2 или 1 большую таблетку аспирина (250-500 мг).
Для облегчения боли дайте нитроглицерин 1 таблетка под язык или нитролингвал, изокет в аэрозольной упаковке (одна доза под язык, не вдыхая). При отсутствии эффекта используйте указанные препараты повторно. Нитроглицерин в таблетках повторно можно использовать с интервалом в 3 мин, аэрозольные препараты с интервалом в 1 минуту. Повторно использовать препараты можно не более трех раз из-за опасности резкого снижения артериального давления.
Часто помогает снять спазм глоток коньяка, которую нужно подержать во рту 1-2 мин, прежде чем проглотить.
Медикаментозная терапия.
1. Лекарственные препараты, улучшающие прогноз (рекомендуются всем больным со стенокардией при отсутствии противопоказаний):
- Это Антитромбоцитарные препараты (Ацетилсалициловая кислота, Клопидогрель). Они препятствуют агрегации тромбоцитов, то есть препятствуют тромбообразованию на самом раннем его этапе.
Длительный регулярный прием ацетилсалициловой кислоты (аспирина) больными стенокардией, особенно перенесшими инфаркт миокарда, снижает риск развития повторного инфаркта в среднем на 30%. - Это Бета-адреноблокаторы(Метапролол, Атенолол, Бисапролол и другие). Блокируя воздействие гормонов стресса на сердечную мышцу, они уменьшают потребность миокарда в кислороде, тем самым, выравнивая дисбаланс между потребностью миокарда в кислороде и его доставкой по суженным коронарным артериям.
- Это Статины(Симвастатин, Аторвастатин и другие). Они снижают уровень общего холестерина и холестерина липопротеинов низкой плотности, обеспечивают снижение смертности от сердечно-сосудистых заболеваний и
- Это Ингибиторы ангиотензин-превращающего фермента — АПФ (Периндоприл, Эналаприл, Лизиноприл и другие). Прием этих препаратов значительно снижает риск смерти от сердечно-сосудистых заболеваний, а также вероятность развития сердечной недостаточности. Ингибиторы АПФ нельзя назначать при сахарном диабете 1-го типа.
2. Антиангинальная (антиишемическая) терапия,направленная на уменьшение частоты и снижение интенсивности приступов стенокардии:
- Это Бета-адреноблокаторы(Метапролол, Атенолол, Бисапролол и другие). Прием этих препаратов снижает частоту сердечных сокращений, систолическое артериальное давление, реакцию сердечно-сосудистой системы на физическую нагрузку и эмоциональный стресс. Это приводит к уменьшению потребления миокардом кислорода.
- Это Антагонисты кальция (Верапамил, Дилтиазем). Они снижают потребление кислорода миокардом. Однако, их нельзя назначать при синдроме слабости синусового узла и нарушении атриовентрикулярной проводимости.
- Это Нитраты (Нитроглицерин, Изосорбид динитрат, Изосорбид мононитрат, Кардикет, Олигард и др.). Они осуществляют расширение (дилатацию) вен, тем самым снижают преднагрузку на сердце и, как следствие, потребность миокарда в кислороде. Нитраты устраняют спазм коронарных артерий. Поскольку нитраты могут вызвать головную боль, особенно, в начале лечения нужно одновременно принимать небольшие дозы кофеина (он расширяет мозговые сосуды, улучшает отток, предупреждает инсульт; 0,01—0,05 г одновременно с нитратом).
- Это Цитопротекторы ( Предуктал). Он нормализует метаболизм миокарда, не расширяет коронарные сосуды. Препарат выбора при Х-форме стенокардии. Не назначать более 1 месяца.
Аорто-коронарное шунтирование.
Аорто-коронарное шунтирование — это оперативное вмешательство, проводимое для восстановления кровоснабжения миокарда ниже места атеросклеротического сужения сосуда. При этом создается иной путь для кровотока (шунт) к той области сердечной мышцы, кровоснабжение которой было нарушено.
Хирургическое вмешательство проводится при тяжелом течении стенокардии (III-IV функциональный класс) и сужении просвета коронарных артерий > 70% (по результатам коронарографии). Шунтированию подлежат магистральные коронарные артерии и их крупные ветви. Ранее перенесенный инфаркт миокарда не является противопоказанием к данной операции. Объем операции определяется количеством пораженных артерий, снабжающих кровью жизнеспособный миокард. В результате операции должен быть восстановлен кровоток во всех зонах миокарда, где нарушено кровообращение. У 20-25% больных, перенесших аорто-коронарное шунтирование, в течение 8-10 лет стенокардия возобновляется. В этих случаях рассматривается вопрос о повторной операции.
КАТЕГОРИЯ:
Источник

Ишемическая болезнь сердца (ИБС) – органическое и функциональное поражение миокарда, вызванное недостатком или прекращением кровоснабжения сердечной мышца (ишемией). ИБС может проявляться острыми (инфаркт миокарда, остановка сердца) и хроническими (стенокардия, постинфарктный кардиосклероз, сердечная недостаточность) состояниями. Клинические признаки ИБС определяются конкретной формой заболевания. ИБС является самой распространенной в мире причиной внезапной смерти, в том числе лиц трудоспособного возраста.
Общие сведения
Ишемическая болезнь сердца является серьезнейшей проблемой современной кардиологии и медицины в целом. В России ежегодно фиксируется около 700 тыс. смертей, вызванных различными формами ИБС, в мире смертность от ИБС составляет около 70%. Ишемическая болезнь сердца в большей степени поражает мужчин активного возраста (от 55 до 64 лет), приводя к инвалидности или внезапной смерти.
В основе развития ИБС лежит дисбаланс между потребностью сердечной мышцы в кровоснабжении и фактическим коронарным кровотоком. Этот дисбаланс может развиваться в связи с резко возросшей потребностью миокарда в кровоснабжении, но недостаточном его осуществлении, либо при обычной потребности, но резком снижении коронарного кровообращения. Дефицит кровоснабжения миокарда особенно выражен в случаях, когда коронарный кровоток снижен, а потребность сердечной мышцы в притоке крови резко возрастает. Недостаточное кровоснабжение тканей сердца, их кислородное голодание проявляется различными формами ишемической болезни сердца. В группу ИБС входят остро развивающиеся и хронически протекающие состояния ишемии миокарда, сопровождающиеся последующими его изменениями: дистрофией, некрозом, склерозом. Эти состояния в кардиологии рассматриваются, в том числе, и в качестве самостоятельных нозологических единиц.
Ишемическая болезнь сердца
Причины и факторы риска
Подавляющее большинство (97-98%) клинических случаев ИБС обусловлено атеросклерозом коронарных артерий различной степени выраженности: от незначительного сужения просвета атеросклеротической бляшкой до полной сосудистой окклюзии. При 75%-ном коронаростенозе клетки сердечной мышцы реагируют на недостаток кислорода, и у пациентов развивается стенокардия напряжения.
Другими причинами, вызывающими ИБС, служат тромбоэмболия или спазм венечных артерий, развивающиеся обычно на фоне уже имеющегося атеросклеротического поражения. Кардиоспазм усугубляет обструкцию коронарных сосудов и вызывает проявления ишемической болезни сердца.
К факторам, способствующим возникновению ИБС, относятся:
- гиперлипедемия
Способствует развитию атеросклероза и увеличивает риск ишемической болезни сердца в 2-5 раз. Наиболее опасными в плане риска ИБС являются гиперлипидемии типов IIа, IIб, III, IV, а также уменьшение содержания альфа-липопротеинов.
- артериальная гипертония
Артериальная гипертония увеличивает вероятность развития ИБС в 2-6 раз. У пациентов с систолическим АД = 180 мм рт. ст. и выше ишемическая болезнь сердца встречается до 8 раз чаще, чем у гипотоников и людей с нормальным уровнем артериального давления.
- курение
По различным данным, курение сигарет увеличивает заболеваемость ИБС в 1,5-6 раз. Летальность от ишемической болезни сердца среди мужчин 35-64 лет, выкуривающих 20-30 сигарет ежедневно, в 2 раза выше, чем среди некурящих той же возрастной категории.
- гиподинамия и ожирение
Физически малоактивные люди рискуют заболеть ИБС в 3 раза больше, чем лица, ведущие активный образ жизни. При сочетании гиподинамии с избыточной массой тела этот риск возрастает в разы.
- нарушение толерантности к углеводам
При сахарном диабете, в т. ч. латентном, риск заболеваемости ишемической болезнью сердца увеличивается в 2-4 раза.
К факторам, создающим угрозу развития ИБС следует также отнести отягощенную наследственность, мужской пол и пожилой возраст пациентов. При сочетании нескольких предрасполагающих факторов, степень риска в развитии ишемической болезни сердца существенно возрастает.
Причины и скорость развития ишемии, ее длительность и выраженность, исходное состояние сердечно-сосудистой системы индивидуума определяют возникновение той или иной формы ишемической болезни сердца.
Классификация
В качестве рабочей классификации, по рекомендации ВОЗ (1979 г.) и ВКНЦ АМН СССР (1984 г.), кардиологами-клиницистами используется следующая систематизация форм ИБС:
1. Внезапная коронарная смерть (или первичная остановка сердца) – внезапно развившееся, непредвиденное состояние, в основе которого предположительно лежит электрическая нестабильность миокарда. Под внезапной коронарной смертью понимается мгновенная или наступившая не позднее 6 часов после сердечного приступа смерть в присутствии свидетелей. Выделяют внезапную коронарную смерть с успешной реанимацией и с летальным исходом.
2. Стенокардия:
- стенокардия напряжения (нагрузки):
- стабильная (с определением функционального класса I, II, III или IV);
- нестабильная: впервые возникшая, прогрессирующая, ранняя послеоперационная или постинфарктная стенокардия;
- спонтанная стенокардия (син. особая, вариантная, вазоспастическая, стенокардия Принцметала)
3. Безболевая форма ишемии миокарда.
4. Инфаркт миокарда:
- крупноочаговый (трансмуральный, Q-инфаркт);
- мелкоочаговый (не Q-инфаркт);
5. Постинфарктный кардиосклероз.
6. Нарушения сердечной проводимости и ритма (форма).
7. Сердечная недостаточность (форма и стадии).
В кардиологии существует понятие «острого коронарного синдрома», объединяющего различные формы ишемической болезни сердца: нестабильную стенокардию, инфаркт миокарда (с Q-зубцом и без Q-зубца). Иногда в эту же группу включают и внезапную коронарную смерть, вызванную ИБС.
Симптомы ИБС
Клинические проявления ИБС определяются конкретной формой заболевания (смотри инфаркт миокарда, стенокардия). В целом ишемическая болезнь сердца имеет волнообразное течение: периоды стабильно нормального самочувствия чередуются с эпизодами обострения ишемии. Около 1/3 пациентов, особенно с безболевой ишемией миокарда, совсем не ощущают наличия ИБС. Прогрессирование ишемической болезни сердца может развиваться медленно, десятилетиями; при этом могут изменяться формы заболевания, а стало быть, и симптомы.
К общим проявлениям ИБС относятся загрудинные боли, связанные с физическими нагрузками или стрессами, боли в спине, руке, нижней челюсти; одышка, усиленное сердцебиение или ощущение перебоев; слабость, тошнота, головокружение, помутнение сознания и обмороки, чрезмерная потливость. Нередко ИБС выявляется уже на стадии развития хронической сердечной недостаточности при появлении отеков на нижних конечностях, выраженной одышке, заставляющей пациента принимать вынужденное сидячее положение.
Перечисленные симптомы ишемической болезни сердца обычно не встречаются одновременно, при определенной форме заболевания наблюдается преобладание тех или иных проявлений ишемии.
Предвестниками первичной остановки сердца при ишемической болезни сердца могут служить приступообразно возникающие ощущения дискомфорта за грудиной, страх смерти, психоэмоциональная лабильность. При внезапной коронарной смерти пациент теряет сознание, происходит остановка дыхания, отсутствует пульс на магистральных артериях (бедренных, сонных), не прослушиваются тоны сердца, расширяются зрачки, кожные покровы становятся бледно-сероватого оттенка. Случаи первичной остановки сердца составляют до 60% летальных исходов ИБС, преимущественно на догоспитальном этапе.
Осложнения
Гемодинамические нарушения в сердечной мышце и ее ишемические повреждения вызывают многочисленные морфо-функциональные изменения, определяющие формы и прогноз ИБС. Результатом ишемии миокарда являются следующие механизмы декомпенсации:
- недостаточность энергетического метаболизма клеток миокарда – кардиомиоцитов;
- «оглушенный» и «спящий» (или гибернирующий) миокард – формы нарушения сократимости левого желудочка у пациентов с ИБС, имеющие преходящий характер;
- развитие диффузного атеросклеротического и очагового постинфарктного кардиосклероза – уменьшение количества функционирующих кардиомиоцитов и развитие на их месте соединительной ткани;
- нарушение систолической и диастолической функций миокарда;
- расстройство функций возбудимости, проводимости, автоматизма и сократимости миокарда.
Перечисленные морфо-функциональные изменения миокарда при ИБС приводят к развитию стойкого снижения коронарного кровообращения, т. е. сердечной недостаточности.
Диагностика
Диагностику ИБС осуществляют кардиологи в условиях кардиологического стационара или диспансера с использованием специфических инструментальных методик. При опросе пациента выясняются жалобы и наличие характерных для ишемической болезни сердца симптомов. При осмотре определяются наличие отеков, цианоза кожных покровов, шумов в сердце, нарушений ритма.
Лабораторно-диагностические анализы предполагают исследование специфических ферментов, повышающихся при нестабильной стенокардии и инфаркте (креатинфосфокиназы (в течение первых 4—8 часов), тропонина-I (на 7—10 сутки), тропонина-Т (на 10—14 сутки), аминотрансферазы, лактатдегидрогеназы, миоглобина (в первые сутки)). Эти внутриклеточные белковые ферменты при разрушении кардиомиоцитов высвобождаются в кровь (резорбционно-некротический синдром). Также проводится исследование уровня общего холестерина, липопротеидов низкой (атерогенных) и высокой (антиатерогенных) плотности, триглицеридов, сахара крови, АЛТ и АСТ (неспецифических маркеров цитолиза).
Важнейшим методом диагностики кардиологических заболеваний, в т. ч. ишемической болезни сердца, является ЭКГ – регистрация электрической активности сердца, позволяющая обнаружить нарушения нормального режима работы миокарда. ЭхоКГ – метод УЗИ сердца позволяет визуализировать размеры сердца, состояние полостей и клапанов, оценить сократимость миокарда, акустические шумы. В некоторых случаях при ИБС проводят стресс эхокардиографию – ультразвуковую диагностику с применением дозированной физической нагрузки, регистрирующую ишемию миокарда.
В диагностике ишемической болезни сердца широко используются функциональные пробы с нагрузкой. Они применяются для выявления ранних стадий ИБС, когда нарушения еще невозможно определить в состоянии покоя. В качестве нагрузочных тестов используются ходьба, подъем по лестнице, нагрузки на тренажерах (велотренажере, беговой дорожке), сопровождающиеся ЭКГ-фиксацией показателей работы сердца. Ограниченность применения функциональных проб в ряде случаев вызвана невозможностью выполнения пациентами требуемого объема нагрузки.
Холтеровское суточное мониторирование ЭКГ предполагает регистрацию ЭКГ, выполняемую в течение суток и выявляющую периодически возникающие нарушения в работе сердца. Для исследования используется портативный аппарат (холтеровский монитор), фиксируемый на плече или поясе пациента и снимающий показания, а также дневник самонаблюдения, в котором пациент отмечает по часам свои действия и происходящие изменения в самочувствии. Полученные в ходе мониторирования данные обрабатываются на компьютере. ЭКГ-мониторирование позволяет не только выявить проявления ишемической болезни сердца, но также причины и условия их возникновения, что особенно важно в диагностике стенокардии.
Чрезпищеводная электрокардиография (ЧПЭКГ) позволяет детально оценить электрическую возбудимость и проводимость миокарда. Суть метода состоит во введении датчика в пищевод и регистрации показателей работы сердца, минуя помехи, создаваемые кожными покровами, подкожно-жировой клетчаткой, грудной клеткой.
Проведение коронарографии в диагностике ишемической болезни сердца позволяет контрастировать сосуды миокарда и определять нарушения их проходимости, степень стеноза или окклюзии. Коронарография используется для решения вопроса об операции на сосудах сердца. При введении контрастного вещества возможны аллергические явления, в т. ч. анафилаксия.
Лечение ИБС
Тактика лечения различных клинических форм ишемической болезни сердца имеет свои особенности. Тем не менее, можно обозначить основные направления, применяемые для лечения ИБС:
- немедикаментозная терапия;
- лекарственная терапия;
- проведение хирургической реваскуляризации миокарда (аорто-коронарного шунтирования);
- применение эндоваскулярных методик (коронарной ангиопластики).
К немедикаментозной терапии относятся мероприятия по коррекции образа жизни и питания. При различных проявлениях ИБС показано ограничение режима активности, т. к. при физической нагрузке происходит увеличение потребности миокарда в кровоснабжении и кислороде. Неудовлетворенность этой потребности сердечной мышцы фактически и вызывает проявления ИБС. Поэтому при любых формах ишемической болезни сердца ограничивается режим активности пациента с последующим постепенным расширением его во время реабилитации.
Диета при ИБС предусматривает ограничение приема воды и соли с пищей для снижения нагрузки на сердечную мышцу. С целью замедления прогрессирования атеросклероза и борьбы с ожирением также назначается низкожировая диета. Ограничиваются, а по возможности, исключаются следующие группы продуктов: жиры животного происхождения (сливочное масло, сало, жирное мясо), копченая и жареная пища, быстро всасывающиеся углеводы (сдобная выпечка, шоколад, торты, конфеты). Для поддержания нормального веса необходимо соблюдать баланс между потребляемой и расходуемой энергией. При необходимости снижения веса дефицит между потребляемыми и расходуемыми энергозапасами должен составлять минимум 300 кКл ежедневно, с учетом, что за сутки при обычной физической активности человек тратит около 2000—2500 кКл.
Лекарственная терапия при ИБС назначается по формуле «A-B-C»: антиагреганты, β-адреноблокаторы и гипохолестеринемические препараты. При отсутствии противопоказаний возможно назначение нитратов, диуретиков, антиаритмических препаратов и др. Отсутствие эффекта от проводимой лекарственной терапии ишемической болезни сердца и угроза развития инфаркта миокарда являются показанием к консультации кардиохирурга для решения вопроса об оперативном лечении.
К хирургической реваскуляризации миокарда (аортокоронарное шунтирование — АКШ) прибегают с целью восстановления кровоснабжения участка ишемии (реваскуляризации) при резистентности к проводимой фармакологической терапии (например, при стабильной стенокардии напряжения III и IV ФК). Суть метода АКШ заключается в наложении аутовенозного анастомоза между аортой и пораженной артерией сердца ниже участка ее сужения или окклюзии. Тем самым создается обходное сосудистое русло, доставляющее кровь к участку ишемии миокарда. Операции АКШ могут проводиться с использованием искусственного кровообращения или на работающем сердце. К малоинвазивным хирургическим методикам при ИБС относится чрескожная транслюминальная коронарная ангиопластика (ЧТКА) – баллонное «расширение» стенозированного сосуда с последующей имплантацией каркас-стента, удерживающего достаточный для кровотока просвет сосуда.
Прогноз и профилактика
Определение прогноза при ИБС зависит от взаимосвязи различных факторов. Так неблагоприятно сказывается на прогнозе сочетание ишемической болезни сердца и артериальной гипертонии, тяжелых расстройств липидного обмена и сахарного диабета. Лечение может лишь замедлить неуклонное прогрессирование ИБС, но не остановить ее развитие.
Самой эффективной профилактикой ИБС является снижение неблагоприятного воздействия факторов угрозы: исключение алкоголя и табакокурения, психоэмоциональных перегрузок, поддержание оптимальной массы тела, занятия физкультурой, контроль АД, здоровое питание.
Источник


