Внезапное начало заболевания после переохлаждения ребенка боли внизу живота

1. | 2. | 3. | 4. | 5. | 6. | 7. | 8. | 9. | 10. |
11. | 12. | 13. | 14. | 15. | 16. | 17. | 18. | 19. | 20. |
21. | 22. | 23. | 24. | 25. | 26. | 27. | 28. | 29. | 30. |
31. | 32. | 33. | 34. | 35. | 36. | 37. | 38. | 39. | 40. |
41. | 42. | 43. | 44. | 45. | 46. | 47. | 48. | 49. | 50. |
Болезни почек и мочевыделительной системы у детей
Появление у детей
одновременно с гематурией гипертензии,
отеков характерно для
а)
гломерулонефрита
б)
цистита
в)
пиелонефрита
г)
нефроптоза
Для
протеинурического варианта мочевого
синдрома у детей характерно преобладание
в моче
а)
лейкоцитов
б)
эритроцитов
в)
сахара
г)
белка
Наиболее
частый путь инфицирования у девочек
при цистите
а)
гематогенный
б)
нисходящий
в)
контактный
г)
восходящий
У
ребенка раннего возраста цистит
возникает при несоблюдении
а)
правил гигиены промежности
б)
режима кормления
в)
режима сна
г)
температурного режима в помещении
Внезапное
начало заболевания после переохлаждения
ребенка, боли внизу живота и болезненное
мочеиспускание характерны для
а)
хронического цистита
б)острого
гломерулонефрита
в)
острого цистита
г)дисметаболической
нефропатии
Бактериальное
воспаление почечной ткани и слизистой
оболочки лоханок у детей, сопровождающееся
поражением канальцев — это
а)
гломерулонефрит
б)
цистит
в)
пиелонефрит
г)
нефроптоз
Наиболее
частой непосредственной причиной
развития пиелонефрита у детей является
а)
стрептококк
б)
кишечная палочка
в)
палочка сине-зеленого гноя
г)
гонококк
Симптомы
интоксикации, боли в животе и поясничной
области, положительный симптом
Пастернацкого у детей старшего возраста
наблюдаются при
а)
дисметаболической нефропатии
б)
цистите
в)
пиелонефрите
г)
вульвовагините
Высокая
лейкоцитурия и бактериурия у детей
характерны для
а)
пиелонефрита
б)
гломерулонефрита
в)
опухоли почек
г)
цистита
Данные
о функциональном состоянии каждой
почки в отдельности у детей получают
при
а)
УЗИ
б)
обзорной урографии
в)
радиоизотопной ренографии
г)
исследовании клиренса эндогенного
креатинина
Строгий
постельный режим показан ребенку с
пиелонефритом
а)
в первые 3 дня болезни
б)
в острый период заболевания
в)
до полного выздоровления
г)
в период бактериурии
Лечебное
питание ребенка с пиелонефритом строится
по принципу
а)
молочно-растительной диеты с умеренным
ограничением белка и соли
б)
усиленного белкового питания
в)
бессолевой диеты
г)
молочно-растительной диеты с ограничением
сахара
При
хронизации пиелонефрита у детей
а)
прогноз благоприятный
б)
может развиться ОПН
в)
может развиться вторичное сморщивание
почек
г)
всегда наступает выздоровление
Этиотропной
терапией при остром пиелонефрите у
детей является
а)
антибактериальная терапия
б)
фитотерапия
в)
физиотерапия
г)
витаминотерапия
Наиболее
тяжелым по течению и исходу среди
заболеваний почек у детей является
а)
дисметаболическая нефропатия
б)
пиелонефрит
в)
гломерулонефрит
г)
нефроптоз
В
основе развития гломерулонефрита у
детей лежат
а)
иммунные реакции
б)
гиподинамия
в)
гормональный фон
г)
стрессовый фактор
При
гломерулонефрите у детей иммунные
комплексы антиген–антитело поражают
а)
петлю Генле
б)
канальцы
в)
клубочки
г)
чашечки
Повышение
АД у детей, особенно диастолического,
характерно для:
а)
острого периода гломерулонефрита
б)
острого периода пиелонефрита
в)
латентного течения гломерулонефрита
г)
латентного течения пиелонефрита
Для
острого периода гломерулонефрита у
детей характерна
а)
полиурия
б)
олигурия
в)
дизурия
г)
глюкозурия
Появление
стойкой пены в моче детей с нефротической
формой гломерулонефрита свидетельствует
о
а)
глюкозурии
б)
протеинурии
в)
лейкоцитурии
г)
гематурии
Отеки распространенного
характера вплоть до анасарки у детей
характерны для
а)
нефротической формы гломерулонефрита
б)
гематурической формы гломерулонефрита
в)
смешанной формы гломерулонефрита
г)
острого пиелонефрита
В
биохимическом исследовании крови у
детей с гломерулонефритом определяется
а)
гиперальбуминемия, повышение
гамма-глобулина
б)
гипоальбуминемия, снижение гамма-глобулина
в)
снижение a-
и b-глобулинов
г)
снижение липидов и холестерина
Мышечная
слабость, тошнота, вздутие кишечника,
тахикардия и аритмия на фоне лечения
гломерулонефрита у детей диуретиками
и глюкокортикоидами свидетельствует
о
а)
гипокалиемии
б)
гиперкалиемии
в)
холестеринемии
г)
диспротеинемии
Остеопороз
у детей с гломерулонефритом является
осложнением терапии
а)
глюкокортикоидами
б)
диуретиками
в)
антибактериальными препаратами
г)
гипотензивными препаратами
Дети,
больные гломерулонефритом, должны
наблюдаться окулистом, так как длительное
повышение АД вызывает
а)
астигматизм
б)
миопию
в)
изменения на глазном дне
г)
дальнозоркость
Смешанный мочевой
синдром у детей с заболеванием почек
наблюдается при
а)
остром пиелонефрите
б)
нефротической форме гломерулонефрита
в)
гематурической форме гломерулонефрита
г)
смешанной форме гломерулонефрита
О
глубоком поражении гломерул при
гломерулонефрите у детей свидетельствует
а)
селективная протеинурия
б)
неселективная протеинурия
в)
гематурия
г)
лейкоцитурия
Ребенку
с любой формой гломерулонефрита в
первую очередь назначают
а)
антибактериальную терапию
б)
строгий постельный режим и диету
в)
гипотензивные и диуретические препараты
г)
препараты цитостатического действия
В
качестве патогенетической терапии
детям с нефротической формой
гломерулонефрита назначают
а)
глюкокортикоиды с цитостатиками
б)
антибиотики и сульфаниламиды
в)
препараты хинолинового ряда
г)
антиметаболиты с гепарином
После
выписки из стационара ребенка, страдающего
гломерулонефритом, его лечение продолжают
амбулаторно
а)
от 1 до 6 мес.
б)
от 6 до 10 мес.
в)
от 6–10 мес. до 2–3 лет
г)
от 10 мес. до 6 лет
Ход
амбулаторного лечения ребенка с
гломерулонефритом контролируют
анализами крови и мочи
а)
еженедельно
б)
1 раз в 2 недели
в)
ежемесячно
г)
ежеквартально
При
лечении ребенка, больного гломерулонефритом,
синдром отмены развивается при внезапной
отмене
а)
метилурацила
б)
фуросемида
в)
делагила
г)
преднизолона
Фимоз
у детей — это
а)
ущемление головки полового члена
б)
сужение крайней плоти полового члена
в)
воспалительный процесс в крайней плоти
г)
сужение мочеиспускательного канала
Выделения
из влагалища, гиперемия вульвы, зуд и
следы расчесов наблюдаются у девочек
при
а)
цистите
б)
уретрите
в)
вульвовагините
г)пиелонефрите
Воспалительный
процесс в коже головки полового члена
и внутреннем листке крайней плоти у
мальчиков называется
а)
фимозом
б)
баланопоститом
в)
парафимозом
г)
уретритом
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
в) кинжальные боли в области эпигастрия, выраженное беспокойство ребенка
г) схваткообразные боли по всему животу
74. Для ликвидации болевого синдрома, устранения спазма сфинктера Одди и улучшения оттока панкреатического сока детям с острым панкреатитом применяют
а) морфин, атропин
б) морфин, метацин
в) атропин, но-шпу
г) мезатон, димедрол
75. Острое начало заболевания — повышение температуры тела, приступообразные боли по всему животу, диспепсические явления и послабление стула до 10-15 раз в сутки — характерно для детей с острым
а) гастродуоденитом
б) панкреатитом
в) энтероколитом
г)холецистохолангитом
Эталоны ответов
71в 72а 73а 74в 75в
Болезни почек и мочевыделительной системы у детей
76. Внезапное начало заболевания после переохлаждения ребенка, боли внизу живота и болезненное мочеиспускание характерны для
а) хронического цистита
б)острого гломерулонефрита
в) острого цистита
г)дисметаболической нефропатии
77. Повышение АД у детей, особенно диастолического, характерно для:
а) острого периода гломерулонефрита
б) острого периода пиелонефрита
в) латентного течения гломерулонефрита
г) латентного течения пиелонефрита
Эталоны ответов
76в 77а
Болезни крови и кроветворных органов у детей
78. Самое характерное проявление гемофилии, являющееся наиболее частой причиной инвалидизации у детей
а) кровоизлияние в мозг
б) гемартрозы
в) гемоторакс
г) геморрагическая сыпь
79. При ранней диагностике гемофилии у детей младшего возраста обращают на себя внимание
а) синяки после травм, кровотечения после взятия крови на анализ
б) длительные кровотечения после минимальных повреждений
в) гемартрозы и обширные гематомы
г) спонтанно-возникающие кровотечения
80. Боль любой локализации, а тем более кровотечение у детей с гемофилией — показание к немедленному введению
а) анальгетических средств
б) кровезаменителей
в) кальцийсодержащих препаратов
г) концентрированных антигемофильных препаратов
81. Из названных препаратов детям с тромбоцитопенической пурпурой можно применять только
а) ацетилсалициловую кислоту
б) анальгин
в) нитрофурановые препараты
г) аминокапроновую кислоту
82. Незрелые формы кроветворных клеток, анемия, тромбоцитопения выявляются в периферической крови большинства детей с
а) острым лейкозом
б) геморрагическим васкулитом
в) гемолитической анемией
г) тромбоцитопатиями
Эталоны ответов
78б 79а 80г 81г 82а
Болезни эндокринной системы у детей
83. «Накрахмаленные» пеленки у детей грудного возраста наблюдаются при
а) гломерулонефрите
б) пиелонефрите
в) сахарном диабете
г) гипотиреозе
84. При проведении инсулинотерапии ребенок должен поесть через
а) 15-20 минут до инъекции
б) 30-40 минут до инъекции
в) 15-20 минут после инъекции
г) 30-40 минут после инъекции
Эталоны ответов
83в 84в
Инфекционные болезни у детей
85. Судорожный синдром у детей чаще возникает при
а) аденовирусной инфекции
б) гриппе
в) риновирусной инфекции
г) респираторно-синцитиальной инфекции
86. Ведущим признаком крупа у детей является
а) лихорадка
б) гиперемия лица
в) инспираторная одышка
г) экспираторная одышка
87. Увеличение околоушных слюнных желез у детей характерно для
а) кори
б) краснухи
в) ветряной оспы
г) эпидемического паротита
Эталоны ответов
85б 86в 87г
Туберкулез у детей
88. При постановке пробы Манту ребенку туберкулин вводят
а) внутрикожно
б) подкожно
в) внутримышечно
г) внутривенно
89. Введение вакцины БЦЖ детям осуществляется для профилактики
а) дифтерии
б) коклюша
в) кори
г) туберкулеза
90. Вакцинация БЦЖ проводится новорожденному на сроке (дни жизни)
а) 1-3
б) 4-7
в) 8-12
г) 15-19
Эталоны ответов
88а 89г 90б
НЕВРОЛОГИЯ
1. Гемиплагия – это полное отсутствие движения в:
а) одной верхней конечности;
б) нижних конечностях;
в) одной половине тела;
г) во всех конечностях.
2. Для периферического (вялого) паралича характерно:
а) повышение сухожильных рефлексов;
б) наличие патологических рефлексов;
в) атрофия мышц;
г) повышение мышечного тонуса.
3. Менингиальные симптомы- это все, кроме:
а) симптом Кернига;
б) симптом «свисающей головы»;
в) ригидность мышц затылка;
г) симптом Брудзинского.
4. Для купирования острой боли при пояснично-крестцовом радикулите необходимо:
а) уложить пациента на жесткую поверхность;
б) сухое тепло на поясничную область;
в) прием анальгетиков;
г) все перечисленное верно.
5. Транспортировка больного при геморрагическом инсульте:
а) придать голове возвышенное положение;
б) придать больному полусидячие положение;
в) придать больному положение с опущенным головным концом;
г) повернуть больного на бок.
6. Основной симптом сотрясения головного мозга:
а) симптом «очков»;
б) шум в ушах;
в) ретроградная амнезия;
г) кровотечение из носа и ушей.
Эталоны ответов:
1а 2в 3б 4г 5а 6в
ПСИХИАТРИЯ
1. Ведущий синдром алкогольного делирия (белой горячки):
а) судорожный;
б) расстройства сознания;
в) слабоумия;
г) невротический.
2. Отгороженность, отрыв от реальности, погружение в мир собственных переживаний – это симптом:
а) алкоголизма;
б) эпилепсии;
в) старческого психоза;
г) шизофрении.
3. Состояния выключения сознания – это:
а) делирий;
б) кома;
в) сумеречное расстройство сознания.
г) онейроид.
4. Показанием для госпитализации в психиатрическую больницу является:
а) маниакальное состояние без склонности к агрессии;
б) антиобщественное поведение психически больного;
в) неврозы;
г) врожденное слабоумие.
5. Доврачебная помощь во время судорожного припадка – это:
а) предотвращение прикуса языка;
б) придерживание пациента, предохраняя его от травм;
в) освобождение от стесняющей одежды;
г) все перечисленное верно.
6. Галлюцинации – это:
а) чувственное восприятие при отсутствии реального объекта;
б) искаженное восприятие реально существующего раздражителя;
в) окружающие предметы видятся удвоенными;
г) выпадение половины поля зрения.
Эталоны ответов:
1б 2г 3б 4б 5г 6а
Медицина катастроф
1. Основной принцип в оказании медицинской помощи в очаге чрезвычайной ситуации:
а) преемственность
б) непрерывность
в) своевременность и полнота первой медицинской помощи
г) последовательность
2. Основной способ защиты населения от оружия массового поражения:
а) использование защитных сооружений для укрытия населения, рассредоточение и эвакуация населения, использование средствиндивидуальной защиты, в том числе медицинской
Источник
Женский организм чувствителен к переохлаждению. Воздействие холода на конечности приводит к воспалению мочеполовой системы. Основной симптом проблемы – тянущая боль внизу живота. В осенне-зимний период иммунитет ослаблен и не справляется с патогенной микрофлорой. На фоне упадка защитных сил происходит активизация инфекций. Страдают органы малого таза: придатки матки, мочевой пузырь, почки.
Причины болей внизу живота при переохлаждении
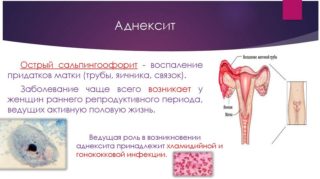 На приеме у гинеколога можно услышать жалобы, что болит низ живота после купаний в холодной воде, сидения на холодном или из-за застуженных ног. Гипотермия является фактором, провоцирующим развитие опасной микрофлоры. Стафилококки, стрептококки, хламидии, гонококки и другие патогены проникают в органы малого таза, вызывая воспаление. Переохлаждение приводит к аднекситу, циститу, пиелонефриту.
На приеме у гинеколога можно услышать жалобы, что болит низ живота после купаний в холодной воде, сидения на холодном или из-за застуженных ног. Гипотермия является фактором, провоцирующим развитие опасной микрофлоры. Стафилококки, стрептококки, хламидии, гонококки и другие патогены проникают в органы малого таза, вызывая воспаление. Переохлаждение приводит к аднекситу, циститу, пиелонефриту.
Воспаление придатков
Сальпингоофорит или аднексит — наиболее распространенная причина боли в нижней части живота. Инфекционное заболевание маточных труб и яичников может спровоцировать переутомление, общую гипотермию, передачу инфекции из очагов ОРВИ (миндалины, гайморовы пазухи). Процесс делят на несколько форм:
- острая;
- подострая;
- хроническая.
Инфекционное воспаление передается половым путем, поэтому при выявлении его симптомов лечение проходят оба партнера.
Поражение мочевого пузыря
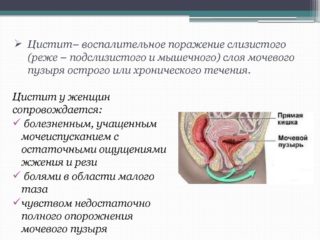 Замерзшие ноги и пребывание в холодной воде часто приводит к циститу (воспалению оболочки мочевого пузыря) и уретриту (поражается мочевыводящий канал). Обе патологии встречаются у женщин чаще, чем у мужчин. Причина быстрого заражения бактериями – широкий и короткий мочеиспускательный канал. Симптомы цистита схожи с проявлениями аднексита, оба заболевания вызывают болезненные ощущения внизу живота.
Замерзшие ноги и пребывание в холодной воде часто приводит к циститу (воспалению оболочки мочевого пузыря) и уретриту (поражается мочевыводящий канал). Обе патологии встречаются у женщин чаще, чем у мужчин. Причина быстрого заражения бактериями – широкий и короткий мочеиспускательный канал. Симптомы цистита схожи с проявлениями аднексита, оба заболевания вызывают болезненные ощущения внизу живота.
Простуда почек
Среди воспалительных процессов, вызванных переохлаждением, стоит упомянуть пиелонефрит. Бактериальное инфицирование почек вызывает напряжение и болезненность поясницы и мускулатуры брюшной стенки.
Тревожные симптомы
 О негативных последствиях простуды говорят следующие симптомы:
О негативных последствиях простуды говорят следующие симптомы:
- Боль внизу живота. В зависимости от стадии заболевания она бывает режущей или тянущей и ноющей. Негативные проявления усиливаются при физической активности. В острой фазе болевые ощущения интенсивные, при переходе в хроническую форму ослабевают.
- Частые позывы к мочеиспусканию. Цвет мочи становится темным, появляются примеси крови.
- Влагалищные выделения меняют цвет и запах, становятся желто-зелеными, появляются гнойные компоненты.
- Температура тела повышается до 38-39°C, сопровождается ознобом, слабостью.
- Дискомфорт при сексуальном контакте.
- Нарушение менструального цикла, изменение графика и интенсивности.
При хроническом воспалении придатков в яичниках снижается выработка женских половых гормонов.
Методы терапии
 Для диагностики заболевания пациентка сдает анализ крови и мочи, проходит осмотр гинеколога, исследование УЗИ. Лечение болей внизу живота после переохлаждения ног проводится медикаментозными средствами. Пациентке назначают:
Для диагностики заболевания пациентка сдает анализ крови и мочи, проходит осмотр гинеколога, исследование УЗИ. Лечение болей внизу живота после переохлаждения ног проводится медикаментозными средствами. Пациентке назначают:
- антибиотики широкого спектра;
- болеутоляющие препараты;
- вагинальные таблетки для лечения бактериального вагиноза;
- свечи и кремы от грибковых инфекций;
- поливитаминные препараты;
- пробиотики для восстановления микрофлоры кишечника.
Показан постельный режим до облегчения симптомов. При хроническом течении болезни необходим прием иммуномодуляторов. Назначаются физиопроцедуры: ультразвук, парафиновые аппликации, магнитотерапия, электрофорез. В стадии ремиссии рекомендуется лечить болезнь в санатории.
Возможные осложнения и последствия
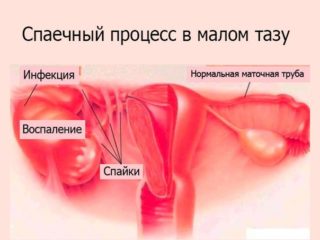 Отсутствие своевременного лечения воспалительных процессов приводит к тяжелым последствиям:
Отсутствие своевременного лечения воспалительных процессов приводит к тяжелым последствиям:
- У женщины наблюдаются проблемы со сном, накапливается усталость, ухудшается общее состояние.
- Сильная боль в животе и влагалище приводит к полному отказу от половой жизни.
- Нарушается менструальный цикл.
- Возникновение спаек в маточных трубах вызывает бесплодие.
В местах воспаления появляются абсцессы, вызывающие общую интоксикацию, распространяющие инфекцию через кровь на другие органы. Для ликвидации гнойных образований выполняется лапароскопическая операция.
Профилактические меры
Предотвратить проблему проще, чем потом страдать от ее последствий. Стоит постоянно заботиться о своем здоровье:
- Носить в холодное время года одежду, защищающую область таза, чтобы не застуживать придатки.
- После купания не мерзнуть, а снимать мокрое белье, провоцирующее переохлаждение.
- Соблюдать рекомендации по личной гигиене.
- Обращаться к врачу при первых симптомах заболевания мочеполовой системы.
Избежать воспаления придатков и тяжелых последствий болезни можно соблюдая перечисленные правила.
Источник
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
10. Клиническая классификация:нет
11. Показания для госпитализации с указанием типа госпитализации:экстренная госпитализация.
12. Перечень основных диагностических мероприятий:
— R-графия легких
— эритроциты, гемоглобин, гематокрит
— тромбоциты
— фибриноген
— время свертывания
— паракоагуляционные тесты
— ЭКГ
— КОС и газы крови
— ЦВД
13. Диагностические критерии:
Необходимые условия для попадания околоплодных вод в кровоток:
— Превышение амниотического давления над венозным.
— Зияние сосудов матки.
Факторы, повышающие риск ЭОВ:
— Многорожавшая
— Околоплодные воды, загрязненные меконием
— Разрывы шейки матки
— Внутриутробная гибель плода
— Очень сильные тетанические схватки
— Стремительные или затяжные роды
— Амниоцентез
— Приращение плаценты
— Преждевременная отслойка нормально расположенной плаценты
— Многоводие
— Разрыв матки
— Хориоамнионит
— Макросомия
— Плод мужского пола
— Операция кесарева сечения
Причины амниотической эмболии при кесаревом сечении:
— избыточное давление на матку извне;
— попытки извлечь плод через разрез несоответствующий размерам головки плода;
— выраженная гиповолемия.
Возможные пути проникновения околоплодных вод в кровоток матери:
1) Трансплацентарный путь (через дефект плаценты).
2) Через сосуды шейки матки.
3) Через межворсинчатое пространство – при преждевременной отслойке нормально расположенной плаценты.
4) Через сосуды любого участка матки – при кесаревом сечении, нарушении, нарушении целостности плодных оболочек, разрывах матки.
Клиника ЭОВ представлена двумя основными синдромами: кардиопульмональным шоком и коагулопатией (синдромом ДВС).
o Клиническая картина амниотической эмболии во время родов и после родов:
внезапное начало
— Бледность кожных покровов
— Беспокойство и страх, иногда боли в грудной клетке
— Нарушение дыхания
— Возникает потрясающий озноб
— Гипертермия до 39 градусов и более
— Нарастает цианоз кожи лица и конечностей
— Резко затруднено дыхание, может развиться возбуждение с тонико – клоническими судорогами, и затем, почти сразу, может наступить кома.
— После вышеуказанной клинической симптоматики, возможно, ожидать профузное кровотечение из половых путей.
Клинические проявления амниотической эмболии при кесаревом сечении в условиях общей анестезии:
— внезапное трудно объяснимое снижение насыщения крови кислородом (SpO2) до 85%, а в тяжелых случаях до 70%, во время или сразу после извлечения плода;
— при ИВЛ повышение давления в дыхательном контуре до 35 – 40 и более см вод.ст.
— при аускультации возможны хрипы в легких.
— Развивается развернутый ДВС синдром.
Клинические проявления амниотической эмболии при кесаревом сечении в условиях регионарной анестезии:
— внезапное возбуждение пациентки во время или сразу после извлечения плода;
— снижение насыщения крови кислородом (SpO2) до 85%, а в тяжелых случаях до 70%, во время или сразу после извлечения плода;
— затрудненное дыхание
— при аускультации возможны хрипы в легких
— Развивается развернутый ДВС синдром.
Дифференциальный диагноз:
| Симптомы | Эмболия околоплодными водами | Тромбоэмболия легочной артерии |
| Тахикардия Снижение SpO2 Одышка Повышение давления в дыхательных путях Первичный гемостаз Увеличения ЦВД | Кратковременно Кратковременно Кратковременно Кратковременно Снижен Кратковременно | Продолжительно Продолжительно Продолжительно Длительно Активирован Длительно |
Диагноз эмболии околоплодными водами чаще всего устанавливается по принципу исключения. Клинические критерии для подтверждения диагноза(когда нет данных аутопсии) следующие:
— Острая гипоксия (диспноэ, цианоз, остановка дыхания)
— Острая гипотензия или остановка сердца
— Коагулопатия
— Нет другого патологического состояния или причины, объясняющих данные осложнения
14. Цели лечения: оказание экстренной помощи
15. Тактика лечения:
При появлении первых симптомов амниотической эмболии (озноб, повышение температуры тела) или при подозрении амниотической эмболии:
Мероприятия первой очереди:
1) Оксигенотерапия (обеспечить подачу увлажненного кислорода со скоростью 6-8 литров в минуту).
2) Катетеризация двух – трех вен (центральной вены — после коррекции гипокоагуляции, желательно яремной).
3) Катетеризация мочевого пузыря.
4) Развернуть операционную.
5) Одномоментно ввести 420 – 480 мг преднизолона в/в.
6) Перевести больную в операционную для наблюдения!
7) Через 20 минут после введения первой дозы – 180 – 240 мг преднизолона в/в.
Своевременно проведенные мероприятия первой очереди купируют анафилактическую реакцию и предотвращают развитие коагулопатического осложнения.
Акушерская тактикапри купированиипризнаков ЭОВ и стабилизации состояния беременной – роды вести через естественные родовые пути под непрерывным мониторным наблюдением за состоянием роженицы и плода.
Акушерская тактика при коагулопатическом осложнении эмболии околоплодными водами заключается в немедленном оперативном родоразрешении и тщательном хирургическом гемостазе, не исключается расширение операции и перевязка подвздошных артерий.
На следующие сутки после родоразрешения – 30 мг преднизолона 4 раза в сутки в/в. В последующие сутки 30 мг преднизолона в/в однократно.
Анестезиологическая тактика при коагулопатическом осложнении:
— анестезия только общая;
— массивная инфузионная, трансфузионная терапия;
— медикаментозная коррекция коагулопатических расстройств;
— антибактериальная терапия;
— кардиальная терапия;
— продленная ИВЛ;
— контроль диуреза;
— контроль ЦВД;
— профилактика полиорганной недостаточности.
Медикаментозная терапия осложнений эмболии околоплодными водами:
— Экстренная трансфузия свежезамороженной плазмы – до 20 — 25 мл/кг, но не менее 800 мл.
— Кристаллоиды (р-р Рингера, физиологический раствор) инфузионная терапия до 300% от предполагаемого объема кровопотери при 100% замещении эритроцитсодержащими средствами.
— Плазмозаменители (6% гидроксиэтилированный крахмал), сукцинилированный желатин.
— Эритроцитарная масса 100% от объема кровопотери.
— При отсутствии подъема ад на фоне инфузии подключать вазопрессоры: допамин 5 – 10 мг/кг в мин микроструйно (дозатором) эфедрин, фенилэфрин. АД удерживать на уровне 100 – 110/70 мм.рт.ст.
— Ингибиторы протеаз: препараты апротинина (под контролем фибринолитической активности).
— Транексамовая кислота (250 – 500 мг в/в).
— Антигистаминные препараты
— Наиболее современным, эффективным и радикальным средством коррекции коагулопатических расстройств является одномоментное введение эптаког альфа (активированный)(рекомбинантный фактор свертывания крови VIIa) в дозе 90 мкг/кг.
Дальнейшая тактика лечения
— антибактериальная терапия – цефалоспорины IV поколения, бета-лактамные антибактериальные препараты;
— кардиальная терапия проводится в соответствии с клинической ситуацией;
— пролонгированная ИВЛ до восстановления гемоглобина до уровня 65 – 70 г/л, количества тромбоцитов не менее 100 * 109/л, до стабильного восстановления показателей гемодинамики;
— профилактика полиорганной недостаточности до исчезновения симптомов гипокоагуляции; дезагреганты только после устранения коагулопатического кровотечения.
16. Индикаторы эффективности лечения:не допустить материнской смертности
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА:
17. Список разработчиков протокола с указанием квалификационных данных:Патсаев Т.А., д.м.н., заведующий операционного блока Научного центра акушерства, гинекологии и перинатологии МЗ РК.
18. Рецензенты: 1.Укыбасова Т.М. – д.м.н., профессор, руководитель отдела акушерства и гинекологии АО «ННЦМД».
2. Жакупов Р.К. — д.м.н., профессор, главный внештатный анестезиолог-реаниматолог МЗ РК, заведующий кафедрой анестезиологии-реанимации, с курсом скорой неотложной помощи.
19. Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
20. Список использованной литературы:
1. Интенсивная терапия. Национальное руководствопод ред. Гельфанда Б.Р., Салтанова А.И., «ГЭОТАР-МЕДИЦИНА», 2009., ТОМ II Гл.11. Интенсивная терапия в акушерстве. Сокологорский С.В., Багдасарян П.М.Эмболия во время беременности.
2. III Всероссийская междисциплинарная научно-практическая конференция«Критические состояния в акушерстве и неонатологии» . Петрозаводск 23-26.05.2005, Сокологорский С В. Эмболия околоплодными водами. НЦАГП РАМН
3. Куликов А.В., Казаков Д.П., Егоров В.М., Кузнецов Н.Н. Анестезия и интенсивная терапия в акушерстве и неонаталогии.М., Медицинская книга; Н.Новгород, издательсвто НГМА, 2001.
4. Лысенков С.П., Мясникова В.В., Пономарев В.В., Неотложные состояния и анестезия в акушерстве. Клиническая патофизиология и фармакотерапия. 2-е изд. – СПб.: ООО «ЭЛБИ-СПб», 2004.
5. Зильбер А.П., Шифман Е.М. Акушерство глазами анестезиолога. «Этюды критической медицины». – Т.3. – Петрозаводск: Издательство ПГУ.-1997.
6. Анализ причин смерти беременных, рожениц и родильниц; перинатальной заболеваемости и смертности новорожденных по Республике Казахстан за 2009 г., НЦАГиП МЗРК, Алматы – 2010.
Источник


