Режущая боль внизу живота на 13 неделях беременности

Ваш головастик постепенно становится все более похожим на маленького ребеночка. С 13 недели беременности расти будет уже в основном его тело, чтобы к концу беременности стать раз в пять больше головы.
Плод на 13 неделе беременности: пол, вес и размеры
Будущий малыш уже многое умеет: он чувствует запахи поглощаемой мамой пищи, сосет пальчик, кувыркается, двигает ручками и ножками, разжимает и зажимает кулачки. Начинайте общаться с ребенком: он слышит вас, чувствует боль, отвечает на раздражители, реагирует на изменения температуры и освещения, и даже улыбается, хмурится, зевает! А до чего же ему хорошо в мамином животике: приглушенный полумрак, тепло, мягко, уютно, а доносящиеся издали приглушенные звуки так успокаивают!
На 13 неделе беременности наиболее активно развиваются пищеварительная и костная системы, уже сделаны «наброски» первых ребрышек, закладывается костная ткань на месте конечностей и головки. Все 20 молочных зубов ребеночка окончательно сформировались, и теперь будут ждать своего часа. Плацента полностью перебрала на себя функции желтого тела. Поджелудочная железа начала вырабатывать инсулин.
Происходит и половая дифференциация: у мальчика начинает развиваться предстательная железа, а генитальный бугорок удлиняется в пенис, у девочки расположенные в брюшной полости яичники опускаются в область таза, а генитальный бугорок загибается книзу – из него сформируется клитор. Удивительно, но уже сейчас у малышей-девочек яичники наполнены яйцеклетками: сейчас их насчитывается более 2 миллионов!
13-недельный плод весит в пределах 15-25 г и имеет «рост» в среднем 7-8 см. В это трудно поверить, но сердечко этого малыша перекачивает 23 литра крови в сутки!
Будущая мама
Тем временем ваша матка быстро растет, поднимаясь все выше в брюшную полость, и начинает понемногу прижимать другие органы. Все больше наливается и грудь. К концу беременности каждая из них будет весить от 400 до 800 г, а после родов и того больше. Все ваши формы в целом сглаживаются и округляются, вот уже и талия исчезла, а прежняя одежда явно мала. Начинаем беременный шопинг!
Ощущения на 13 неделе беременности
Ваше самочувствие уже значительно лучше, чем раньше, постепенно угасают тревоги и страхи по поводу угрозы выкидыша, плод на самом деле находится уже в большей безопасности, чем раньше, и подвержен значительно меньшим рискам. Но расслабляться не стоит. Если потянуло низ живота, скорее всего это из-за растяжения матки, однако лучше перестраховаться и прилечь, пока не полегчает.
Все ужасы токсикоза, скорей всего, уже остались в прошлом, тошнить и рвать перестало, возвращается приподнятое настроение и способность радоваться жизни и будущему материнству.
Постепенно сглаживается талия, все отчетливей проступает живот. Многие женщины в этот период уже переходят на новый гардероб – «одежду беременных». Если же этого не было сделано до нынешнего времени, самое время озаботиться приобретением удобной свободной одежды, тем более, что старые джинсы и брюки, наверняка, в талии уже не сходятся, а маечки-кофточки – предательски облегают тело.
К 13 неделе может впервые проявится проблема запоров: тонус мускулатуры пищеварительного тракта снижен, а ко всему еще и матка сдавливает кишечник, ухудшая его перистальтику. Помните, что прием слабительных во время беременности недопустим! Во избежание запоров и для регулирования частоты стула придется с особым вниманием отнестись к своему рациону, а также сохранять двигательную активность.
Обязательно следите за питанием и обеспечьте поступление всех необходимых веществ в организм. Кальций и на 13 неделе беременности очень важен, но лучше отдавать предпочтение растительным источникам: зеленые овощи, яблоки, хурма, киви, чечевица. Если у вас появились судороги, на этот вопрос следует обратить внимание незамедлительно.
Еще одной весьма распространенной проблемой этого срока беременности становятся головные боли. Запрет на медикаменты актуален и в этом случае, посему, с головными болями боремся испытанными временем и опытом безопасными методами. Это – отдых в прохладной полутемной, хорошо проветриваемой комнате, прикладывание прохладных компрессов к височной области, по возможности – короткий спокойный сон. С целью устранения боли возможен также прием отваров на основе успокаивающих трав – мелиссы, мяты, ромашки. Вот только чрезмерно увлекаться мятой не стоит: трава эта обладает разжижающим кровь свойством, что может поспособствовать кровотечению. В случае, когда терпеть головную боль уже невмоготу, допустим разовый прием лекарств на основе парацетамола, например, Эффералгана, Панадола. А вот прием обезболивающих, в составе которых наблюдается аспирин, во время беременности категорически противопоказан.
Уже сейчас, не дожидаясь активного роста живота, мамочке следует озаботиться вопросом предупреждением возникновения стрий. Начинайте пользоваться кремами от растяжек. Зоны риска – грудь, живот, бедра, ягодицы. Настало время позаботиться о себе любимой. Ведь сейчас вы особенно женственная и красивая!
Живот на 13 неделе беременности: тянет, болит
И как же не хочется эту женственность и красивость портить «происками организма» в виде повышенного газообразования и невозможности сходить в туалет «по большому»! Именно проблемы с пищеварением и опорожнением становятся разве что не первой причиной появления болей в животе на 13 неделе беременности. А значит, чтобы не допускать их, лучше заранее изучить, чем и в каких количествах сейчас можно и нужно питаться. Исключить из рациона, например, черный хлеб, бобовые, сырую капусту, но при этом ежедневно выпивать по стакану отвара из чернослива и кураги, не забывать про кефир и свеклу.
Боли в животе могут быть сопряжены с растяжением удерживающих матку связок. В этом случае боли наблюдаются по бокам живота, возникают время от времени, не доставляя женщине длительных неудобств и не представляют никакой опасности.
А вот если живот болит и тянет, боль носит спазматический характер, живот словно ноет, скорей всего, речь пойдет о повышенном тонусе матки. Возможно, врач не увидит необходимости сразу ложиться с такими симптомами на сохранение, и разрешит «перетерпеть» тонус дома. При этом, обязательно расскажет, что сейчас будущей маме как никогда нужен покой и отдых, отсутствие любых эмоциональных потрясений. Возможно – пропишет свечи с папаверином, Но-шпу, Гинипрал.
Однако, если ноющие схваткообразные боли в животе сопровождаются появлением кровотечения, без медицинской помощи и госпитализации в стационар не обойтись. Так, боли в животе на фоне кровянистых выделений свидетельствуют о начавшемся выкидыше, если реакция при этом будет моментальная, специалистам под силу беременность сохранить. Поэтому, если вдруг вы встретились с ноющей тянущей болью в животе, боль не проходит в течение 2-3 часов, да еще и наблюдается отделение крови, немедленно вызывайте бригаду скорой помощи или просите супруга сразу же везти вас в больницу.
Выделения
К концу 13 недели беременности выделения из половых путей могут изменить характер. В течение недели никаких перемен, связанных с выделениями не наблюдается, но вот ближе к началу второго триместра выделения могут стать более жидкими и, возможно, несколько более обильными. Волноваться по этому поводу не следует – доминирующий до этого момента прогестерон уступил лидерство эстрогену, что и обусловило разжижение выделений.
Если же изменения касаются не только обильности и густоты, но и цвета, запаха, консистенции выделений, возможно, будущей мамочке следует насторожиться. Так, если выделения приобретают нетипичный зеленый или желтый оттенок, в выделениях появляется слизь или гной, хлопья или творожистые комки, а ко всему этому еще и добавляется неприятный запах и зуд, жжение половых путей – самое время отправляться на прием к врачу. Такая картина обычно имеет объяснением развитие и прогрессирование половой инфекции, выявить и приступить к лечению которой желательно как можно скорей.
Безусловно, сразу же отправляться к врачу следует при выявлении кровянистых выделений, которые, «в связке» с болью в животе, указывают на начавшийся выкидыш. Своевременное медицинское вмешательство дает шанс беременность сохранить, но действовать для этого необходимо незамедлительно.
Кстати, не всегда кровянистые выделения из влагалища свидетельствуют об угрозе преждевременного прерывания беременности. Если мажущие кровянистые выделения болью в животе не сопровождаются, а появляются все больше после интима с супругом или обследования у гинеколога, скорей всего причина им – эрозия шейки матки или какие-либо другие заболевания шейки матки. Кроме того, кровянистые выделения могут объясняться отслойкой или предлежанием плаценты, становится последствием падения или удара в область живота, лопнувших под давлением увеличившегося объема крови слабых сосудов. Как бы там ни было, причину кровянистых выделений должен установить специалист, к которому и нужно обратиться при появлении крови.
УЗИ на 13 неделе беременности
Поскольку период проведения первого планового УЗИ охватывает промежуток между 10 и 14 неделей, возможно, что оптимальным вариантом для проведения исследования врач определит именно какой-либо из дней 13 недели.
УЗИ на 13 неделе беременности уже четко покажет очертания малыша, расскажет о его размерах, отобразит, как кроха двигается, сгибает и разгибает ручки-ножки. При проведении ультразвукового исследования врач также сможет оценить состояние матки, место крепления и предлежание плаценты, установить приблизительный срок предстоящих родов.
Необходимо УЗИ еще и для выявления возможных пороков развития плода на ранних сроках беременности или тяжелых врожденных аномалий. Вот только необходимо помнить: результаты ультразвукового исследования ни в коем случае не могут трактоваться как окончательный диагноз. Это – всего лишь повод для проведения углубленного расширенного обследования и, возможно, консультации у генетика.
Специально для beremennost.net – Елена Кичак
Источник
Начало второго триместра часто называют «медовым месяцем» беременности. В этот период женщина ощущает прилив энергии и сил, нормально переносит путешествия, может заниматься спортом и употреблять любимые продукты. Живот заметно увеличивается в размерах, приобретает выраженную округлую форму. У ребенка формируются кости и мышцы, внешность, рефлексы, первые пищевые предпочтения. В норме тянущих болей внизу живота на 13 неделе беременности быть не должно, особенно если симптом длиться несколько дней и отличается нарастающим характером. Чтобы своевременно обнаружить патологию и предотвратить прерывание срока, следует немедленно обратиться к врачу и пройти ряд диагностических процедур.
Основные причины тянущих болей внизу живота на 13 неделе
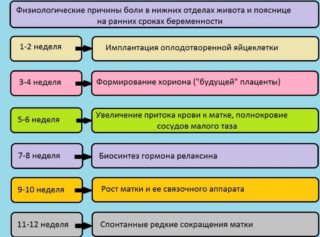
 На 13 неделе беременности плод активно растет, матка увеличивается в размерах. Она заполняет тазобедренную область и продвигается вглубь брюшины. Это приводит к сдавливанию внутренних органов брюшной полости и частичному нарушению их работы. В результате физиологических изменений появляется дискомфорт. Также боль может быть вызвана патологическими процессами. Чтобы правильно определить причину проблемы, необходимо знать сопутствующие симптомы каждой из них.
На 13 неделе беременности плод активно растет, матка увеличивается в размерах. Она заполняет тазобедренную область и продвигается вглубь брюшины. Это приводит к сдавливанию внутренних органов брюшной полости и частичному нарушению их работы. В результате физиологических изменений появляется дискомфорт. Также боль может быть вызвана патологическими процессами. Чтобы правильно определить причину проблемы, необходимо знать сопутствующие симптомы каждой из них.
- Растяжение связок и мышц малого таза. Болевой синдром носит временный характер — 1-2 недели. Интенсивность зависит от индивидуальных особенностей организма. Чтобы мускулы стали более эластичными, рекомендуется заниматься пилатесом, йогой или аквааэробикой.
- Скопление газов в кишечнике. Как правило, повышенное газообразование, вызывают бобовые, все виды капусты, мучное, рис, некоторые фрукты, молочные продукты и газировки. Временно исключите эти продукты из рациона или ограничьте их потребление.
- Повышение маточного тонуса. Боль внизу живота носит спазматический характер, имеет четко выраженную локализацию. Интенсивность от легкой до выраженной. Одновременно ощущается напряжение, «твердение» живота. В некоторых случаях учащаются позывы к мочеиспусканию и дефекации, становится более интенсивным шевеление плода.
-
 Изменение гормонального фона. Естественный процесс при беременности. Сама плацента также начинает вырабатывать эстроген, что стимулирует рост матки и выводит из организма лишнюю жидкость. При отклонениях от нормы повышается чувствительность тканей к инсулину, появляются запоры.
Изменение гормонального фона. Естественный процесс при беременности. Сама плацента также начинает вырабатывать эстроген, что стимулирует рост матки и выводит из организма лишнюю жидкость. При отклонениях от нормы повышается чувствительность тканей к инсулину, появляются запоры. - Травмирование шейки матки. Сопровождается болью в нижней части живота, незначительным кровотечением, внутренней гематомой. Причиной проблемы является слишком активные действия партнера во время интимной близости или неправильное использование средств интимной гигиены.
- Половая инфекция. Чаще всего беременные сталкиваются с молочницей (кандидозом). Этот вид грибка размножается в условиях снижения кислотности влагалища и ослабленного иммунитета. Женщину беспокоят зуд, покраснение, выделения в виде белых хлопьев. Если выделения приобретают неприятный запах, желтый или зеленый цвет, имеют в своей структуре кровянистые волокна, причиной является другое инфекционное заболевание.
- Предлежание плаценты. Характерным симптомом патологии считается маточное кровотечение различной степени. Рецидив обычно происходит в ночное время суток. Приводит к последствиям в виде самопроизвольного аборта, артериальной гипотонии, гестоза, ДВС-синдрома, гиповолемического шока.
- Угроза выкидыша. Схваткообразная тянущая боль локализуется внизу живота и по центру. Может отдавать в поясницу. Из половых путей появляются кровянистые, сукровичные выделения. В матке чувствуется напряжение, «окаменение».
Также тянущие боли внизу живота во втором триместре могут быть спровоцированы простудными или хроническими заболеваниями, патологиями плода, нездоровым образом жизни.
Диагностика
УЗИ — безопасная диагностическая процедура при беременности
Для постановки диагноза врач проводит сбор анамнеза и изучает течение беременности. Затем пациентку осматривают на гинекологическом кресле. Из влагалища берется мазок на анализ. Полученный материал проверяют на состав микрофлоры, чувствительность среды к антибиотикам и состояние эпителия. При наличии воспаления определяется степень его выраженности.
Другие методы диагностики заболевания на 13 неделе:
- общий анализ крови;
- общий анализ мочи;
- УЗИ.
Этих анализов обычно достаточно, чтобы поставить точный диагноз. Такие методы как КТ и МРТ нежелательно делать во время вынашивания ребенка. Современное оборудование минимизирует вред от процедуры, но рисковать не стоит. Лучше воспользоваться более безопасным ультразвуковым исследованием. Мощности УЗИ-аппаратов достаточно для выявления хромосомных аномалий, тяжелых пороков. Во время процедуры врач видит на экране состояние плаценты, тонус матки, количество плодов и особенности их развития.
В обязательную программу диагностики на 13 неделе также входит биохимический скрининг. Перечень анализов:
- на прогестерон;
- на гормон ХГЧ;
- на альфа-фетопротеин;
- на количество эстрадиола.
Повышенный уровень прогестерона расшифровывается как признак тяжелых пороков, остановки или задержки развития плода, угрозы выкидыша, гестоза. От количества альфа-протеина зависит наличие генетических отклонений и вероятности замирания беременности. Низкий уровень эстрадиола — один из симптомов плохого состояния плаценты.
Методы терапии
 Схема терапии при беременности напрямую зависит от диагноза. Физиологическая боль не требует лечения и проходит самостоятельно спустя 1-2 недели. При сильно выраженном дискомфорте будущей маме могут назначить безопасные спазмолитики или порекомендовать народные методы. Например, при растяжении связок полезно носить специальный бандаж, а при газах достаточно наполнить рацион продуктами с высоким содержанием клетчатки.
Схема терапии при беременности напрямую зависит от диагноза. Физиологическая боль не требует лечения и проходит самостоятельно спустя 1-2 недели. При сильно выраженном дискомфорте будущей маме могут назначить безопасные спазмолитики или порекомендовать народные методы. Например, при растяжении связок полезно носить специальный бандаж, а при газах достаточно наполнить рацион продуктами с высоким содержанием клетчатки.
Инфекционные заболевания при беременности лечатся с помощью медикаментов. С молочницей эффективно борются вагинальные свечи — Пимафуцин, Гино-Певарил и Бетадин. Курс составляет 7 дней. Против других видов вредоносных микроорганизмов подбирают более сильные препараты противовоспалительного действия. В редких случаях помогает нетрадиционное лечение:
- гомеопатия;
- травяные ванночки;
- диетическое питание;
- криотерапия.
В домашних условиях женщины используют для улучшения микрофлоры спринцевания на основе оливкового масла, эфира чайного дерева, пищевой соды, медовые примочки.
При угрозе выкидыша лечение производится исключительно в условиях стационара. Беременной назначают курс препаратов против тонуса матки, успокаивающих, спазмолитиков и витаминов. Если причина риска прерывания беременности в недостатке эстрогена, гормон компенсируют с помощью введения искусственных аналогов. Пока состояние будущей мамы не стабилизируется, она находится на сохранении.
Для профилактики заболеваний на поздних сроках рекомендуется тщательно следить за состояние здоровья. Женщине следует чаще гулять на свежем воздухе, сбалансировать рацион, бросить вредные привычки, регулярно заниматься спортом. Важную роль играет режим сна, проветривание жилого помещения, умеренное закаливание. Ежемесячно необходимо посещать врача, ведущего беременность, во избежание появления или обострения патологии.
Источник
Будущие мамы нередко жалуются на боль и дискомфорт в области живота. Ощущения могут иметь разную интенсивность – от слабых, слегка покалывающих, до резких и острых, которые трудно терпеть. Нормально ли, когда рези наблюдаются в течение одного или нескольких дней? С чем они связаны и к кому обращаться за врачебной консультацией?
Физиологические причины режущей боли внизу живота при беременности
Режущая боль внизу живота при беременности может быть вариантом нормы и являться результатом перестройки организма (рекомендуем прочитать: какие могут возникать ощущения в животе на ранних сроках беременности?). Это должен подтвердить акушер-гинеколог после осмотра пациентки. Он объяснит, что именно вызвало дискомфорт, и успокоит будущую маму. Физиологические причины не способны причинить вред малышу. Их характер различается в зависимости от срока вынашивания, состояния здоровья и порога болевой чувствительности женщины.
На ранних сроках (I триместр)
Если режет живот при беременности на ранних сроках, в этом может быть виновата гормональная перестройка (см. также: почему болит правый бок на ранних сроках беременности?). После зачатия вырабатывается гормон беременности – прогестерон. Его повышенная концентрация в крови может приводить к расслаблению гладкой мускулатуры и проблемам со стулом. Изменение вкусовых привычек и избыточное газообразование также способствуют появлению резким болей, вызываемых коликами.
В середине беременности (II триместр)
Причиной режущих болей в области живота в середине срока вынашивания обычно становится увеличение детородного органа по мере роста плода. Активное растяжение связок, удерживающих матку, происходит с 20 по 30 неделю гестации (см. также: 30 недель гестации – сколько это месяцев?). Это вызывает тянущие боли, однако при внезапных и неосторожных движениях ощущения становятся резкими. Они быстро проходят, но не остаются незамеченными.
Дальнейший рост матки провоцирует смещение центра тяжести и изменение положения органов в теле будущей мамы. Это ведет к запорам, появлению геморроидальных узлов, которые вызывают боль. Погрешности в питании также могут стать причинами жалоб на дискомфорт, вздутие, резкие боли в животе (рекомендуем прочитать: причины вздутия живота на ранних и поздних сроках беременности). Неприятные ощущения возникают во время покоя, при ходьбе, кашле, резких движениях.
Облегчить острые боли, спровоцированные ростом матки, позволят:
- бандаж;
- гимнастика для беременных;
- полноценный отдых;
- теплая ванна (если нет противопоказаний);
- питание по правилу “часто, но понемногу”;
- борьба с запорами.
На поздних сроках (III триместр)
Рези в животе на 36-й неделе и более позднем сроке могут свидетельствовать о начале родов. Первоначально чувствуются тянущие боли в районе поясницы, нижней части брюшины. Постепенно дискомфорт нарастает, боли становятся резкими и приходят с определенной периодичностью, причем интервал между приступами становится все меньше. Это сигнал о том, что пора ехать в роддом. Впереди – скорая встреча с младенцем.
Патологические причины
Режущая боль при беременности часто свидетельствует об определенной патологии, требует пристального внимания. Она может проявляться на любом сроке и имеет разные причины – от хронических заболеваний внутренних органов до патологий беременности и угрозы потери плода. Задача врача в это время – выявить и купировать источник боли, провести необходимое лечение амбулаторно или в условиях стационара.
Гинекологического характера
К акушерским болям относят тревожные симптомы, которые связаны с вынашиванием плода. Рези в животе при этом могут свидетельствовать о следующих патологических состояниях:
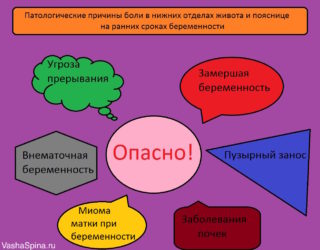
- Внематочная беременность. Ситуация, при которой плодное яйцо имплантируется не в стенку матки, а в маточную трубу, органы брюшной полости. С ростом эмбриона стенки органов растягиваются, что вызывает рези и нестерпимую боль внизу живота. Очень важно выявить внематочную беременность до 7–8 недели (см. также: почему тянет низ живота на 8 неделе беременности?). Полостная операция позволит извлечь эмбрион, предотвратит разрыв трубы и перитонит.
- Замерший плод. Вследствие хронических аномалий, воспалительных процессов в организме и иных причин развитие зародыша может остановиться на любом сроке. При этом происходит резкое исчезновение симптомов беременности. Однако плод остается в матке, что может вызвать рези и воспалительный процесс. Замершую беременность подтверждают по результатам УЗИ (нет сердцебиения), анализа крови на ХГЧ и другим признакам, проводят выскабливание и лечение.
- Трубный аборт. Организм самостоятельно избавляется от плодного яйца, выбрасывает его в брюшную полость. Тест на беременность в этом случае положительный. При трубном аборте женщину несколько суток беспокоят схваткообразные боли внизу живота. Периодически они иррадиируют под лопатку, в плечо, ключицу, прямую кишку. Патология требует хирургического удаления пораженной трубы.
- Угроза прерывания. Стрессы, гормональный дисбаланс, перенапряжение, хронические и инфекционные болезни – основные причины угрозы выкидыша. Помимо режущих болей в этом случае женщина испытывает тянущие ощущения в области поясницы, общее недомогание. Возможно кровотечение, спазмы внизу живота, обострение или полное прекращение токсикоза.
- Преждевременные роды. Могут произойти с 28-й недели гестации. Уровень современной медицины позволяет выходить ребенка, рожденного на этом сроке. При ранних родах будущую маму беспокоит чувство тяжести в пояснице, к которому присоединяется ноющая боль. При этом каменеет живот, колет бок, могут наблюдаться периодические рези, подтекание околоплодных вод, расстройство пищеварения. Подобная ситуация требует оказания помощи в зависимости от состояния женщины.
- Отслоение плаценты. Возможно во 2-м и 3-м триместре. Патология сопровождается обильным кровотечением, тянущими и режущими болями в низу живота. Будущая мама чувствует слабость, упадок сил. Предотвратить потерю ребенка поможет своевременная медицинская помощь.
Не связанные с беременностью
Нередко режущие боли патологического характера абсолютно не связаны с беременностью. Их могут провоцировать:
- обострение гастрита;
- нехватка пищеварительных ферментов;
- непроходимость кишечника;
- спаечные процессы в брюшине;
- пиелонефрит, бактерионурия и иные заболевания мочевыделительной системы;
- дисбактериоз;
- отравления;
- хронический панкреатит, холецистит;
- воспаление аппендикса (режет в правом боку);
- кишечные инфекции.
При своевременном и правильном лечении эти патологии не отразятся на ходе беременности и внутриутробном развитии плода. Первоначально следует обратиться к гинекологу, который исключит угрозу для ребенка и направит к узким специалистам (нефрологу, диетологу, гастроэнтерологу). Не следует заниматься самолечением и приглушать неприятные ощущения обезболивающими препаратами. Главное для будущей мамы – не затягивать с визитом к врачу, выполнять все медицинские рекомендации.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник

