При кавитации боли внизу живота

В своём стремлении обрести идеальное тело люди зачастую не задумываются, что здоровое похудение – медленный процесс. Стремительно теряя жир, организм испытывает шок, который может обернуться неприятными, а иногда и тяжёлыми последствиями. К методам с результатом в виде интенсивного похудения относится и кавитация, противопоказания к которой составляют обширный список.
В него, помимо традиционных беременности и сердечной недостаточности, входит множество заболеваний и особых условий. Список побочных эффектов кавитации так же внушителен. Во многом наличие противопоказаний связано с воздействием на организм ультразвука, который до недавнего времени использовался лишь для диагностики, а не для терапии.
Кавитация в борьбе с жировыми отложениями
Кавитация – метод избавления от жировых отложений при помощи ультразвука. Несмотря на то, что кавитацию по эффективности и скорости получения результата часто сравнивают с липосакцией, между этими процедурами существуют принципиальные отличия.
Во-первых, кавитация – безоперационное вмешательство. Во время процедуры не происходит непосредственно инвазии, аппарат действует на поверхности кожи. Соответственно, кавитация не требует госпитализации и особого послеоперационного ухода.
Во-вторых, во время кавитации жировые отложения саморазрушаются. Для этого аппарат пропускает через выбранный участок тела акустическую ультразвуковую волну. Под её действием в пузырьках жидкости, которая находится внутри клеток жира, начинает образовываться вакуум. Он, в свою очередь, разрушает жир.
В-третьих, жировые отложения не удаляются принудительно, а выводятся организмом. Тело самостоятельно избавляется от разрушенных клеток, выводя их с потоком лимфы и крови.
Противопоказания к проведению ультразвуковой кавитации
Ввиду недостаточной изученности влияния сильнейшего осмотического давления, создаваемого вакуумом при разрушении мембран жировых клеток, процедура кавитации абсолютно противопоказана людям со следующими диагностированными заболеваниями или иными ограничениями:
- гепатит любого вида;
- почечная недостаточность;
- ожирение 2 и 3 степени;
- нарушения коагуляции крови;
- сердечная недостаточность;
- остеопороз;
- тромбоз;
- тромбофлебит;
- печёночная недостаточность;
- аутоиммунные заболевания;
- гипертония;
- пупочная грыжа;
- эрозия шейки матки;
- заболевания яичников;
- лёгочная недостаточность;
- гнойные и воспалительные кожные заболевания;
- хронические заболевания органов пищеварения;
- роды менее, чем за 6 месяцев до процедуры;
- склонность к образованию келоидных рубцов;
- инсулинозависимый сахарный диабет (некомпенсированные стадии);
- хронические инфекционные заболевания (особенно в стадии обострения);
- онкологические заболевания (зло- и доброкачественные новообразования, в т. ч миома матки).
Наиболее спорный вопрос – влияние ультразвуковой липосакции на органы репродуктивной системы. Многие из специалистов склонны считать, что мощная волна осмотического давления способна повредить и здоровые ткани организма. А так как наиболее частая зона для проведения – живот, бёдра и ягодицы – находится в непосредственной близости от мочеполовой системы, то любое заболевание данных внутренних органов может стать противопоказанием к кавитации.
Отдельно стоит обратить внимание на то, что кавитация категорически противопоказана при беременности и лактации. В этих случаях существует большая вероятность угрозы выкидыша или необратимых изменений для плода и попадания продуктов распада жировых клеток в грудное молоко. Даже при наличии подозрения на беременность или нерегулярной и редкой лактации от ультразвуковой липосакции следует воздержаться.
В список противопоказаний к кавитации также входят: наличие на теле открытых ран и присутствие в организме любых металлических включений (имплантов, кардиостимуляторов и пр). Ультразвуковая волна вносит нарушения в работу приборов и может стать причиной их разрушения.
К относительным противопоказаниям относятся:
- татуировки, рубцы и шрамы в месте проведения процедуры;
- приём в течение 10 дней до процедуры антикоагулянтов или нестероидных противовоспалительных препаратов.
В этом случае необходима дополнительная консультация специалиста соответствующего профиля.
Последствия и возможные побочные эффекты
Несмотря на наличие множества преимуществ, перечень возможных последствий кавитации и побочных эффектов тоже внушителен. И если последствий чаще всего удаётся избежать при соблюдении всех рекомендаций и отказе от процедуры при наличии противопоказаний, то от побочных эффектов страховки не существует. К последствиям ультразвуковой безоперационной липосакции можно отнести:
- повышение температуры тела (общее и местное – в районе проведения процедуры);
- гематомы;
- сосудистые сетки, которые со временем могут стать первыми вестниками варикоза;
- обезвоживание;
- болезненные ощущения во время и после процедуры;
- местная гиперпигментация;
- внутренние воспаления органов и тканей — наиболее опасный побочный эффект. Такие последствия возникают в результате стремительного разрушения клеток с токсичным содержимым, которое немедленно разносится кровеносной системой по всему организму;
- поражения печени – все токсины в итоге скапливаются в этом органе, который перестаёт справляться с возросшей нагрузкой;
- ожоги;
- высыпания жировиков – таким образом жировая ткань заново локализуется на теле.
Стоит отметить, что после кавитационной липосакции необходимо соблюдать режим дня, вести здоровый образ жизни и следить за питанием. В противном случае жировые отложения быстро вернутся.
Кавитационный метод избавления от жировых отложений используется недавно и при своей популярности ещё не достаточно изучен. Отзывов о процедуре мало, и они противоречивы. Поэтому перед ультразвуковой липосакцией методом кавитации, как и перед любым другим сеансом аппаратной косметологии, необходимо внимательно ознакомиться со списком противопоказаний и побочных эффектов.
В случае выявленных ограничений или при малейших сомнениях в их наличии, от процедуры лучше отказаться в пользу других способов похудения. Такой подход поможет получить желаемый результат, а не последующую ликвидацию неприятных последствий.
Источник
Многие заболевания у женщин нередко развиваются скрытно, годами не давая о себе знать. Даже такой симптом, как тянущие боли внизу живота, если женщин он беспокоит несильно, может не встревожить. Однако если слабая боль возникает постоянно, причем в определенном месте, имеются необычные выделения, то визит к врачу не стоит откладывать, дожидаясь осложнений. Возможно, играет роль физиологическое состояние женщины. Но иногда боль является сигналом серьезной болезни, требующей срочного обследования и лечения.
Содержание:
- Факторы, влияющие на появление болевых ощущений
- Органические факторы
- Функциональные причины
- Значение сопутствующих симптомов
- Диагностика и лечение

Факторы, влияющие на появление болевых ощущений
Тянущие боли возникают внизу живота обычно при патологических состояниях органов малого таза, в том числе матки и яичников (органические причины) или вследствие физиологических процессов, происходящих в организме женщины (функциональные причины). Чтобы установить диагноз патологии, симптомом которой является тянущая боль, необходимо знать ее точное местонахождение, интенсивность, является она постоянной или возникает периодически.
Органические факторы, способствующие возникновению боли
К таким факторам относятся:
- заболевания матки и яичников (эндометрит, киста яичников, миома матки);
- половые инфекции;
- применение внутриматочной спирали;
- образование рубцов после хирургических операций;
- воспалительно-инфекционные болезни почек, мочевого пузыря (цистит, пиелонефрит), а также кишечника;
- патологии при беременности.
Функциональные причины болей внизу живота
В этом случае тянущие боли появляются внизу живота из-за нарушения функций половых органов:
- Альгодисменорея (состояние, связанное с неправильным положением или недоразвитием матки, повышенной чувствительностью), дисфункциональные маточные кровотечения и другие менструальные расстройства.
- Овуляторный синдром. Ноющая боль внизу живота при овуляции беспокоит женщину в течение нескольких часов после того, как фолликул рвется и яйцеклетка покидает его. Она может быть с какой-либо одной стороны (в зависимости от того, какой яичник, правый или левый, участвует в процессе). Иногда беспокоит одновременно с двух сторон. Это бывает, когда оба яичника вырабатывают яйцеклетки. При этом возможно наступление многоплодной беременности.
- Загиб матки, при котором возникает застой менструальной крови.
Видео: Причины возникновения болей внизу живота. Недопустимость самолечения
Органические факторы
Ноющая боль у женщин может стать проявлением воспалительных, инфекционных болезней или процессов, связанных с деформацией тканей органов, нарушением кровообращения.
Болезни репродуктивных органов
Аднексит (сальпингоофорит). Воспаление возникает из-за попадания различной инфекции в матку, ее трубы и яичники. Причем тупая ноющая боль внизу живота появляется тогда, когда оно становится хроническим. Может быть поражен только один яичник или сразу оба. Соответственно, и боль возникает слева, справа или с обеих сторон сразу. Яичники перестают нормально функционировать, что выражается в различных нарушениях цикла менструаций. Кроме того, появляются выделения с примесями гноя или крови, у женщины повышается температура. Становится невозможным полноценное созревание яйцеклетки, возникает непроходимость труб. Женщина может стать бесплодной. Возможно возникновение внематочной беременности.
Эндометрит. Менструальные расстройства, болевые ощущения в центральной части живота, внизу появляются из-за воспаления эндометрия, слизистой оболочки матки, если процесс становится хроническим. При этом воспаление легко может распространиться на придатки.
Эндометриоз — разрастание эндометрия (слизистой оболочки матки) в соседние отделы матки (трубы, шейку), яичники и даже кишечник. Возникает, как правило, в результате гормональных нарушений в организме. Кроме тупых постоянных болей внизу живота, у женщин наблюдаются болезненные менструации нерегулярного характера. Возможны сильные кровотечения, коричневые выделения помимо менструаций. Может наступить аменорея (отсутствие месячных). Образуются спайки или полное зарастание маточных труб, что приводит к бесплодию, внематочной беременности. Обычно тянущие боли в области паха или лобка предшествуют менструациям, становятся сильнее во время месячных.
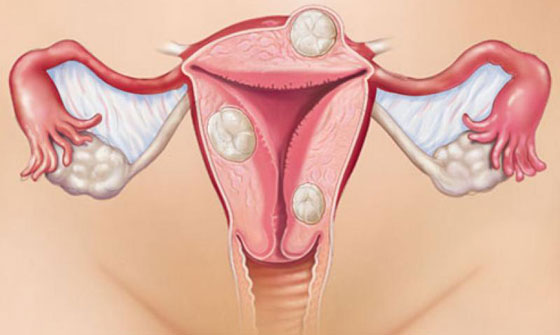
Апоплексия яичника — кровоизлияние в яичник, возникающее при разрывах тканей, повреждении мелких сосудов. Обычно наблюдается при наличии кистозных полостей. Может быть спровоцировано половым актом или физическими нагрузками. Кровоизлияние распространяется в область брюшины. Ноющая боль внизу, в области яичника бывает интенсивной. Устранить кровотечение можно только оперативным путем.
Поликистоз яичников — появление в яичнике кист, нарушающих их нормальное функционирование. При этом возникают тянущие боли в спине, внизу живота, нарушение менструального цикла, гормональный дисбаланс, ожирение. Характер боли в животе может меняться, если происходит перекручивание ножки кисты (что возможно при наклонах, поворотах туловища, физических нагрузках). Если перекручивание небольшое (до 90°), то боль может быть ноющей из-за нарушения кровообращения. При полном перекручивании кровоснабжение области кисты прекращается. Из-за некроза тканей возникают тошнота, рвота, повышение температуры. Болезненные ощущения в области яичника становятся острыми, спазматическими. Требуется срочное удаление кисты.
Кольпит — воспаление слизистой оболочки, покрывающей влагалище. Возбудителями являются стрептококки, гонококки, трихомонады, грибки и другие виды инфекции. Слизистая истончается, появляются сосочки и пузырьки на поверхности, что является причиной тянущих болей внизу живота, обильных белей, зуда во влагалище.
Миома — доброкачественная опухоль. Одиночные или множественные узлы различного размера появляются как снаружи, так и изнутри матки. При увеличении опухоли она начинает сдавливать близлежащие сосуды, вызывая нарушение кровоснабжения. Из-за этого возникает тяжесть, дискомфорт внизу живота, пояснице. Могут возникать маточные кровотечения. Осложнениями этой болезни являются преждевременные роды, возможно бесплодие. Опухоль является гормонозависимой. Для устранения используется гормональная терапия или операция.
Видео: Боли внизу живота при воспалении маточных труб
Патологии в других органах
Аппендицит. В хронической форме является причиной ноющих болей, которые ощущаются в области желудка. Сопутствующими симптомами являются тошнота, рвота, слабость, повышение температуры. Необходима срочная операция, так как воспаленный аппендикс может лопнуть, попадание гноя в брюшину приводит к перитониту.
Мочекаменная болезнь. В результате отложения различных солей в мочеточниках, почках или мочевом пузыре образуются конгломераты, препятствующие прохождению мочи. При этом могут возникать как тянущие тупые боли внизу живота, так и резкие, очень сильные в пояснице и области паха. Камни удаляют медикаментозным или хирургическим способом.
Цистит — воспаление мочевого пузыря. При этом заболевании возникают разной интенсивности тянущие боли в нижней части живота, жжение в области мочевого пузыря, рези при мочеиспускании. У женщин цистит, как правило, сопутствует инфекционным воспалительным процессам в половых органах, так как в силу особенностей анатомического строения мочеполовой системы инфекция легко распространяется.
Примечание: Ноющие боли в нижней части живота могут ощущаться также при заболеваниях органов пищеварительной системы (кишечника, желчного пузыря). Например, при холецистите возникают боли в подреберье, а также внизу живота.

Тянущие боли при беременности
Они могут возникать на разных сроках беременности. Если ноющая боль возникла на сроке до 22 недель, сопровождается кровянистыми выделениями, то причиной является угроза выкидыша. Врач, оценив состояние женщины, назначает лечение, направленное на сохранение беременности. Угроза прерывания возникает из-за повышения тонуса матки, наличия на ней рубцов после предшествующего прижигания или выскабливания, гормональных нарушений. Женщине рекомендуется постельный режим, лечение спазмолитиками и гормональными препаратами.
Инициатором болей внизу живота у женщин при беременности может быть отслоение плаценты на сроке меньше 37 недель. При этом появляются не только болевые ощущения, но и кровянистые выделения, а также признаки внутреннего кровотечения (головокружение, тошнота, бледность, головная боль). В таком случае делается кесарево сечение, иначе ребенок может погибнуть от гипоксии.
Слабая боль внизу живота при беременности является нормальной, она вызвана растяжением мышц, увеличением размеров матки и тяжестью плода. Если появляется резкая усиливающаяся болезненность с повышением температуры, кровотечением, это может свидетельствовать о наличии внематочной беременности, разрывов матки и других осложнениях.
Видео: Причины болевых ощущений внизу живота
Функциональные причины
К ним относятся ситуации, при которых боли возникают в связи с различными периодами менструального цикла.
Боли внизу живота, связанные с месячными
Тянущие боли в паху, возникающие перед менструацией, связаны обычно с предменструальным синдромом (влиянием гормонов на нервную систему, повышением чувствительности, вегетативно-сосудистыми расстройствами). Причиной неприятных ощущений может быть недоразвитие половых органов (особенно у молодых девушек), изменения формы матки после аборта, родов, операций.
Если у женщины имеются гиперплазия эндометрия или воспалительные заболевания матки, то ноющие боли могут оставаться и после месячных. В это время происходит рост кистозных образований, связанный с изменением гормонального фона.
Видео: Боли внизу живота при месячных
Болевые ощущения во время овуляции
В момент овуляции (разрыва фолликула и выхода из него яйцеклетки) могут ощущаться у женщин слабые тянущие боли внизу живота и появление следов крови. Такие симптомы являются нормой, через 1-2 дня исчезают.
Значение сопутствующих симптомов
При определении причины болевых ощущений большое значение имеют сопутствующие симптомы:
- Кровянистые или иные выделения, возникающие в середине цикла, не имеющие отношения к менструациям, говорят о наличии воспалительных заболеваний внутренних половых органов (эндометрита, сальпингоофорита).
- Обильные окрашенные выделения с неприятным запахом, повышение температуры в сочетании с болями в нижней части живота характерны для инфекционных болезней половых органов (трихомонелеза, гонореи и других).
- Рези, жжение, учащенное мочеиспускание в совокупности с болью внизу живота говорят о наличии патологий в мочевыводящей системе.
- Тошнота, рвота, вздутие, тянущие боли — признаки кишечных инфекций.
- При аппендиците болевые ощущения обычно локализуется в правой нижней части живота.
Диагностика и лечение
Чтобы установить причину тянущих болей, обычно назначается обследование следующими методами:
- общий анализ на лейкоциты и свертываемость крови, который позволяет обнаружить наличие воспалительных процессов, предположить причину кровотечений;
- анализ мочи на лейкоциты, белок и бактерии;
- УЗИ малого таза;
- цитологическое исследование слизи из влагалища и шейки матки (мазок);
- анализы крови на скрытые половые инфекции (хламидии, гонококки, микоплазмы, грибки Кандида и другие);
- биохимический анализ крови на антитела к различным возбудителям инфекции.

В зависимости от места локализации болевых ощущений, их характера и предположения о заболевании применяются и другие методы обследования: биопсия тканей, кольпоскопическое исследование матки. При обнаружении опухолей используются компьютерная (КТ) или магнитно-резонансная томография (МРТ).
После уточнения диагноза при необходимости врач назначает медикаментозные препараты антибактериального, гормонального или спазмолитического действия. В некоторых случаях устранить боль помогает только хирургическая операция (выскабливание матки, прижигание шейки, удаление опухолей, кистозных образований).
Предупреждение: При возникновении тянущей боли внизу живота самостоятельное лечение недопустимо, так как может нанести большой вред здоровью. Грелка строго противопоказана при воспалительных заболеваниях, аппендиците, так как это ведет к перитониту, заражению крови. Любое промедление при усилении боли внизу живота, появление признаков отравления организма или внутреннего кровотечения может быть опасным для жизни. Они возникают при внематочной беременности, разрыве матки, повреждении тканей яичников, а также при заболеваниях почек.
18 октября 2016

Ольга Пискунова
Врач-терапевт общей практики
Источник


