К какому врачу обратиться при болях внизу живота

Жалобы на боль в животе столь же распространены, как и на головную боль. Пациенты говорят «у меня болит живот», «скрутило» или «схватило» живот, «тянет низ живота», «побаливает живот».
Когда мы говорим, что болит живот, мы подразумеваем довольно большую область – вниз от груди и до самого паха. В этой области находятся различные органы, прежде всего, пищеварительной и мочеполовой систем. К первой относятся желудок, печень, желчный пузырь, поджелудочная железа, кишечник. Ко второй – почки, мочевой пузырь, у женщин – яичники, матка, у мужчин – предстательная железа. И любой из этих органов может болеть.

Боль бывает разной. Полезно различать, где именно и как болит живот. Это позволит более точно описать проблему на приеме у врача, а чуть раньше – отделить боль, вызванную случайным фактором (например, некачественной пищей) от действительно внушающей опасение. Появление боли в области живота (часто – в сочетании с другими симптомами) может быть признаком серьезного, опасного заболевания.
Причины боли в животе у детей собраны в отдельной статье (перейти по ссылке). Настоящая носит более общий характер.
Какой бывает боль в животе?
Боль бывает острой и хронической.
Острая боль может носить приступообразный характер, а может быть постоянной. Она может возникнуть резко, внезапно (в этом случае иногда говорят «схватило живот»), а может сначала быть слабой и постепенно усиливаться. Хронические боли в животе, как правило, более слабые, проходящие, но обязательно возвращающиеся. Усиление хронической боли может быть вызвано, например, приемом пищи.
Сила болевых ощущений не всегда соответствует тяжести заболевания. Приступ сильной боли может быть вызван банальным скоплением газов (вследствие переедания или специфической пищи) или вирусной инфекцией, не представляющей серьёзной опасности. Тогда как привычная хроническая боль может быть следствием, например, рака толстой кишки.
Иногда боль локализируется (больной может четко указать на место, где болит), а иногда носит распределенный характер (болит значительная часть живота).
Причины боли в животе
Схваткообразная боль в животе (колики) вызывается раздражением нервных рецепторов внутренней поверхности полых органов. При этом происходит спазм гладкой мускулатуры – мышечной ткани, выстилающий соответствующий орган. Такие боли – обычно очень сильные, мучительные, но длятся недолго – несколько минут, после чего проходят. Приступы могут следовать один за другим, боль сначала нарастает, потом уменьшается…
Приступы могут быть вызваны движением камней (в почках, в желчном пузыре или протоке, в мочеточниках), воспалительными заболеваниями, отравлением. Одной из распространенных причин является нарушение диеты (слишком острая, соленая, жирная пища, неумеренность в еде).
Приступы боли могут сочетаться с другими симптомами – повышением температуры, ознобом (типично для инфекций и закупорки желчных путей), изменением цвета мочи и кала (при закупорке желчных путей моча темнеет, а кал становится светлее).
Боль может быть вызвана растяжением полых органов или натяжением их связочного аппарата (например, вследствие травмы). Она обычно ноющая или тянущая и может не иметь четкой локализации.
Боли могут вызываться нарушением местного кровообращения (застойными явлениями в сосудах брюшной полости), так называемая «брюшная жаба» – приступ болей в момент наибольшей функциональной активности органов пищеварения.
Острая боль возникает при патологических структурных изменениях или повреждениях внутренних органов — воспалении, росте опухоли, язвообразовании, разрыве (перфорации), переходе воспалительного процесса на ткани брюшины (перитонит).
Боль в области живота не всегда связана с заболеваниями находящихся там органов. Довольно часто встречаются отражённые боли. В этом случае говорят, что боль иррадиирует: ее источник находится в другом месте, но пациент ощущает боль в области живота. Это возможно при пневмонии, заболеваниях сердца, плеврите, заболеваниях пищевода и в некоторых других случаях.
Боль в животе может иметь также психогенное происхождение. Стресс, эмоциональное напряжение, испуг могут привести к возникновению боли, в некоторых случаях довольно сильной.
Локализация боли в животе: при каком заболевании где болит
Подложечная (эпигастральная) область
Эпигастрий (подложечная область) располагается по центру корпуса между реберными дугами, ниже грудины. Боли в этой области связаны, в основном, с заболеваниями желудка (гастрит, дуоденит, язва желудка). Подобные боли возникают после приема кислой или острой пищи. При язве желудка возможны болезненные ощущения при длительных перерывах в еде (например, в ночное время). Боль, как правило, тупая, ноющая, реже острая. Болезненные ощущения в подложечной области могут быть вызваны и случайными проблемами с пищеварением (несварение желудка, изжога). В этой же области возможны иррадиирующие боли при заболеваниях сердца.

Правое подреберье (болит живот со стороны правого бока выше пупка)
Локализация боли в правом подреберье типичны для заболеваний печени и желчного пузыря (холецистит, желчнокаменная болезнь).
Левое подреберье (болит живот со стороны левого бока выше пупка)
Желудок находится не прямо по центру корпуса, а сдвинут влево, поэтому боли в левом подреберье также могут иметь желудочное происхождение (гастрит, язва желудка). С левой стороны находится также поджелудочная железа, поэтому боль в этой области может возникать при панкреатите. Причиной боли также могут быть заболевания селезенки. Сердечная боль также может иррадиировать в эту область.
Околопупочная область
В этой области дает о себе знать кишечник (тонкая кишка). Болевые ощущения могут быть вызваны такими причинами, как недостаток ферментов (проблемы с перевариванием пищи), кишечная инфекция, серьезные воспалительные заболевания (болезнь Крона, язвенный колит). Также здесь может болеть и при панкреатите.
Левая и правая боковые области живота
Боль, смещенная в какую-либо сторону средней части живота, может быть вызвана проблемами мочевой системы. Причиной могут быть мочекаменная болезнь или воспаление мочевыводящих путей. Однако при заболевании почек боль все же чаще локализуется в области поясницы. Боль сбоку живота может быть вызвана запорами и газами в толстой кишке (метеоризмом). Левый бок более часто становится областью, где сказываются заболевания кишечника. Боль здесь может быть также проявлением колита или дивертикулеза.
Правая подвздошная область (болит живот ниже пупка и справа)
В этой области у большинства людей располагается аппендикс – червеобразный отросток слепой кишки. Воспаление аппендикса – аппендицит – опасное заболевание. Развитие аппендицита, как правило, характеризуется внезапной и острой болью, однако в некоторых случаях боль может нарастать постепенно. Иногда вначале боль ощущается в околопупочной области и только потом смещается в правую подвздошную область. Есть люди, у которых аппендикс располагается выше, соответственно, и боль при аппендиците у них будет иметь иную локализацию.
Болит внизу живота
Боль внизу живота типична при болезнях мочевой системы, у женщин – при гинекологических заболеваниях. Её могут вызывать камни в почках, воспаление почек (пиелонефрит), опущение мочеточника, гинекологические проблемы: острые и хронические воспаления придатков матки, образовавшиеся после них спайки, возникшие опухоли и кисты, эндометриоз, внематочная беременность. В зависимости от локализации проблемы боль может концентрироваться в левой или правой подвздошной области или по центру (надлобковая область). Еще одна возможная причина – варикозное расширение вен малого таза (более типично для женщин). В этом случае неприятные ощущения внизу живота возникают время от времени, усиливаясь после физических нагрузок, незадолго до менструации или после полового акта.
Также причиной боли внизу живота, особенно в левой подвздошной области могут стать заболевания кишечника: воспаление сигмовидной кишки (сигмоидит), синдром раздраженного кишечника, запоры, глисты, колиты, дисбактериоз кишечника и некоторые другие заболевания.
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
К какому врачу обращаться при боли в животе?
Для амбулаторного лечения болей в животе следует обратиться к врачу:
- при подозрении на желудочно-кишечные заболевания (на это может указывать связь приступов боли с приемом пищи) – к гастроэнтерологу;
- при подозрении на заболевание мочевой системы – к урологу;
- женщинам при подозрении на гинекологические заболевания — к гинекологу;
- при болях в паховой области – к проктологу или урологу;
- в прочих случаях – к терапевту или врачу общей практики.
При болях в животе у ребенка следует обращаться к педиатру.
Источник
Какие заболевания могут стать причиной болей внизу живота, и к каким врачам следует обращаться
Причиной боли внизу живота наиболее часто становятся патологические процессы в органах, проецирующихся на переднюю брюшную стенку.
К таким органам относятся кишечник, внутренние половые органы у мужчин и женщин, а также нижняя часть мочевыделительной системы (мочеточники и мочевой пузырь). Таким образом, лечащим врачом при болях внизу живота может быть гастроэнтеролог, уролог, гинеколог или акушер.
Однако список специалистов, к которым следует обратиться при появлении боли внизу живота, на этом не заканчивается. В тех случаях, когда боль вызвана специфической инфекцией, следует обратиться к соответствующим специалистам, в частности: при дизентерии – к инфекционисту, при туберкулезе – к фтизиатру, при гонорее – к венерологу. Если же причиной болевого синдрома становятся доброкачественные и злокачественные новообразования, то лечащим врачом будет онколог.
Отдельно следует выделить боль внизу живота, требующую экстренной медицинской помощи – так называемый «острый живот». В таких случаях жизнь пациента оказывается в руках у хирурга.
На что следует обратить внимание, чтобы своевременно обратиться за медицинской помощью и правильно установить причину болей внизу живота
Таким образом, боль внизу живота встречается при самых различных патологиях, так что даже опытный врач зачастую не может поставить точный диагноз без проведения дополнительного исследования.
Поэтому ни в коем случае не стоит пытаться поставить диагноз самостоятельно и, тем более, заниматься самолечением. Тем не менее, знание основных симптомов патологий, при которых встречается боль внизу живота, поможет своевременно обратиться за медицинской помощью и правильно подготовиться к вопросам, которые неизбежно будет задавать врач.
Внезапность и острота боли внизу живота
Прежде всего, следует обратить внимание на внезапность появления боли и интенсивность болевого синдрома. Сильная внезапно появившаяся боль, как правило, свидетельствует об острой патологии (острый аднексит, острый аппендицит, почечная колика и т.д.).
Повторяющиеся время от времени тянущие или ноющие боли, как правило, свидетельствуют о хронической патологии. Такие случаи не требуют экстренной госпитализации, однако откладывать визит к врачу также не стоит, поскольку без адекватного лечения хроническая патология будет развиваться и в будущем приведет к неприятным осложнениям.
Точная локализация и иррадиация боли внизу живота
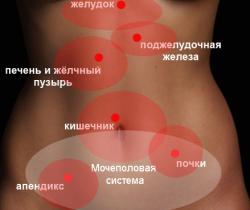 Для того чтобы правильно определить очаг патологического процесса необходимо, как выражаются медики, локализовать боль. Для удобства проведения диагностики в медицине принято делить нижнюю часть живота на три области: правая подвздошная ямка (внизу живота справа), надлобковая область и левая подвздошная ямка (внизу живота слева).
Для того чтобы правильно определить очаг патологического процесса необходимо, как выражаются медики, локализовать боль. Для удобства проведения диагностики в медицине принято делить нижнюю часть живота на три области: правая подвздошная ямка (внизу живота справа), надлобковая область и левая подвздошная ямка (внизу живота слева).
На переднюю стенку живота в правой подвздошной ямке проецируются следующие образования:
- конечный отдел тонкого кишечника (подвздошная кишка), образующий при впадении в толстый кишечник так называемый илеоцекальный угол;
- аппендикулярный отросток при его классическом расположении;
- слепая кишка;
- нижняя часть восходящей кишки;
- правый мочеточник;
- правые придатки матки у женщин.
На переднюю стенку живота в левой подвздошной ямке проецируются значительно меньшее количество органов:
- сигмовидная кишка (отдел толстого кишечника, впадающий в прямую кишку);
- левый мочеточник;
- левые придатки матки у женщин.
При появлении болей в надлобковой области следует, в первую очередь, подумать о заболеваниях мочевого пузыря и центрально расположенных органах репродуктивной системы (матка у женщин, предстательная железа у мужчин).
Следует отметить, что на нижнюю часть передней поверхности брюшной стенки живота проецируются также петли тонкого кишечника. Однако боль при их поражении имеет нелокализованный характер (в таких случаях болевой синдром распространяется по всему животу с преимущественным расположением в околопупочной области).
Боль может точно определяться в одном месте, а может распространяться по ходу нервных стволов. В последнем случае говорят об иррадиации боли. Характер иррадиации боли имеет важное диагностическое значение.
Так, к примеру, при почечной колике боль отдает вниз по ходу мочевыводящей системы во внешние половые органы и на внутреннюю поверхность бедра, а при неосложненном остром аппендиците (в случае классического расположения аппендикулярного отростка) имеет локализованный характер без иррадиации.
Патологические процессы в репродуктивной системе у мужчин и женщин вызывают болевой синдром, имеющий широкую иррадиацию – боль отдает в крестец, в поясницу, в пах, в промежность, в наружные половые органы, в прямую кишку, в надлобковую область.
Нередко отраженная боль бывает сильнее локализованной, что вызывает трудности в диагностике. Так, к примеру, при эмпиеме предстательной железы невыносимая пульсирующая боль локализуется в прямой кишке, а рак предстательной железы зачастую вызывает боль, напоминающую приступы радикулита.
Характер болевого синдрома
После локализации боли и установления ареала ее иррадиации следует попытаться описать характер болевого синдрома (какие ощущения напоминает боль и как изменяется во времени).
Согласно ощущениям пациента различают следующие виды боли:
- ноющая;
- тянущая;
- колющая;
- режущая;
- кинжальная;
- схваткообразная;
- пульсирующая;
- давящая;
- распирающая;
- рвущая;
- грызущая.
Ноющие и тянущие боли характерны для хронических процессов (хронический аднексит, хронический простатит, хронический сигмоидит), при обострении боль усиливается.
П
опадание какого-либо вещества на поврежденную воспалением поверхность (содержимого кишечника на поверхность кишки при сигмоидите, мочи на поверхность мочеиспускательного канала при уретрите) приводит к резкому усилению боли, которая в таких случаях, как правило, принимает режущий характер.
Колющие боли возникают при единичных спазмах мышечных волокон полых органов (колющие боли при беременности, кишечная колика). Если же спазм гладкомышечной мускулатуры принимает генерализованный характер, то боль становится схваткообразной (боль при самопроизвольном прерывании беременности, при кишечной непроходимости, при почечной колике).
Кинжальная боль возникает при разрыве полого органа, сопровождающемся излитием его содержимого в брюшную полость. Такая боль может свидетельствовать о разрыве маточной трубы при трубной беременности или разрыве воспаленного аппендикулярного отростка при аппендиците.
При сильном увеличении органов, сопровождающимся растяжением его капсулы (острый простатит) развиваются давящие и распирающие боли. При острых гнойных процессах, таких как эмпиема (нагноение) аппендикса или эмпиема простаты боль принимает пульсирующий характер.
Рвущие и грызущие боли чаще всего возникают при прорастании стволов нервного сплетения злокачественными опухолями.
Кроме того, боли внизу живота разделяют на постоянные (острый аднексит) и приступообразные (почечная колика). И в том, и в другом случае боль может постоянно нарастать или иметь интермиттирующий характер (то нарастать, то утихать).
Постоянно нарастающая боль может свидетельствовать о хирургической патологии (острый аппендицит, самопроизвольное прерывание беременности).
Факторы, усиливающие и ослабляющие боль внизу живота
Большую помощь врачу в диагностике окажет знание факторов, усиливающих и ослабляющих боль. В старину, когда инструментальные методы диагностики оставляли желать лучшего, опытному клиницисту иногда достаточно было взглянуть на больного, чтобы поставить диагноз.
Дело в том, что при многих острых патологических процессах боль заставляет пациента принимать так называемую вынужденную позу. Так, к примеру, больные с острым аппендицитом вынуждены передвигаться, согнувшись вперед и вправо (в сторону очага поражения). Движение доставляет им мучение, поэтому они стараются занять положение в постели, лежа на правом (больном) боку.
А вот, к примеру, при почечной колике положения, снимающего боль, не существует, поэтому больные много двигаются (ходят по комнате, метаются в постели), стараясь облегчить боль.
Особенно важное диагностическое значение имеют факторы, усиливающие и ослабляющие боль, при хронических процессах, поскольку в таких случаях они легче устанавливаются.
Так, при хроническом сигмоидите спровоцировать усиление боли может прием недиетической пищи (острые блюда, большое количество грубой клетчатки (капуста, яблоки и т.п.), сладкая еда, спиртные и газированные напитки), а при хроническом воспалении придатков матки – переохлаждение, физическое или нервное перенапряжение, начало менструального кровотечения.
Сопутствующие симптомы при боли внизу живота
Учет дополнительных симптомов при боли внизу живота позволяет провести диагностику, поскольку позволяет с достаточной точностью ответить на вопрос: какая именно система поражена (пищеварительная, мочевыводящая или репродуктивная).
Так, сочетание боли внизу живота в надлобковой области с дизурическими явлениями (резь при мочеиспускании, частое болезненное мочеиспускание, императивные (срочные) позывы к мочеиспусканию) и патологией состава мочи нередко видимой невооруженным глазом (мутная моча, моча цвета мясных помоев) позволяет заподозрить поражение мочевыводящих органов (уретрит, цистит).
Боль внизу живота слева, сочетающаяся с частым жидким стулом, болезненными позывами на дефекацию (так называемые тенезмы) и патологическими включениями в каловых массах (видимые кровь, гной или слизь) говорит о поражении терминальных отделов кишечника.
Боль внизу живота при патологии женских половых органов также нередко сочетается с частым болезненным мочеиспусканием и может сопровождаться частым жидким стулом. Однако в таких случаях никогда не бывает патологических включений в кале и моче.
Главным же подспорьем в диагностике «женской» патологии становится определение специфических признаков ее поражения, таких как появление патологических выделений из влагалища (гнойные, слизисто-гнойные, кровянистые, кровянисто-гнойные, водянистые и др.) и нарушений менструального цикла (нерегулярный цикл, слишком обильные или слишком скудные месячные, мажущие кровянистые выделения в межменструальный период).
«Мужская» урология имеет свою специфику: воспаление мочевого пузыря (цистит) у мужчин редко бывает изолированным заболеванием, поэтому боль внизу живота в надлобковой области в сочетании с нарушениями мочеиспускания (частое мочеиспускание, ощущение неполного опорожнения мочевого пузыря) всегда подозрительно в отношении патологии предстательной железы (острый или хронический простатит, аденома простаты).
При острой патологии сочетание тревожных симптомов не только поможет в дифференциальной диагностике, но и подскажет, насколько необходима экстренная медицинская помощь.
Немедленная госпитализация показана в тех случаях, когда боль внизу живота сочетается с набором симптомов, свидетельствующих об острой кровопотере:
- бледность кожи и видимых слизистых оболочек;
- повышение частоты сердечных сокращений;
- падение артериального давления;
- слабость, головокружение;
- нарушения сознания (эйфория, заторможенность).
Сочетание симптомов острой кровопотери с болью внизу живота наиболее часто встречается в акушерской и гинекологической практике (внематочная беременность, апоплексия яичника (кровоизлияние в яичник, нередко приводящее к его разрыву), самопроизвольное прерывание беременности, преждевременная отслойка плаценты).
Кроме того, экстренная медицинская помощь необходима при появлении симптомов так называемого «острого живота», таких как:
- резкое ухудшение общего состояния (слабость, бледность, головокружение, холодный пот);
- тошнота, рвота, задержка стула или газов;
- учащение пульса, особенно в сочетании с падением артериального давления;
- повышение температуры тела;
- защитное напряжение мышц брюшной стенки, ее болезненность при пальпации.
Сочетание данных симптомов с болью внизу живота наиболее часто встречается при остром аппендиците и перекруте ножки кисты яичника. Но может свидетельствовать и о других патологиях (прободение сигмовидной кишки при неспецифическом язвенном колите, разрыв пиосальпинга (скопления гноя в маточной трубе) с развитием перитонита и др.)
Сочетание боли внизу живота с повышением температуры тела свидетельствует об остром воспалительном процессе (острый аднексит, острый простатит, острый сигмоидит).
При воспалительном процессе из очага воспаления поступают в кровь токсины бактерий, фрагменты разрушенных клеток, а также специальные вещества, способствующие развитию лихорадки. В результате развивается так называемый интоксикационный синдром, клинически проявляющийся следующим набором признаков:
- слабость, вялость, головокружение;
- головная боль, повышенная утомляемость;
- потеря аппетита, тошнота, рвота.
По выраженности лихорадки и признаков интоксикационного синдрома можно судить об остроте воспалительного процесса и решать вопрос о необходимости госпитализации.
При длительно протекающих хронических процессах развивается астенический синдром, состоящий из следующих симптомов:
- быстрая утомляемость;
- снижение умственной и физической работоспособности;
- снижение аппетита;
- лабильность настроения;
- раздражительность;
- головная боль.
Данный синдром неспецифичен и встречается при самых различных хронических заболеваниях, однако по его выраженности можно судить о длительности протекания процесса и тяжести патологии.
О чем еще доктор спросит пациента, пришедшего с жалобой на боль внизу живота
Таким образом, обращаясь за помощью по поводу боли внизу живота, пациенту желательно уметь детализировать болевой синдром, то есть рассказать как можно более подробно о таких характеристиках боли, как:
- внезапность или постепенность развития болевого синдрома;
- локализация и иррадиация боли;
- интенсивность болевого синдрома;
- характер болевых ощущений (режущая, колющая, ноющая боль и т.д.);
- течение болевого синдрома (постоянная или приступообразная боль);
- наличие факторов, ослабляющих и усиливающих боль;
- наличие других патологических симптомов (повышение температуры тела, понос, частое болезненное мочеиспускание, патологические выделения из влагалища у женщин и т.п.).
Кроме того, врач обязательно будет собирать информацию, касающуюся истории настоящего заболевания: были ли приступы подобной боли в прошлом? если были, то какое проводилось лечение?
Даже в тех случаях, когда приступ боли внизу живота возник впервые, детальное описание истории развития болевого синдрома может во многом помочь врачу. Так, к примеру, для острого аппендицита характерна так называемая миграция болевого синдрома: боль вначале возникает под ложечкой, а затем мигрирует в правую подвздошную область; в то время как при почечной колике некоторые пациенты отмечают, что за один-два дня до развития приступа у них было ощущения тяжести в области почек.
Если при опросе удается установить провоцирующий фактор, то это также поможет поставить предварительный диагноз. Так, сильное переохлаждение способно спровоцировать развитие острого цистита, острого аднексита или острого простатита, а также обострение хронических воспалительных процессов в этих органах.
Длительная ходьба или тряская езда могут способствовать обострению хронического сигмоидита, а длительная езда на автомобиле или мотоцикле – развитию острого или обострению хронического простатита.
У женщин резкое снижение массы тела и повышенная физическая нагрузка могут спровоцировать перекрут кисты яичника, а половой акт или поднятие тяжести – апоплексию яичника (кровоизлияние в яичник).
Женщинам, которые отправляются за медицинской помощью, следует предварительно вспомнить первый день последней менструации и среднюю продолжительность собственного менструального цикла. Эта информация может иметь ценное диагностическое значение.
Так, кровоизлияние в яичник наиболее часто происходит во второй половине цикла ближе к его середине (15-24-й день при среднестатистическом 28-дневном цикле). Боли внизу живота на фоне задержки менструации могут свидетельствовать о внематочной беременности или самопроизвольном прерывании физиологической беременности.
Нередко доктор при опросе пытается выяснить наличие предрасполагающих факторов к развитию того или иного заболевания, к примеру, перенесенные воспалительные заболевания матки и ее придатков при подозрении на внематочную беременность или наличие родственников, страдающих мочекаменной болезнью, при подозрении на почечную колику.
Разумеется, по данным опроса врач может поставить лишь предварительный диагноз, который в дальнейшем будет подтверждаться или, как говорят медики, верифицироваться при помощи данных врачебного осмотра и лабораторных анализов. В некоторых случаях понадобятся более или менее сложные инструментальные исследования.
Однако четкие и правильные ответы пациента помогут значительно сократить диагностический поиск. Это очень важно, поскольку результаты лечения во многом зависят от своевременности его начала.
Источник


