Боль внизу живота слева невралгия
 Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.
Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.
Если болит левый бок
Боли в левом боку живота часто возникают после переедания или приема вредной для здоровья пищи. Причиной боли в кишечнике может стать и стресс и переутомление. В данной статье мы рассмотрим заболевания, которые приводят к левосторонним болям в подвздошной области, в подреберной области живота и внизу живота слева.
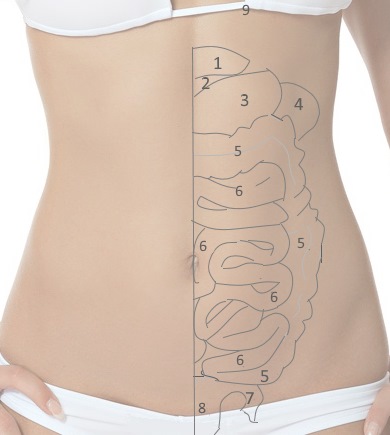
1 – левая доля печени
2 – поджелудочная железа
3 – желудок
4 – селезенка
5 – толстая кишка
6 – тонкая кишка
7 – яичник
8 – матка
9 – верхняя подреберная часть
Боль в левом подреберье
Если боли ощущаются слева в верхней части живота, то они могут быть вызваны больным желудком, поджелудочной железой или селезенкой. Причиной воспаления этих органов, как правило, являются болезнетворные бактерии, а также нездоровый образ жизни и стресс.
Кроме того, колющие боли могут возникать при физической нагрузке, и за этим не стоит никакое заболевание. Причиной является неправильное распределение нагрузки.
Боль в животе слева из-за воспаления слизистой оболочки желудка (гастрит)
Если ноющая боль в животе слева чаще всего возникает после еды, то это является признаком воспаления слизистой оболочки желудка (гастрита). Эта боль появляется тогда, когда желудок наполнен едой. Далее по мере прохождения пищи дальше в кишечник боли стихают. Стресс также может способствовать появлению боли в животе при гастрите.
Если боль в левом подреберье острая, возникает после еды и сопровождается кислой отрыжкой, рвотой, изжогой, чувством давления, то это может свидетельствовать о язве желудка.
Одной из причин воспаления слизистой оболочки желудка может быть бактерия под названием Helicobacter pylori. Ее можно обнаружить при медицинском обследовании.
Тупая постоянная боль в левом подреберье
На такую боль следует обратить внимание и пройти обследование, так как она может быть следствием вялотекущего заболевания желудочно-кишечного тракта. Ноющие боли в левом подреберье могут вызвать и ряд аутоиммунных заболеваний.
Боль в левом подреберье вследствие воспаления поджелудочной железы
Если болит под ребром слева, то причиной может быть поджелудочная железа. Ее воспаление вызывает нестерпимые жгучие боли в левом подреберье, которые отдают в спину. Иногда воспаление вызывает опоясывающую боль вверху живота. Боль может немного стихнуть при наклоне туловища вперед в сидячем положении.
Боль сопровождается такими симптомами как горечь во рту, рвотой желчью, потемнением мочи и осветлением кала. Распространенными причинами воспаления поджелудочной железы являются камни в желчном пузыре, сигареты и алкоголь.
Боли в левом боку под ребрами спереди
Одной из причин таких болей может быть межреберная невралгия. При этом создается впечатление боли под ребрами. Боль может иметь различный характер, тупая, покалывание, перемещаться в различные области.
Боль в животе сверху слева из-за болезни селезенки
Увеличение и инфаркт селезенки при тромбозе артерии являются причиной сильной боли, которая может отдавать в левое плечо. Но как правило у этих заболеваний проявляются дополнительные симптомы: лихорадка, боли в мышцах, головная боль, увеличение лимфатических узлов.
В животе изжога в левом боку
Если болит живот слева и эта боль сопровождается отрыжкой и жгучей болью, распространяющейся по всему пищеводу, то в медицине это заболевание называется рефлюкс. Изжога может быть вызвана и повышенной кислотностью желудка, и стрессом, и перекусом на ходу и слишком жирной пищей.
Такой симптом бывает и при слабых мышцах диафрагмы.
Боли в животе под ребрами
Если вы страдаете от болей в верхней части живота, непосредственно под ребрами, то скорее всего их причиной не являются органы брюшной полости. Нижние отделы легких и сердце располагаются в этой верхней части брюшной полости. Поэтому вполне возможно, что боль под ребром слева может быть вызвана воспалением легких или даже инфарктом.
Однако при таких заболеваниях боль в животе не является основным симптомом и обязательно проявляются и другие признаки заболеваний.
При инфаркте это такие симптомы, как боль в груди, слабость, одышка и холодная испарина. Боль может довольно быстро подняться до плеча с левой стороны. При воспалении легких – боль при дыхании.
Что может болеть внизу живота слева?
Если вы ощущаете боль в левой нижней части живота, то это может указывать на заболевания толстой кишки, мочеточников или почек. Боль внизу живота у женщин может быть вызвана проблемами с маткой и яичниками. У мужчин такие боли вызывает предстательная железа или яички.
Боли из-за дивертикула толстой кишки
Одним из самых частых заболеваний толстой кишки является дивертикулез. Часто дивертикулы остаются незамеченными при диагностике. Их воспаление может вызвать колющие боли в животе.
Причиной боли являются мочеточники
Камни в мочеточниках или в мочевом пузыре вызывают резкие, приступообразные, изнуряющие боли. Они иногда могут отдавать в спину.
Боль внизу живота у женщин
У женщин всегда надо учитывать, что внутренние половые органы – маточные трубы, яичники и матка находятся в брюшной полости. Воспаление этих органов или рак приводят к постоянным резким болям внизу живота.
На гинекологический характер болей могут указывать и сбои в менструальном цикле, и патологические выделения из влагалища.
При постоянных болях внизу живота следует обратиться к гинекологу.
Боли внизу живота у мужчин
У мужчин эти боли могут свидетельствовать о воспалительных процессах или раке предстательной железы или яичек.
Болит живот посередине слева
Причинами таких болей могут быть и аппендицит и пищевая непереносимость.
Боль при аппендиците
Аппендицит может проявлять себя и острой болью внизу живота слева. Хотя анатомически он находится в правой нижней части живота, но на начальной стадии воспаления боли проявляются в середине живота, около пупка. Потом она перемещается в низ живота и может ощущаться и в левой и в правой частях брюшной полости.
Иногда появляется рвота и тошнота, и заболевание можно спутать с кишечным гриппом.
Если состояние ухудшается, сопровождается лихорадкой, то необходимо вызвать скорую медицинскую помощь.
Боль в животе слева или посередине после еды
Боли в животе после еды в средней области живота может указывать на непереносимость продуктов питания. Чаще всего боль возникает через некоторое время после еды.
Пищевая непереносимость проявляется через чувство переполненности или колющих болей после еды. Часто появляется понос или метеоризм.
Среди типичных видов непереносимости выделяют непереносимость фруктозы, непереносимость молочного сахара или непереносимости глютена. Глютен – это белок, который часто содержится в хлебобулочных или макаронных изделиях.
Боли в животе при кишечных инфекциях
При кишечных инфекциях на первых этапах заболевания боли могут появиться в левом боку живота, так как более узкая левая часть толстой кишки быстрее сигнализирует болями о проблемах. С развитием заболевания боли распространяются на правую нижнюю часть и затем охватывают всю брюшную полость.
При кишечной инфекции опасной может быть потеря жидкости в результате рвоты и диареи. Поэтому важно много пить жидкости.
Таблица симптомов и причин болей в животе слева
| Область живота | Симптомы | Причины |
|---|---|---|
| 2 –левая верхняя часть живота | Острая боль в животе слева, которая может иррадировать в спину | Воспаление поджелудочной железы из-за болезни или большого количества спирта/сигарет |
| 3 – левое подреберье | Частая отрыжка, жжение/покалывание за грудиной | Изжога из-за стресса, суеты, еды с высоким содержанием жиров, слишком слабых мышц диафрагмы |
| 4 –левая верхняя часть живота до плеча | Боли в верхней части живота могут иррадировать в левое плечо | Инфаркт селезенки при тромбозе артерий или увеличение селезенки |
| 5 – левая нижняя часть живота | Колющая боль в животе с левой стороны | Дивертикул кишечника |
| 4 — левая нижняя часть живота | Острая боль внизу живота слева, иногда боль в спине | Мочекаменная болезнь, выход камней или песка из левой почки |
| 5,6 – левый бок или весь живот | Болит живот слева или боль во всей брюшной полости, тошнота, рвота, диарея | Кишечная инфекция |
| 6 — левая сторона живота в середине | Боли около пупка, в левой или правой нижней части живота, рвота и тошнота, проблемы с пищеварением, лихорадка | Аппендицит |
| 6 — левая сторона живота в середине | Боли после еды | Пищевая непереносимость (непереносимость фруктозы, лактозы, глютена) |
| 7,8 – левая нижняя часть живота | Боли в левой нижней части живота у женщин, выделения из влагалища | Воспаление или рак фаллопиевых труб, яичников или матки |
| 9 – под ребрами | Боль в груди и в плечах, угнетение, одышка, холодный пот | Инфаркт сердца |
| 9 — под ребрами | Боль в груди при дыхании | Пневмония |
Внимание! Наш сайт предоставляет Вам первичную информацию на тему боли в животе слева. Однако, эта информация не может заменить консультацию врача. Любые боли в животе требуют медицинского обследования.
Источник
Симптомы невралгии и неврита в правом подреберье напоминают признаки, которые развиваются при наличии заболеваний внутренних органов. Но данная проблема появляется на фоне ущемления, воспаления и раздражения нервных окончаний. Патология не протекает самостоятельно, считается осложнением определенных заболеваний.
Причины развития невралгии и неврита брюшной полости и подреберья
 Истинной причиной развития признаков неврита брюшной полости называют дегенеративные процессы в позвоночнике. При их наличии происходит воспаление или ущемление нервных корешков, что приводит к появлению болевого синдрома. Подобные проблемы провоцируются различными заболеваниями опорно-двигательного аппарата – остеохондрозом, спондилезом, аномалиями строения позвоночника, радикулопатией, спондилолистезом. Невралгия подреберья развивается на фоне травм, когда наблюдается повреждение позвонков, ушибы или переломы грудной клетки или спины.
Истинной причиной развития признаков неврита брюшной полости называют дегенеративные процессы в позвоночнике. При их наличии происходит воспаление или ущемление нервных корешков, что приводит к появлению болевого синдрома. Подобные проблемы провоцируются различными заболеваниями опорно-двигательного аппарата – остеохондрозом, спондилезом, аномалиями строения позвоночника, радикулопатией, спондилолистезом. Невралгия подреберья развивается на фоне травм, когда наблюдается повреждение позвонков, ушибы или переломы грудной клетки или спины.
Неврит брюшной полости появляется и вследствие других причин:
- переохлаждение тела;
- чрезмерные физические нагрузки;
- осложнения после перенесенных инфекционных заболеваний – грипп, герпес, туберкулез;
- присутствие межпозвоночной грыжи;
- доброкачественные или злокачественные опухоли;
- алкоголизм.
Развитие невралгии в левом или правом боку может объясняться множеством других болезней (рассеянный склероз, анкилозирующий спондилоартрит), недостатком витамина Д, эндокринными нарушениями. Проблему может спровоцировать малоподвижный образ жизни, стресс, длительный прием некоторых лекарств.
Клиническая картина
 Неврит и невралгия относится к острым состояниям, которые сопровождаются сильной болью. Она локализуется в области поврежденного нервного корешка или отдает в грудную клетку, позвоночник, соседние органы. При развитии межреберной невралгии боль преимущественно колющая, ноющая, наблюдается онемение рук. Основным признаком данного патологического состояния называют появление выраженного дискомфорта в области сердца.
Неврит и невралгия относится к острым состояниям, которые сопровождаются сильной болью. Она локализуется в области поврежденного нервного корешка или отдает в грудную клетку, позвоночник, соседние органы. При развитии межреберной невралгии боль преимущественно колющая, ноющая, наблюдается онемение рук. Основным признаком данного патологического состояния называют появление выраженного дискомфорта в области сердца.
При невралгии боль усиливается при резких движениях, во время кашля, при воздействии холода или тепла. Развивающие симптомы напоминают те, что появляются при сердечном приступе. Болевой синдром при неврите длится несколько часов, существенно усиливается в ночное время, при воздействии любых внешних раздражающих факторов.
Другими признаками воспаления или раздражения нервных корешков называют:
- повышенное потоотделение;
- онемение кожи в области проблемного нерва;
- общее ухудшение самочувствия;
- бледность кожного покрова;
- повышение температуры тела до 37,5°;
- тошнота и рвота.
Отличить боль при невралгии от той, что возникает при сердечных патологиях несложно. В последнем случае неприятные ощущения устраняются на фоне приема нитроглицерина. Только для невралгии свойственно усиление боли при смене положения тела. Но при данной патологии не наблюдается изменений в показаниях артериального давления или пульса.
Диагностика
 Диагностика невралгий обычно вызывает много трудностей, особенно если в анамнезе больного присутствуют хронические заболевания внутренних органов. Для определения точной причины боли врач назначает пациенту ряд анализов и диагностических процедур:
Диагностика невралгий обычно вызывает много трудностей, особенно если в анамнезе больного присутствуют хронические заболевания внутренних органов. Для определения точной причины боли врач назначает пациенту ряд анализов и диагностических процедур:
- общий анализ крови — выявляется повышение уровня лейкоцитов, которое объясняется развитием воспалительного процесса в области нервных корешков;
- рентгенография грудной клетки — определяет наличие патологических изменений в костной ткани;
- исследование крови на предмет наличия инфекций, которые способны спровоцировать невралгию;
- миелография — выявляет патологии нервной ткани;
- электроспондилография — определяет заболевания позвоночника.
УЗИ внутренних органов выполняется с целью диагностики патологий, которые способны вызвать болевой синдром. При неврите каких-либо негативных изменений не будет. Часто назначается МРТ, которое способно выявить все патологические процессы в костной, хрящевой ткани, защемление и воспаление нервов.
Методы терапии
 Лечение невралгии происходит комплексно после точного определения причин развития патологии. Назначается медикаментозная терапия, физиопроцедуры, прием народных средств. На период обострения боли больному необходимо соблюдать постельный режим.
Лечение невралгии происходит комплексно после точного определения причин развития патологии. Назначается медикаментозная терапия, физиопроцедуры, прием народных средств. На период обострения боли больному необходимо соблюдать постельный режим.
Медикаментозное лечение
Для устранения боли и уменьшения воспалительного процесса врачи больным с невралгией назначают ряд медикаментозных препаратов:
- Анальгетики (Седалгин, Анальгин). Применяются для уменьшения выраженности болевого синдрома.
- НПВС (Ибупрофен, Вольтарен). Используются для уменьшения воспалительного процесса.
- Миорелаксанты (Баклофен, Сирдалуд). Препараты снижают спазмы, устраняя приступы боли.
Для быстрого выздоровления больным показан прием витаминно-минеральных комплексов, содержащих витамины В1, В6, В12. Эти вещества необходимы для восстановления нервной ткани. Также назначаются средства местного применения с обезболивающим, противовоспалительным и согревающим действием.
Другие методы лечения
После купирования острой боли пациентам назначается ряд физиопроцедур: грязелечение, магнитотерапия, электрофорез, ударно-волновая или лазерная терапия. Лечение осуществляется с применением специальной физкультуры, иглоукалывания, массажа. Отличные результаты дает мануальная терапия, при помощи которой устраняется сдавливание нерва.
Народное лечение актуально в виде применения мазей, растирок и компрессов, которые уменьшают боль и устраняют воспалительный процесс. Рекомендуется прием ванн с добавлением нескольких капель масел эвкалипта и лаванды. Можно использовать спиртовой раствор мумие – для обработки болезненной области и для приема внутрь (по 20 г за раз).
Профилактические меры и прогноз
 Чтобы предотвратить развитие неврита и невралгии в области брюшины и подреберья, необходимо придерживаться простых правил:
Чтобы предотвратить развитие неврита и невралгии в области брюшины и подреберья, необходимо придерживаться простых правил:
- не допускать переохлаждения тела;
- постоянно следить за осанкой;
- соблюдать ежедневную физическую активность, заниматься физкультурой и спортом;
- правильно питаться: исключить из рациона жирную пищу, полуфабрикаты, фастфуд, большое количество кондитерских и мучных изделий;
- отказаться от вредных привычек — приема алкоголя, курения.
Для предупреждения воспаления нервных корешков важно своевременно заниматься лечением заболеваний инфекционного и неинфекционного происхождения. Важно избегать травм позвоночника, а при их возникновении обращаться за медицинской помощью.
В большинстве случаев прогноз при невралгии и неврите благоприятный. После правильно проведенного лечения возможно полное выздоровление. Если патология вызвана герпетической инфекцией, существует высокая вероятность развития рецидивов. В случае отсутствия положительной динамики на фоне применяемого лечения, пациенту необходимо пройти дополнительное обследование для уточнения поставленного диагноза.
Источник
Боль внизу живота – типичный признак заболеваний желудочно-кишечного тракта или мочеполовой системы. Поэтому большая часть людей обращается к доктору соответствующей специализации. Но когда результаты обследования свидетельствуют о нормальном состоянии внутренних органов, как пациенты, так и врачи в недоумении: как такое может быть? В подобных ситуациях необходимо обратить внимание на позвоночник: в 10-20% случаях «виновником» болей в животе оказывается патология опорно-двигательного аппарата.
Какая связь между остеохондрозом и болями внизу живота?
Боли в животе – сопутствующий симптом поясничного, грудного (намного реже) остеохондроза, поскольку в этих отделах расположены нервные окончания спинного мозга, связывающие позвоночник с органами брюшной полости и малого таза.
С годами межпозвоночные диски разрушаются: они теряют свою прочность и эластичность. Это приводит к чрезмерной подвижности позвонков и образованию костных наростов на их теле, появлению патологий в суставах, мышцах и связках (возникает компрессия околопозвоночных структур). При дегенеративных процессах в грудном отделе, в области 5-7 позвонков, сдавливаются корешки, отвечающие за нервное обеспечение кишечника, желчного пузыря, селезенки и желудка. Постоянное их раздражение разросшимися остеофитами вызывает боли, имитирующие заболевания ЖКТ.
В основе механизма возникновения боли внизу живота при поясничном остеохондрозе лежат такие компрессионные и рефлекторные синдромы:
- Корешковый – проявляется как на ранних, так и на более поздних стадиях заболевания (когда сформировалась протрузия или боковая межпозвоночная грыжа). Смещаясь, дегенеративно измененный диск сдавливает нервные корешки и сосуды, ухудшая тем самым отток венозной крови и передачу нервных импульсов от спинного к головному мозгу (возникает спазм, воспаление или паралич спинномозговых нервов). Это приводит к возникновению болевых ощущений в определенных частях тела. Если защемлены первые три корешка, человек чувствует боль в пояснице, передней и внутренней части бедра, внизу живота и области паха.
- Люмбоишиалгия (ишиас) – комплекс симптомов, возникающий вследствие защемления седалищного нерва деформированными позвонками, межпозвоночной грыжей. Синдром проявляется по-разному. Как правило, больной ощущает простреливающие боли в спине, иррадирующие в бедро и ягодицу. Однако сдавленный седалищный нерв также может вызвать спазмы тазовых мышц: появляется боль в паху, нижней части живота.
Защемление седалищного нерва. На рисунке изображены:
1. Раздражение нерва
2. Грыжа межпозвоночного диска
3. Воспаленный сустав
4. Воспаленная мышца
5. Грыжа межпозвоночного диска давит на нервные окончания спинного мозга
6. Седалищный нерв
Еще одна причина возникновения боль внизу живота при патологии в поясничном отделе – компрессионная миелопатия (сдавливание спинного мозга). При этом у больного наблюдается изменение чувствительности в мышцах бедра, ягодице и голени.
Как проявляются боли
В 15% больных остеохондрозом возникновение болевых ощущений в животе связано с дегенеративными процессами в тканях позвоночника. При этом боль:
- ощущается на поверхности тела и мышцах живота, но иногда бывает глубинной;
- имеет ноющий, тупой, распирающий или режущий характер;
- беспокоит постоянно;
- обостряется при наклонах, смене положения тела, ходьбе, глубоком дыхании и кашле;
- может быть односторонней, сочетаться с поясничными, спинными болями.
Спазмы мышц живота могут возникнуть как при патологии грудного, так и поясничного отдела. Но во втором случае боли имеют более выраженный характер.
При разрушительных процессах в костных, хрящевых тканях позвоночника, болевые ощущения в животе сопровождаются:
- изжогой, тошнотой и даже рвотой;
- чувством тяжести в подреберье;
- расстройством стула (запоры, диарея);
- чрезмерным газообразованием в кишечнике.
При остеохондрозе клиническое проявление болей внизу живота часто воспринимают как признаки аппендицита, колита, холецистита или аднексита, недугов мочеполовой системы. Однако при заболевании внутренних органов у больного появляются и другие симптомы (смотр. табл.)
| Причина боли в животе | Характер боли | Отличие от болей в животе при остеохондрозе |
| Язва двенадцатиперстной кишки | Локальная, может появиться ночью или при «голодном» желудке; имеет умеренный характер, но периодически обостряется (весной, осенью); сопровождается тошнотой и рвотными рефлексами, нарушением стула. | Возникает после еды (через 2 часа); уменьшается после приема обезболивающих, антисекреторных препаратов; при пальпации боль ощущается в пилородуоденальной области. |
| Аднексит | Резкая, ноющая и тянущая; иррадирует в поясницу, крестец, ноги, кишечник и пах; ощущается при пальпации во время гинекологического осмотра. | Сопровождается нерегулярным менструальным циклом, резями при мочеиспускании, лихорадкой, патологическими выделениями из влагалища. |
| Холецистит | Острая, ощущается справа, в нижней части грудного отдела позвоночника, отдает в низ живота; имеет сопутствующие симптомы: тошнота, метеоризм | Усиливается после приема жирных и жареных блюд, газированных напитков; Купируется медицинскими препаратами (спазмолитиками); Больной жалуется на чувство горечи во рту, частые отрыжки. |
| Аппендицит | Тупая, ноющая (иногда имеет острый характер); сначала появляется в области пупка, но потом опускается вниз живота; усиливается при движении (ходьбе, повороте на левый бок), кашле, чихании. | При пальпации ощущается напряжение мышц в повздошной области; сопровождается отсутствием аппетита, повышенной температурой. |
| Инфекционные заболевания (дизентерия, сальмонеллез, амебиаз) | Постоянная, усиливается при пальпации. | Сочетается с такими симптомами: диарея с примесями крови, слизи; высокая температура тела; слабость. |
| Заболевания мочевыводительной системы | Резкая, возникает справа или слева от позвоночника; | Помимо боли в животе у больного появляются: лихорадка, чувство жжения при мочеиспускании. Учащаются позывы в туалет, изменяется цвет мочи. |
Распознать точную причину боли в животе без консультации доктора сложно. Если поставить ложный диагноз «остеохондроз», заболевания ЖКТ и мочеполовой системы будут прогрессировать, вызывая осложнения: кровотечение, перитонит, спайки в маточных трубах, бесплодие, обезвоживание. Поэтому при малейшем дискомфорте следует обратиться к специалисту. Он определит что спровоцировало появление болевого синдрома (патология внутренних органов или позвоночника) и назначит соответствующее лечение.
При возникновении боли внизу живота до приезда доктора больной может сделать следующее:
- Ложимся на спину и кладем ладонь на живот. Затем медленно надавливаем на него пальцами, запоминая характер боли (распирающая, острая, ноющая) и место, нажатие которого вызывает наибольший дискомфорт.
- При возможности встаем и делаем наклоны, несколько шагов, чтобы определить усиливается ли при этом боль.
- Вспоминаем когда появились боли внизу живота: после стресса, переохлаждения, физической нагрузки или внезапно. Важно также отметить сопровождается ли болевой синдром тошнотой, температурой или расстройством стула.
Самостоятельно выявленные особенности боли помогут врачу быстрее поставить диагноз. Доказательством вертеброгенного происхождения болевых ощущений внизу живота являются симптомы раздражения нервных корешков и выпадения функций разных частей тела:
- онемение, бледность и сухость кожи;
- нарушение сухожильных рефлексов, слабость в мышцах;
- снижение поверхностных ощущений;
- чрезмерное потоотделение;
- покалывание в теле, конечностях.
Вертеброгенные боли в животе имитируют различные заболевания органов брюшной полости и малого таза. Однако это не исключает возможность развития истинных трофических нарушений.
Патология органов или остеохондроз: как узнать почему болит живот?
Выявить причину возникновения боли внизу живота можно только после прохождения больным таких видов обследования:
- УЗИ органов брюшной полости и малого таза – назначают для того чтобы подтвердить (опровергнуть) их патологию.
- Рентгенография позвоночника (в боковой и прямой проекциях) – позволяет оценить состояние позвонков: степень их смещения, наличие остеофитов.
- КТ и МРТ – наиболее информативные методы исследования тканей. Они дают возможность рассмотреть межпозвоночные диски (уточнить их края) и связочный аппарат, выяснить место ущемления спинномозговых корешков.
Взаимосвязь между болевым синдромом и остеохондрозом подтверждается, если результаты диагностики показали:
- нормальное состояние внутренних органов;
- уменьшение плотности дисков;
- наличие остеофитов на позвонках;
- разрушение хряща внутри фасеточных суставов;
- образование протрузии, межпозвоночной грыжи;
- деформации позвоночника (сколиоз, лордоз, кифоз).
В тяжелых случаях для постановления точного диагноза может потребоваться консультация узкоспециализированных специалистов (гинеколог, инфекционист, невропатолог) и дополнительное обследование, в которое входят:
- анализы мочи крови (общий и расширенный);
- бактериологический посев кала;
- эндоскопическое исследование желудка, кишечника;
- копрограмма.
После всестороннего обследования врач делает выводы о механизме возникновения боли в животе, выбирает методику лечения.
При остеохондрозе боль внизу живота появляется из-за нарушения передачи импульсов от поврежденных спинномозговых корешков. Однако при прогрессировании заболевания у пациентов часто выявляют изменения в тканях внутренних органов, болезни никак между собой не связанные. Поэтому важно вовремя пройти дифференциальную диагностику для выяснения причины болевого синдрома и приступить к принятию лечебных мер.
Как избавиться от болевых ощущений?
Когда причиной боли в животе является сдавливание нервных корешков, избавиться от неприятных ощущений поможет только комплексное лечение позвоночника. Основные его цели:
- устранить спазмы мышц;
- уменьшить отеки и воспаление в местах поражения костной, хрящевой ткани;
- ослабить компрессию нервных корешков.
Терапия остеохондроза, осложненного болями внизу живота, включает:
Прием медикаментозных препаратов. Как правило, назначают:
- обезболивающие и противовоспалительные средства;
- медикаменты, нормализующие кровообращение и обмен веществ в пораженных тканях;
- хондропротекторы и миорелаксанты.
Физиотерапевтические процедуры. Облегчить боль (любой локализации) при остеохондрозе помогают:
- магнитотерапия;
- электрофорез;
- терапия лазером;
- парафиновые аппликации.
Классический и сегментарно-рефлекторный массаж – показаны в период стихания симптомов остеохондроза. Положительный эффект от их применения заключается в следующем:
- улучшается циркуляции крови в костных и хрящевых тканях;
- снижается давления на нервные корешки, артерии (исчезают спазмы мышц);
- исчезают патологические рефлексы;
- восстанавливается работа всех систем организма.
Лечебную физкультуру (не применяют в острый период течения заболевания). Эффект от занятий:
- укрепляются спинные, брюшные мышцы;
- улучшается приток крови, питательных элементов в пораженные ткани позвоночника;
- высвобождаются заблокированные позвонки;
- исчезают застои в малом тазу.
Исходя из описанных выше методов лечения, можно отобразить следующий список.
Лучшие методы борьбы с остеохондрозом
Если при остеохондрозе боли внизу живота и спине не поддаются консервативному лечению и часто обостряются, сопровождаются дисфункциями тазовых органов (нарушение мочеиспускания и дефекации) и синдромом «конского хвоста» рекомендуется хирургическое вмешательство. Во время операции проводят протезирование межпозвоночных дисков и удаляют остеофиты, сдавливающие сосуды и спинномозговые корешки.
Остеохондроз – всестороннее заболевание: он может стать причиной боли внизу живота, груди, сердце, верхних и нижних конечностях. Соблюдая рекомендации по лечению можно не только предотвратить появление такого рода осложнений, но и снять основные симптомы недуга, замедлить развитие дегенеративно-дистрофических процессов в позвоночнике.
Источник


