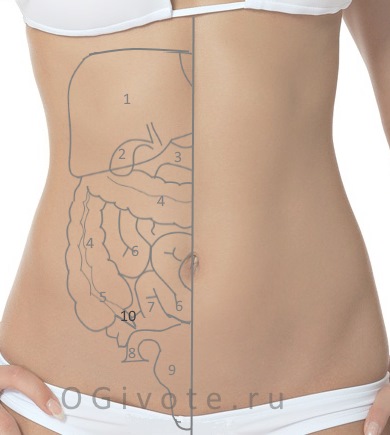
Боль внизу живота после 1 месяца родов
У многих женщин после родов болит низ живота. Если при этом идет кровь, многие считают такие симптомы возвращением месячных. Однако схваткообразные боли совсем не характерны для менструации.
Сколько времени может болеть и тянуть нижнюю часть живота? Как отличить патологические боли после родов? Стоит ли беспокоиться, если прошел месяц после родов, а живот все еще болит?
Почему после родов может болеть низ живота?
Низ живота сильно болит после родов по естественным и патологическим причинам. Определить характер боли как вариант нормы можно самостоятельно, достаточно знать сопутствующие симптомы.
Непривычные ощущения могут возникнуть сразу после родов или спустя несколько месяцев. Если есть сомнения относительно причины недомогания, лучше обратиться к специалисту и пройти полное обследование.
Физиологические причины
С рождением ребенка организм женщины начинает выбрасывать в кровь большое количество окситоцина. Этот гормон отвечает за выработку грудного молока и восстановление матки.
Детородный орган должен вернуться в свое обычное состояние за пару месяцев. Матке нужно не только восстановить свою форму, размер, но и занять прежнее место в малом тазу. Вполне естественно, что этот процесс вызывает неприятные ощущения – болят маточные связки.
Многие чувствуют сокращения мышц матки во время кормления ребенка. Окситоцин активно вырабатывается при стимуляции сосков, что и происходит, когда малыш сосет грудь. Специалисты советуют кормить новорожденного молоком по требованию в том числе и по этой причине. Чем чаще женщина будет прикладывать ребенка к груди, тем быстрее восстановится организм.
Самые сильные болевые ощущения отмечаются в течение нескольких часов после родов, затем боль постепенно стихает. В первую неделю боли могут быть настолько интенсивными, что даже пугают роженицу, поскольку напоминают пережитые схватки. Затем боль возвращается периодически, когда в кровь поступает необходимый гормон.
Вернуться в прежнее состояние предстоит и соседним органам, несколько месяцев находившимся под давлением матки. Это касается и мочевого пузыря, из-за переполненности которого иногда ноет и болит низ живота. Врачи советуют как можно чаще его опорожнять сразу при появлении желания сходить в туалет.
Тем, кто рожал с помощью кесарева сечения, предстоит еще долго испытывать боли в области шва. Это полостная операция, которая требует длительной реабилитации. Женщина должна соблюдать все рекомендации врачей и качественно ухаживать за швом. При отсутствии осложнений боли пройдут через 2-3 месяца.
Когда в матке остаются части плаценты или другие объекты, врач назначит роженице специальные капельницы. С помощью медикаментов полость матки очистится, однако так происходит не всегда. Иногда женщине требуется чистка матки – болезненная процедура, выполняемая под наркозом. После аспирации органу необходим восстановительный период, и боль может ощущаться еще длительное время.
Патологические процессы
К патологическим причинам боли внизу живота после родов относят травму лонной кости. Наиболее часто это случается с миниатюрными женщинами. Младенец, выходя из утробы матери, травмирует кость, однако в момент родов она этого не почувствует. Первые симптомы появятся позднее, спустя 1-4 месяца. Женщина ощущает дискомфорт и боль внизу живота. При этом неприятные ощущения локализованы не в матке, а именно в кости. Зачастую болевой синдром исчезает без медицинского вмешательства.
Разрывы промежности, внешних половых органов и шейки матки случаются очень часто при естественных родах. Акушеры практикуют медицинский разрез, после которого ткани заживают быстрее. Сильные боли сопровождают роженицу в течение нескольких дней после рождения ребенка. Они сконцентрированы в области нанесения травмы и проходят самостоятельно через неделю.
Иногда за боль в матке женина принимает расстройство ЖКТ. Нарушения работы кишечника происходят у молодых мам достаточно часто – сказываются пережитый стресс, недосыпание и постоянная усталость. Бывает, что кормящая женщина в заботах о ребенке даже не успевает поесть. Неудивительно, что у нее начинает болеть живот. Полноценное питание и внимание к своему рациону помогут избавиться от неприятных симптомов. Если болевой синдром не проходит, нужно посетить врача и выяснить его причину.
Когда боли внизу живота сопровождаются гипертермией, неестественными белями, кровотечением, есть все основания заподозрить воспалительный процесс. Он возникает из-за заражения инфекцией при операции или чистке, оставления биологического материала в полости органа. При этом матка не восстанавливается так, как положено.
Чаще всего рожавшей женщине ставится диагноз “послеродовой эндометрит”. Он может развиться и по прошествии естественных родов, и после кесарева сечения. Чужеродные частицы не могут выйти из матки самостоятельно, и женщине потребуется помощь медиков. Это заболевание очень опасно, поскольку может осложниться перитонитом, который иногда приводит к летальному исходу. Терапия проводится в условиях стационара под постоянным наблюдением врачей.
В процессе родов женщина может получить травму позвонков или защемление нерва. Симптомы, характерные для остеохондроза, будут ощущаться еще долго. Основная боль сконцентрирована в спине и пояснице, но отдает и в низ живота. Лечением патологии должен заниматься невролог.
Характер боли и сопутствующие симптомы в зависимости от причин ее появления
Тянущие боли, больше похожие на схватки, появляются:
- при естественном сокращении матки;
- после аспирации органа (для удаления оставшихся после родов частиц);
- при оставлении биоматериала в полости матки.
Эндометриту присущи:
- повышение температуры тела, в т.ч. до очень высоких значений;
- симптомы интоксикации организма (слабость, сонливость, озноб, рвота);
- коричневые выделения с примесью гноя;
- гнойный запах выделений.
Перитонит как осложнение эндометрита проявляется сильнейшими болями в животе и повышением температуры тела до критических отметок (свыше 39-40°С). Если постоянно болит низ живота, особенно сбоку, можно заподозрить воспаление других отделов мочеполовой системы.
При нарушении работы ЖКТ женщина почувствует боли спастического характера не только внизу живота, но и в других отделах. Могут появиться понос, тошнота, изжога, запор или метеоризм.
Болевые ощущения, локализованные в половых органах и усиливающиеся при мочеиспускании, говорят о нарушении целостности ткани. При поражении лонной кости боль усиливается, когда женщина разводит ноги в стороны или поднимается по лестнице.
В каких случаях стоит незамедлительно обратиться к врачу?
Важно срочно обратиться к врачу при наличии следующих симптомов:
- боль не проходит длительное время (1,5-2 месяца);
- интенсивность болевого синдрома усиливается, он присутствует постоянно;
- повышается температура тела;
- имеются признаки интоксикации организма (озноб, головная боль, сильная слабость);
- открылось маточное кровотечение;
- боль похожа на схватки, а после болевых приступов появляются густые выделения;
- длительный запор;
- не получается приподнять ступни, лежа на кровати;
- походка стала неестественной, напоминающей утиную.
О любых подозрительных симптомах следует оповестить лечащего врача. Только специалист после проведения обследования сможет точно ответить, почему появилась боль внизу живота.
Вызывать скорую помощь нужно при открытии кровотечения, очень высокой температуре тела и сильных болях в животе. Женщину обязательно поместят в больницу для проведения качественной и своевременной терапии.
Лечение патологических состояний, вызывающих боль
Лечение зависит от тяжести состояния пациентки и поставленного диагноза. Кормящим женщинам противопоказаны многие лекарства, поскольку они проникают в грудное молоко. Лечащему врачу нужно сообщить о том, что ребенок находится на естественном вскармливании.
Перитонит лечится только с помощью операции. Медлить нельзя, поскольку воспаление угрожает жизни женщины.
Остатки плаценты нужно удалить из полости матки, процедуру проводят под наркозом. После оперативного вмешательства назначается курс антибиотиков (Гентамицин, Амоксициллин) и препаратов, провоцирующих активные сокращения матки (Окситоцин).
Повреждение кости в процессе родов, если оно не прошло самостоятельно, требует лечения у травматолога. Он назначит обезболивающие препараты, как правило, это Парацетамол, поскольку он разрешен кормящим матерям. Для фиксации сустава нужно носить бандаж и по возможности ограничить его подвижность.
Остеохондроз и смещение позвонков требуют наблюдения у невролога, который разработает схему лечения в зависимости от ситуации. Обычно назначаются иглоукалывания, массаж, ЛФК и физиотерапия. Ношение специального бандажа позволит разгрузить травмированный позвоночник и быстрее восстановиться.
Нарушения работы ЖКТ лечатся симптоматически. Чтобы исключить проникновение лекарств в грудное молоко, можно попробовать устранить расстройство естественным способом. При запоре нужно есть как можно больше клетчатки (фрукты, овощи), крупы, кисломолочные продукты.
При изжоге следует отказаться от жирной, жареной, копченой и консервированной пищи. Кушать важно маленькими порциями, при этом придерживаясь диеты. Если это не помогает, можно выпить Смекту. Она безопасна для малыша и часто применяется в педиатрии для лечения поноса, тошноты и вздутия живота. Препарат также выводит токсины из организма при отравлении.
Профилактические рекомендации
Для облегчения боли сразу после родов рекомендуется:
- не терпеть при желании сходить в туалет – сдерживание приводит к запору и неприятным ощущениям в мочевом пузыре;
- мочеиспускание должно осуществляться стоя, таким образом мочевой пузырь полностью освободится;
- своевременно менять прокладки, не допускать долгого их использования (в первое время после родов – не более 2 часов);
- подмываться не менее 4 раз в сутки, пока наблюдаются кровянистые выделения (см. также: почему не прекращаются кровянистые выделения через месяц после родов?);
- регулярно обрабатывать послеродовые швы зеленкой;
- прикладывать малыша к груди по требованию;
- не застужать молочные железы;
- регулярно посещать гинеколога после родов, сдавать необходимые анализы и следовать рекомендациям врача.
Также во время беременности нужно проводить профилактику разрывов:
- делать гинекологический массаж;
- ежедневно совершать гимнастику для подготовки мышц промежности к родам.
Упражнения Кегеля помогут не только подготовиться к родоразрешению, но и восстановить матку после него. Это очень эффективный комплекс, действенность которого подтверждается и врачами, и пациентками.
После рождения малыша матери следует вести активный образ жизни, много двигаться, гулять с малышом. Физическая нагрузка поможет матке быстрее прийти в норму – она будет сокращаться интенсивнее.
При появлении симптомов воспаления следует как можно быстрее проконсультироваться с врачом. Чем быстрее будет начато лечение, тем больше шансов избежать тяжелых осложнений вплоть до бесплодия или летального исхода.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Каким бы счастьем для каждой женщины не было рождение малыша, организм при этом испытывает серьезный стресс, а значит, ему требуется восстановительный период. У многих женщин болит живот после родов, и причины этого состояния могут быть разными. Период реабилитации у каждой молодой матери может длиться разное время, однако необходимо наблюдать за своим организмом. Нормальными считаются терпимые боли непродолжительного характера.
Почему так происходит?
Организм после рождения ребенка испытывает очень серьезный стресс, ведь все органы внутри брюшной полости, а также мышцы и связки, подвергались практически предельной нагрузке, что не может пройти без последствий. Этим и объясняется то, почему болит живот в период восстановления. Конечно, такое состояние доставляет дискомфорт, переживания, омрачает радость общения с малышом, но является естественным. Однако необходимо наблюдать за собой, и если боли становятся нестерпимыми или продолжаются длительное время, требуется обратиться к доктору.
Что делать, если болит живот после родов? Обязательно пойти к врачу!
То, как долго болит живот после появления ребенка на свет, зависит от многих факторов. В большинстве случаев причины этого состояния абсолютно физиологичны, однако возможна и патология, поэтому очень важно точно определить свои ощущения и при необходимости принять адекватные меры.
Причины данного состояния могут быть разными:
- Тянущие спазмы, как схватки, возникающие сразу же после завершения родового процесса, являются естественными и указывают на сокращение матки. В этот период в женском организме происходит очень активная выработка гормона окситоцина, который и отвечает за стимуляцию сократительного процесса. Если роды проходили путем кесарева сечения, то этот гормон вводится в организм внутримышечно, чтобы искусственно стимулировать процесс сокращения стенок матки. Как правило, наиболее сильные боли наблюдаются в первые трое суток, но остаточные слабые сокращения могут появляться и спустя две недели.
- Живот может ныть и тянуть и при грудном вскармливании, что также связано с синтезом окситоцина. Когда младенец вытягивает молоко из груди, происходит раздражение молочных желез, что дополнительно стимулирует выработку гормона.
- Если прошел один месяц, а внизу живота ощущаются достаточно сильные спазмы, это может указывать на наличие патологии. В подобной ситуации необходимо срочно обращаться к врачу. Состояние может оказаться опасным не только для здоровья женщины, но и для ее жизни. Наиболее частой причиной такого нарушения является неполное очищение полости матки и наличие в ней сгустков крови или остатков плаценты, которые не смогли выйти самостоятельно. Если в этом случае вовремя не обратиться к доктору, то внутри матки могут начаться процессы гниения, что потребует не только проведения чистки, но и длительного сложного лечения.
- Еще одной причиной можно назвать эндометрит – воспаление слизистой матки. Такой процесс способен достаточно быстро прогрессировать, но, как правило, у женщин, которые рожали естественным путем, он наблюдается очень редко. Чаще ему подвержены молодые матери, перенесшие кесарево сечение, так как в процессе хирургического вмешательства в полость матки могут попасть патогенные микроорганизмы. Поэтому если прошло два месяца после появления на свет малыша, а дискомфорт внизу живота сохраняется или усиливается, при этом повышается температура и появляется сильное кровотечение со сгустками и гноем, необходимо немедленно обращаться к врачу. Как правило, подобные симптомы появляются именно к окончанию второго месяца после родов, так как патогенным микроорганизмам требуется время для размножения.
Болит живот, как при месячных
Болевые ощущения внизу живота как при месячных могут указывать на воспаление придатков – сальпингоофорит. В этом случае боли имеют тянущий характер и разную интенсивность, могут быть вполне терпимыми, но не проходят самостоятельно.
Очень сильные боли при высокой температуре могут указывать на развитие перитонита – очень опасного заболевания воспалительного характера. Такое состояние требует срочной госпитализации.
Если боли в нижней части живота переходят на поясницу, сковывая движения и отдавая в позвоночник, возможна послеродовая травма. Чаще всего возникает смещение позвонков поясничного отдела. Беспокоить это может даже когда прошло три месяца после рождения младенца, а иногда проблема сохраняется на протяжении нескольких лет, причиняя дискомфорт при любых нагрузках на спину.
Достаточно часто причиной дискомфорта и болевых ощущений в животе в период реабилитации является и неправильное питание, а также несоблюдение определенной диеты, рекомендованной кормящим матерям. В этом случае может наблюдаться повышенное газообразование, вызванное процессами брожения в разных сегментах кишечника, что и причиняет дискомфорт.
Еще одной причиной такого состояния может быть и сильное расхождение тазовых костей в родовом процессе, что требует правильного и очень длительного восстановления. В среднем этот период может занимать от 5–6 месяцев до года.
Что делать, если после родов болит живот? Срочно обращаться к врачу.
Что делать, если тянет живот?
При любых нарушениях требуется проконсультироваться с доктором, чтобы точно установить их причину. Если нарушение связано с физиологическими факторами, то все неприятные симптомы исчезнут самостоятельно по окончании восстановительного периода. Но патологические состояния требует обязательного лечения, методика которого полностью зависит от диагноза, в частности:
- если спазмы возникают из-за неполного отхождения плаценты из матки, не следует ждать, что остатки выйдут сами и со временем все пройдет без врачебной помощи. В такой ситуации требуется проведение выскабливания и последующего антибактериального, а также симптоматического лечения;
- при эндометрите врач должен назначить комплексное и разноплановое лечение. В него входит не только медикаментозная терапия, но и диета;
- при смещении позвонков или сильном расхождении таза необходима квалифицированная мануальная терапия, для чего также требуется обратиться к специалисту;
- если боли вызваны развитием перитонита, то необходима срочная операция;
- если наблюдаются проблемы в работе ЖКТ, потребуется корректировка диеты, для чего тоже нужна консультация специалиста.
Лечение любых нарушений, появившихся после родов, должно проводиться квалифицированными специалистами, а выбор определенной методики терапии всегда зависит от конкретных причин нарушения. Чтобы точно определить факторы и правильно поставить диагноз, необходимо не откладывая обращаться в лечебное учреждение.
Очень важно перед обращением к врачу не принимать никаких лекарственных средств, особенно обезболивающих. Подобные действия приводят к сглаживанию симптомов и изменению общей картины анализов, что очень осложняет проведение диагностики и постановку точного диагноза. Кроме этого, при грудном вскармливании прием лекарств без назначения врача строго запрещен.
Читайте также: как быстро убрать живот после родов
Источник
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Когда это считать нормой

На протяжении всей беременности главным гормоном женского организма был прогестерон. Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Схватки во время родов очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной эндометрита и субинволюции становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
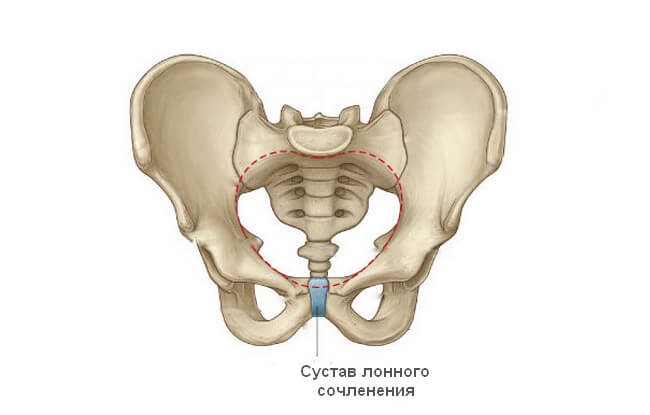
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, нарушает отток лохий и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу

Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение гистероскопии, лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.

Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению хронических тазовых болей, необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Источник