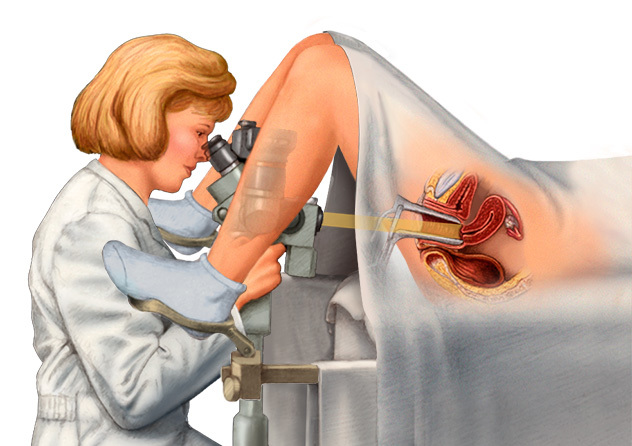
Уретероцеле боль внизу живота

Нередко возникает вопрос о том, что это такое — уретероцеле у женщин. Фото заболевания не прилагается из этических соображений. Уретероцеле – это заболевание, связанное с перекрытием мочевого пузыря и мочевыводящего канала взбухающими венозными участками и тканевыми отложениями – опухолями, кистами. Такое явление чаще носит врожденный характер и причисляется к аномалиям развития мочеполовой системы.

Причины
Что входит в перечень малых и патологических аномалий развития МПС:
- Сужение устья мочеточника, спровоцированное влиянием внутриутробной инфекции или иных неблагоприятных факторов.
- Удлинения интрамурального отдела мочеточника. Развивается на фоне приема сильнодействующих медикаментов.
- Выпадение или недостаточное количество мышечных волокон в среднем отделе мочевыводящих путей.
- Нарушение сократительной функции органов мочеполовой системы.
- Изменение строения мочевого пузыря.
К приобретенным нарушениям процесса мочеиспускания можно отнести:
- Опущение матки.
- Перенапряжение стенок мочеточника в результате воздействия большой нагрузки на связочный аппарат. Возникает при подъеме и транспортировке тяжелых предметов, спортивных нагрузок.
- Гидронефроз – застой мочи в почечных лоханках.
- Нарушение сосудистого тонуса.

Симптомы
Уретероцеле мочевого пузыря у женщин – это заболевание, связанное с задержкой мочи вследствие анатомического дефекта мочевыводящих путей, а точнее, как результат выбухания вен внутрипузырчатого пространства мочеточника. Диагностировать это состояние достаточно сложно, но благодаря сбору анамнестических данных и проведения скринигового исследования, уретероцеле легко дифференцируется с другими заболеваниями мочеполовой системы. Наиболее частыми и характерными жалобами пациенток, имеющих данный диагноз, становятся:
- Неприятные ощущения при мочеиспускании.
- Тянущие боли внизу живота.
- Изменение цвета мочи от темно-желтого до темно-коричневого, иногда даже темно-бордового с мутным осадком.
- Прострелы в зоне поясницы.
- Повышение температуры тела без видимых простудных явлений.
- Дискомфортные или болевые ощущения в промежности.
- Спазмы и прострелы при смене положения тела.
При полном закрытии мочевыводящих путей у пациенток наблюдаются признаки интоксикации:
- тошнота, рвота, изменение цвета кожных покровов;
- живот увеличивается в размерах;
- появляются дурно пахнущие гнойные выделения ярко зеленого цвета.
Температура тела при этом находится в аномально высоких пределах 39,5–40 градусов, жаропонижающие средства не оказывают никакого эффекта или сбивают температуру ненадолго.

Диагностика
Диагностические мероприятия по установлению уретероцеле включают в себя несколько основных этапов:
- Сбор анамнестических данных. Специалист внимательно изучает историю болезни, пытаясь найти факторы, спровоцировавшие развитие такой сложной патологии.
- Внешний осмотр. При воспалении мочеполовой системы ярко выражена краснота и припухлость половых органов. Внутреннее пространство влагалища также имеет явные признаки воспаления.
- Пальпация. Проверяется состояние женских половых органов, мочеточников, почек.
- Лабораторная диагностика:
- Общеклинический анализ крови и урины.
- Бактериальный посев мочи.
- Биохимический анализ крови.
- Аппаратное исследование органов малого таза, почек:
- Рентген с применением специального контрастного вещества. Контрастное вещество — это краситель природного происхождения. Его вводят через шприц в венозную систему рядом с областью поражения. Таким образом, место наибольшего скопления негативных веществ – токсинов, спайки и прочие патологические изменения в организме пациента становятся очень хорошо видны на рентгенографическом снимке.
- УЗИ почек, мочевого пузыря. Фото уретероцеле у женщин на УЗИ можно увидеть выше.
- Цистография и цистоскопия – применение высокоточных приборов для сбора аналитических данных о степени поражения мочеполовой системы.

Операция уретероцеле у женщин
Как правило, такая патология мочевыводящих путей, как уретероцеле, является врожденной аномалией, в некоторых случаях уретероцеле образуется вследствие закупорки мочеточника при мочекаменной болезни. В обоих случаях такое состояние при отсутствии своевременной медицинской помощи может привести к острым воспалительным процессам и хроническим заболеваниям почек и мочевого пузыря (например, цистит, мочекаменная болезнь, пиелонефрит). На сегодняшний день в медицинской практике для лечения уретероцеле применяется исключительно хирургический метод. При этом важно заметить, что решение о хирургическом вмешательстве принимается лечащим врачом-урологом после тщательно проведенной диагностики.
После того как больному назначена операция, проводится терапевтический курс антибиотиков. Это поможет свести к минимуму развитие воспалительных процессов в послеоперационном периоде.
Сложность, объем и масштабы оперативного вмешательства зависят от размеров уретероцеле, степени развития заболевания.

Трансуретральная пункция
В случае если патология не привела к развитию патологических необратимых процессов в почке и мочевом пузыре, то показано проведение такого лечения уретероцеле у женщин, как трансуретральная пункция. Такое хирургическое вмешательство, как правило, осуществляется в амбулаторных условиях, без определения пациентки в стационар. Преимущество данного метода заключается в том, что травмирующие хирургические разрезы не делаются, медицинский цистоскоп вводится через женскую уретру в мочеточник, уретероцеле разрезается и содержимое откачивается. Вся процедура занимает не более получаса, а постоперационное восстановление протекает быстро и без серьезных осложнений.
Эндоскопическая электроинцизия
Для удаления уретероцеле в более запущенных стадиях в условиях стационара проводится хирургическое вмешательство — эндоскопическая электроинцизия. Это наиболее современный метод удаления (иссечения) некрупного уретероцеле с одновременным формированием устья мочеточника. Такая операция проводится с помощью эндоскопических ножниц или гальмиевым лазером.
Лапароскопия
Одним из часто применяемых в урологии методов хирургического вмешательства является лапароскопия. Она проводится, например, если вследствие уретероцеле патологические процессы распространились на почки (нарушена ее функциональность). При частичном поражении почки проводится верхнедолевая нефрэктомия, а в случае полного поражения удаляется весь орган.
Открытые операции
Открытые полостные операции на мочеточниках на сегодняшний день проводятся достаточно редко, поскольку полостные разрезы значительно замедляют и усложняют реабилитацию. Кроме того, чтобы предотвратить расхождение швов в мочеточнике, необходимо использовать вставленный внутренний катетер, что доставляет женщине массу неудобств. В послеоперационный период с целью предотвращения развития воспалительных процессов рекомендуется антибактериальный курс. Важно отметить, что, несмотря на формы и стадии уретероцеле, эта патология имеет хорошие прогнозы при своевременной хирургической коррекции.
Народные средства
Любые проблемы в мочеполовой системе могут не только сильно ухудшить качество жизни больной, но и спровоцировать много сложных заболеваний, которые с трудом поддаются лечению. Кистообразный мешочек, который появляется при таком заболевании, вызывает постоянную задержку мочи, но больная может, при этом, ощущать частые позывы. Опасность этого заболевания заключается в том, что оно постепенно развивается, появляются новые, более неприятные симптомы, а через некоторое время больная может почувствовать и сильнее боли.
Сразу же хотелось бы предупредить о том, что данное заболевание лечится только двумя основными способами, один из которых является медикаментозным, а второй – оперативным. Выбор того или иного способа лечения будет зависеть, естественно, от состояния больной, а также от того, на какой стадии развития находится уретероцеле.
Что касается народных средств, то с их помощью невозможно вылечить это заболевание мочеполовой системы, можно лишь снять болевые ощущения и некоторые малоприятные симптомы. Причем перед применением тех или иных лекарственных трав для лечения уретероцеле народными средствами, необходимо проконсультироваться с врачом.
Липовый отвар
С помощью такого народного мягкого средства, не обладающего побочными эффектами, можно устранить болевые ощущения, резь и постоянное жжение при уретероцеле. Для приготовления целебного настоя нужно в сотейник насыпать липовый цвет (две ст. ложки), влить крутой кипяток (540 мл), затем варить на тихом огне смесь до закипания, продолжить варку еще десять минут. Как только липовый отвар полностью будет готов, остудить его, затем процедить и употреблять в вечернее время по половине стакана.

Свежеотжатый сок петрушки
Из свежей петрушки нужно отжать сок, затем разбавить его питьевой теплой водой в пропорции 1:1. Употреблять это целебное средство следует трижды в день по половине стакана. О лечении уретероцеле у женщин отзывов много, и все они разные. Поэтому в первую очередь следует посетить специалиста, чтобы он назначил нужную терапию.

Последствия
Уретероцеле часто диагностируется еще с рождения, но бывают также ситуации довольно позднего развития. Болезнь прогрессирует, и на пораженной части формируется бугорок, которой сужает устье мочеточника. Выпячивание в форме кисты или же шарика наносит вред слизистой оболочке. В конечном итоге провоцируется хронический пиелонефрит и разрушается выделительная функция. Патология может угрожать отрицательными последствиями:
- Гидронефроз (расширяется чашечно-лоханочная система).
- Атрофия. На тканях начинают появляться рубцы, и впоследствии перестает синтезироваться моча.
- Появляется кровотечение.
- В выделительных путях могут сформироваться камни.
- Патология может вызвать почечную недостаточность (нарушается соляной и водяной обмен).
- Цистит, при котором появляется боль по окончании процесса мочеиспускания.
- Артериальная гипертензия. Артериальное давление повышается и остается на уровне, к тому же это плохо поддается терапии.
- Болезнь может вызвать воспалительные заболевания в почках.
Лечение предполагает собой полное удаление органа или его реконструкцию. Перед тем как делать операцию, обязательно нужно провести процедуру устранения патогенных микробов в мочевыделительной системе.
Источник
Врожденная патология мочеполовой системы, при которой формируется выпячивание мочеточника, называется уретероцеле, у женщин при осложнении данного заболевания может образоваться полная задержка мочи, или уретероцеле может выйти наружу при опорожнении мочевого пузыря. Уретероцеле у детей встречается чаще, чем у взрослых.
Причины и классификация
Уретроцеле является врожденной аномалией, при которой наблюдается сужение просвета мочеточника. При недостатке мышечных тканей в дистальном отделе мочеточника удлиняется его интрамуральный сегмент.
Если патология носит приобретенный характер, то причиной ее образования является защемление мочевого камня в интрамуральном участке мочеточника.
К основным факторам развития уретероцеле относятся:
- застой мочи;
- поражение стенок мочевого пузыря;
- скопление мочи в лоханке;
- нарушение нервных окончаний мочеточника.
Данная патология влечет за собой повышение давления внутри мочевого пузыря и растяжение стенок мочеточника. В связи с этим происходит мешкообразное его выпячивание в отдел мочевого пузыря. Зачастую уретероцеле состоит из гнойной мочи и конкрементов. В некоторых случаях в ее полость входит кровянистое содержимое.
При нарушении процесса мочеиспускания в организме происходит застой мочи в лоханке. В связи с этим создается благоприятная среда для развития инфекций и микробов. Застой мочи может спровоцировать развитие цистита или пиелонефрита. На запущенных стадиях есть вероятность образования камней и полной утраты функционирования почек.
Уретероцеле классифицируют на одностороннее и двустороннее (билатеральное), которое располагается с двух сторон мочеточника.
Также уретероцеле подразделяют на простую, пролабирующую и эктопическую форму. Простому уретероцеле характерно нормальное расположение мочеточников. При пролабирующей форме патологии уретероцеле может у женщин или у девочек выпадать наружу через мочеиспускательный канал. В этом случае образование имеет темно-багровый оттенок. У мужчин или у мальчиков пролабирующая форма патологии приводит к выпадению уретероцеле в отдел уретры и таким образом вызывает застой мочи. Эктопическая форма патологии может располагаться в преддверии влагалища или дивертикул мочевого пузыря.
Симптомы
Одним из явных клинических проявлений данной патологии является болевой синдром. Кроме этого, у пациентов наблюдаются проблемы с мочеиспусканием.
Если уретероцеле увеличено, то оно занимает большую часть мочевого пузыря. В этом случае заметно сокращается его объем. Пациенты могут испытывать частые позывы к опорожнению мочевого пузыря. Зачастую моча выделяется в малом количестве. После посещения туалетной комнаты пациенты не испытывают облегчения и продолжают испытывать переполненность мочевого пузыря.
При прогрессировании патологии мешкообразные выпячивания перекрывают устье мочеточников и таким образом приводят к задержке мочи. Последствием такого патологического изменения в мочевой системе является образование острого гидронефроза, который сопровождается острыми и приступообразными болями.
При осложнениях уретероцеле у женщин могут выпадать кистообразные выпячивания наружу в процессе опорожнения мочевого пузыря. Выпадая, уретероцеле самостоятельно вправляется обратно.
В случае приобретенной формы патологии на начальных стадиях ее развития многие пациенты ощущают интенсивные боли в области поясницы. При обострении уретероцеле боли усиливаются и сопровождаются лихорадкой или пиурией.
Одним из признаков развития патологии является наличие крови в моче. Моча становится темной и мутной с характерным неприятным запахом.
В некоторых случаях могут ощущаться тяжесть в животе, почечная колика, слабость и спутанность сознания.
При своевременно проведенной операции период реабилитации не занимает больше 2 недель. Во избежание нагноения послеоперационной раны в период реабилитации врачи дают рекомендации по уходу за ней и назначают лечебные мази или гели.
Осложнения
Без лечения уретероцеле увеличивается и приводит к ущемлению подвздошных артерий. В результате этого у больного может появиться перемежающееся хромота. При проявлении первых симптомов хромоты большинство пациентов обращаются за помощью к сосудистому хирургу. Таким образом, лечение назначается неверное. В этом случае лечение направлено на устранение симптома патологии.
Уретероцеле может спровоцировать развитие мочекаменной болезни. В полости мешкообразного выпячивания скапливается моча, со временем это приводит к образованию камней и застою мочевого осадка. На ранних этапах патология может никак себя не проявлять. Первые симптомы появляются в случае, если конкремент начинает раздражать стенки мочевого пузыря. Пациент может ощущать сильную боль в нижней части живота. При раздражении слизистой в моче может появиться кровь. Большие камни могут сильно травмировать слизистую оболочку и спровоцировать обильное кровотечение.
При образовании камней эффективным способом лечения является лапароскопическая уретеролитотомия. Для проведения операции врач делает 3-4 небольших разреза в брюшной полости, через которые вводит специальные инструменты. В ходе операции врач вскрывает просвет мочеточника и извлекает камень, а затем ушивает стенки мочеточника. Уретеролитотомия проводится только в том случае, если другие способы лечения оказались неэффективными.
Некоторые осложнения патологии могут проявиться после проведения хирургического вмешательства. Зачастую таким осложнением может являться разрыв мочеточника. Разрыв происходит, если в мочевой пузырь не был установлен уретральный катетер. При таком осложнении в мочевом пузыре резко повышается давление, из-за которого и приводит разрыв. В данном случае пациент испытывает резкую и жгучую боль в нижней части живота. Также может повыситься температура тела до отметки 37-38 °C.
Лечение
Лечение уретероцеле проводится исключительно хирургическим способом.
Поскольку уретероцеле может спровоцировать инфицирование почек, то перед проведением операции больному назначают курс антибиотиков.
В настоящее время при лечении патологии могут проводить несколько операций в зависимости от характера и степени развития патологии. Хорошо себя зарекомендовала трансуретральная пункция. Эта операция проводится при помощи цистоскопа. Врач вводит цистоскоп в мочеточник через уретру. В ходе операции в уретероцеле делают надрез и высвобождают ее содержимое. В среднем процедура занимает не более 20-25 минут. Операция проводится в амбулаторных условиях. Период восстановления минимальный за счет того, что операция осуществляется без хирургического разреза. Трансуретральную пункцию проводят при увеличении просвета в мочеточнике.
В случае поражения почки врачи проводят верхнедолевую нефрэктомию. В процессе операции врач удаляет пораженную часть почки. Эта лапароскопическая операция проводится в случае отсутствия мочеточникового рефлюкса или при нарушении функциональной активности почки.
При полной потере функциональной активности почку удаляют полностью. Данная лапароскопическая операция проводится через небольшой разрез между ребрами.
В хирургическом лечении также используются эндоскопические операции при помощи эндоскопических оборудований. Эндоскопические операции не имеют возрастных ограничений, поэтому их проводят с самого рождения.
При открытых операциях внизу живота делается небольшой разрез, через который удаляется мешкообразное выпячивание. После чего восстанавливаются шейка мочевого пузыря и мочеточник. За последние годы количество открытых операций значительно сократилось, так как период реабилитации длительный и болезненный.
Лапароскопия считается наиболее эффективным в современной медицине способом лечения патологии. Такие операции менее травматичны и не оставляют шрамов и рубцов. Эффективность лапароскопии составляет около 95-100%. Показанием к проведению лапароскопических манипуляций относятся заболевания почек, мочевого пузыря и его протоков.
Уретероцеле, независимо от степени и формы патологии, хорошо поддается лечению и редко заканчивается смертью больного. Даже самые сложные клинические картины не представляют серьезного риска для здоровья пациента.
Источник
Боли внизу живота – одна из наиболее часто встречаемых жалоб среди пациентов как мужского, так и женского пола. При этом болевой синдром может иметь схожую симптоматику, но кардинально различаться по генезу. Неприятные ощущения возникают по целому ряду причин: нарушению пищеварения, воспалению органов мочеполовой системы, развитию новообразований и т.д. Зачастую установить верный диагноз удается только с помощью инструментальных или лабораторных исследований, так как физикальный осмотр не позволяет получить достаточный объем информации о состоянии пациента.
Режущая боль внизу живота у женщин
Также стоит учитывать особенности иннервации в области таза. Из-за достаточно низкой, по сравнению с другими областями человеческого тела, чувствительности, больные зачастую не в состоянии определить, где именно локализуется болевой синдром. Поэтому при появлении жалоб следует обращать внимание и на сопутствующие симптомы:
- тошноту или рвоту;
- нарушение стула;
- дизурию или олигурию;
- слабость и сонливость;
- тахикардия и снижение артериального давления;
- приступы холодного пота;
- гипертермия;
- озноб и т.д.
Болезни в зависимости от локализации боли
Внимание! Женщинам необходимо учитывать фазы своего менструального цикла. Появление боли внизу живота может быть вызвано предменструальным синдромом или непосредственно началом менструации. При этом характер болевого синдрома напрямую зависит от индивидуальных особенностей здоровья пациентки.
Режущие боли внизу живота у женщин могут свидетельствовать о целом ряде различных нарушений. Поэтому необходимо своевременно обращать внимание на тревожную симптоматику и начинать терапию.
Цистит
Цистит – патология, при которой воспалительный процесс поражает стенки мочевого пузыря. Заболевание в несколько раз чаще встречается у женщин, нежели у мужчин. Это обусловлено особенностями строения женской мочеполовой системы, в том числе короткой и широкой уретрой, что значительно облегчает проникновение инфекций в мочевыводящие пути.
Цистит у женщин
Патология характеризуется учащенным мочеиспусканием, причем позывы к опорожнению мочевого пузыря появляются каждые 15-30 минут. Урина отличается мутным темным цветом, в ней часто содержится небольшое количество слизи или гноя, могут отмечаться кровяные включения.
При цистите пациентка ощущает режущие боли в области малого таза над лобком, которые резко усиливаются при попытке помочиться. Купировать болевой синдром помогает тепло: принятие горячего душа или прикладывание грелки к животу.
Признаки цистита
О наличии воспалительного процесса сигнализирует гипертермия. У больных отмечается субфебрильная лихорадка. При тяжелом течении процесса инфекция поражает и другие органы выделительной системы, приводя к развитию уретрита или пиелонефрита. В таком случае температура у больной может повышаться до 39-39,5°C, а общее состояние женщины резко ухудшается: возникает сильная слабость, цефалгия, тошнота, боли в пояснице и т.д.
Внимание! Пиелонефрит – это воспалительный процесс в канальцевой системе почек. Данное состояние способно привести к развитию целого ряда осложнений, поэтому оно требует срочного медицинского вмешательства.
Состояние почки при пиелонефрите
Пациенток с циститом постоянно беспокоит ощущение не полностью опорожненного мочевого пузыря, давление в области малого таза, рези и спазмы. При отсутствии терапии у женщины может развиться недержание мочи.
Видео: Режущая боль внизу живота у женщин. Цистит
Диагностические мероприятия при данной патологии включают проведение клинического анализа урины и ультразвуковое исследование состояния мочевого пузыря. Чтобы точно установить разновидность возбудителя инфекции, необходимо также произвести бактериальный посев мочи. После постановки диагноза специалист назначает пациентке антибактериальные препараты, направленные на уничтожение патогена. При терапии цистита чаще всего используется Фосфомицин, Нитрофурантоин и Цефалексин. Также для снятия симптомов можно применять спазмолитики и народные средства: морсы, отвары листьев клюквы и брусники и т.д.
Препарат Фосфомицин
Эндометрит
Эндометрит – это нарушение, при котором воспалительный процесс затрагивает внутренний слизистой слой матки. Эндометрий является функциональной оболочкой. Каждый месяц при окончании менструального цикла он отторгается и выходит через половые пути вместе с небольшим количеством крови. Этот слой необходим для вынашивания беременности в случае успешного оплодотворения, а также для защиты матки от различных бактерий и вирусов.
Гиперплазия эндометрия
Функциональный слой образован однослойным цилиндрическим эпителием. Это довольно чувствительная к различным раздражителям структура. В норме повреждение эндометрия не вызывает воспалительной реакции. Причиной развития эндометрита являются различные патогены, проникающие в толщу матки при наличии повреждений слизистой.
Внимание! Во время менструаций женщинам стоит с особой осторожностью вести половую жизнь, так как в этот период эндометрий и миометрий особенно восприимчивы к инфекциям.
При эндометрите у пациенток отмечаются следующие симптомы:
- гипертермия до 38-39°C, лихорадка, озноб;
- режущие боли внизу живота;
- выделения с неприятным запахом из половых путей;
- усиление болевого синдрома при попытке помочиться или опорожнить кишечник;
- тахикардия, потливость;
- цефалгия;
- слабость и вялость.
Признаки эндометрита
Внимание! При подозрении на развитие эндометрита необходимо срочно обратиться к гинекологу. Отсутствие своевременного лечения может привести к развитию более тяжелого заболевания – эндомиометрита, при котором инфекция поражает также слизистый слой матки.
Терапия данной патологии включает обязательное использование антибактериальных препаратов широкого спектра действия. На сегодняшний день наиболее широко используется Спарфлоксацин и его аналоги. Также женщинам показана физиотерапия: магнитно-волновое лечение, электрофорез, ультрафиолетовое лечение и т.д.
Препарат Спарфло, содержащий Спарфлоксацин
Сальпингит
Сальпингит – это патология, приводящая к инфекционному поражению фаллопиевых труб. Нарушение возникает при распространении патогенов из матки или, в более редких случаях, других органов путем кровотока. В большинстве случаев бактерии поражают внутренний, слизистый, слой. Подобное нарушение провоцирует нарушение перистальтики в трубах и формирование спаек и, как следствие, вызывает высокий риск бесплодия или внематочных беременностей.
Воспаление маточных труб
При сальпингите пациентку беспокоит ряд тревожных симптомов:
- Нарушение самочувствия. В большинстве случаев состояние женщины резко ухудшается после окончания менструации. Пациентка чувствует себя слабой, у нее развивается тахикардия и аритмия.
- Боли внизу живота. Болевой синдром острый, режущий, зачастую иррадиирует в область прямой кишки, копчика и половых губ.
- Рези, которые усиливаются при опорожнении мочевого пузыря или кишечника. При этом женщина испытывает учащенные позывы к дефекации и мочеиспусканию. В результате у пациенток нередко развивается недержание или синдром раздраженного кишечника – патология, при которой у больных отмечается частый и жидкий стул.
- Лихорадка и озноб. У женщин повышается температура до субфебрильных показателей, возникают приступы холодного пота, появляется цефалгия и миалгия.
- Резкое усиление неприятных ощущений во время полового акта.
Что такое сальпингит
Внимание! Наиболее опасной формой заболевания является гнойный сальпингит. При отсутствии своевременной диагностики патология может привести к разрыву фаллопиевой трубы и развитию перитонита – излитию гнойного выпота в брюшную полость.
Пациентку с острым сальпингитом необходимо госпитализировать. В клинике женщине назначают Офлоксацин или Норфлоксацин для купирования инфекционного процесса, Анальгин или Найз для снятия болевого синдрома, а также Супрастин или Цетрин для уменьшения клинических проявлений патологии. Снятию неприятных ощущений способствует также использование пузыря со льдом, который можно на 5-15 минут прикладывать к пораженной области.
Препарат Норфлоксацин
После окончания острой стадии заболевания больной показана также физиотерапия: грязелечение, магнито-волновые процедуры, диатермия. На протяжении всего периода лечения пациентке противопоказано посещение бань, саун и принятие ванн.
Цервицит
Цервицит – заболевание, приводящее к тяжелому воспалительному процессу цервикального канала. Шейка матки является естественным барьером, препятствующим попаданию патогенов в половую систему женщины. В ряде случаев, например, при повреждении слизистых оболочек, микроорганизмы попадают в ткани цервикального канала и провоцируют развитие инфекции.
Цервицит бывает двух видов:
- Экзоцервицит – воспаление наружного сегмента шейки матки.
- Эндоцервицит – поражение внутреннего слизистого слоя цервикального канала.
Воспаление шейки матки изнутри
У пациентки, страдающей цервицитом, отмечаются следующие жалобы:
- режущая боль внизу живота и во влагалище;
- неприятные ощущения в области поясницы;
- зуд в половых путях;
- усиление дискомфорта при мочеиспускании или во время полового акта;
- появление кровянистых выделений из влагалища после коитуса;
- петехии на слизистой оболочке половых органов;
- неприятный запах из влагалища.
Внимание! Часто рецидивирующий хронический цервицит провоцирует гиперплазию тканей шейки матки, развитие эрозии и распространение патологического процесса на тело матки и фаллопиевы трубы.
Видео: Цервицит у женщин
В зависимости от разновидности возбудителя инфекции больным назначают антибактериальные или противовирусные средства: Валтрекс, Ацикловир, Офлоксацин и т.д. После купирования острого воспалительного процесса проводится местное лечение патологии: половые пути обрабатываются 3% раствором диметилсульфоксида или 1-2% раствором хлорофиллипта.
Ацикловир в таблетках
Злокачественные новообразования
Злокачественные опухоли, локализующиеся в различных отделах половой системы, являются одной из наиболее частых причин появления режущей боли в области малого таза. Разрастающаяся опухоль вызывает разрывы здоровых тканей и резкие неприятные ощущения внизу живота. На начальных стадиях патология достаточно сложно диагностируется, так как не проявляет себя выраженной клинической симптоматикой. В зависимости от места образования карциномы пациентку могут беспокоить кровянистые выделения из половых путей, нарушения менструального цикла, болезненность во время полового акта. По мере развития патологического процесса у женщины появляются следующие признаки болезни:
- чувство вздутости и тяжести внизу живота;
- нарушение стула, запоры;
- интенсивная боль при коитусе;
- асцит – скопление жидкости в брюшной полости;
- снижение массы тела вплоть до кахексии – полного истощения;
- отсутствие аппетита;
- утомляемость;
- анемия;
- нарушение кишечной проходимости, интоксикация продуктами жизнедеятельности.
Рак яичника
Внимание! Рак яичников является одной из наиболее сложно диагностируемых злокачественных патологий половой системы. Чтобы своевременно выявить данное заболевание, необходимо регулярно проходить профилактический осмотр у гинеколога.
При терапии злокачественных опухолей применяют две основные методики лечения: оперативное вмешательство и применение цитостатиков. На начальной стадии заболевания при отсутствии метастазов возможно удаление только пораженного органа, в более тяжелых случаях требуется более обширная операция. После операции в большинстве случаев показаны курсы терапии Цисплатином, Циклофосфаном, Метотрексатом и другими препаратами для уничтожения злокачественных клеток.
Препарат Циклофосфан
Язвенный колит
Язвенный колит — хроническое заболевание, при котором воспалительный процесс поражает стенки кишечного тракта. Патология может возникнуть в результате различных факторов и характеризуется частыми рецидивами.
Язвенный колит в толстой и прямой кишке
Патология обычно проявляется следующей симптоматикой:
- интенсивная режущая боль в животе слева, локализация болевого синдрома варьируется в зависимости от распространенности воспалительного процесса;
- диарея, синдром раздраженного кишечника;
- наличие в фекалиях включений слизи и крови;
- частые ложные позывы к дефекации;
- субфебрильная или фебрильная лихорадка, которая сопровождается холодным потом и ознобом;
- нарушение аппетита;
- дегидратация организма;
- миалгия и артралгия;
- слабость, вялость, сонливость.
При терапии пациенток с язвенным колитом основной целью лечения является достижение длительной ремиссии заболевания. Для купирования воспалительного процесса используют аминосалицилаты: Сульфасалазин или Месалазин. Если патология носит аутоиммунный характер, применяются цитостатики: Метотрексат, Меркаптопурин, Азатиоприн. При необходимости проводится также терапия стероидами, например, Преднизолоном.
Препарат Меркаптопурин
Пациенткам с язвенным колитом показано соблюдение специальной диеты, которая исключает из рациона больных все продукты, вызывающие брожение. При этом дневное меню следует разделять на 5-6 небольших порций, чтобы не стимулировать избыточную перистальтику кишечника.
Режущая боль внизу живота у беременных
У женщин во время гестации режущая боль в области живота является тревожным симптомом. Зачастую так проявляются различные патологические состояния плода или плаценты. Особенно опасным считается развитие болевого синдрома, который сопровождается кровотечением и периодическими спазмами внизу живота. В таком случае пациентке требуется немедленная помощь врача и госпитализация.
Виды болей внизу живота при беременности
Однако необходимо обратиться за консультацией специалиста даже в том случае, если неприятные ощущения слабо выражены и носят эпизодический характер. Гинеколог установит причину нарушения самочувствия и назначит необходимое лечение. Следует учесть, что режущая боль у беременных может быть вызвана целым рядом причин:
- гипертонус миометрия;
- отслойка плаценты;
- растяжение мышц и связок, поддерживающих матку;
- внематочная беременность;
- выкидыш или угроза прерывания беременности;
- разрыв матки;
- расхождение лонного симфиза.
Отслойка плаценты
Боль в животе при беременности
| Характер болевого синдрома | Срок гестации | Возможная патология | Вторичные симптомы |
|---|---|---|---|
| Режущая крайне интенсивная боль | 5-8 недель | Внематочная беременность | Головокружение, слабость, тахикардия, падение артериального давления, возможно кровотечение |
| Интенсивная режущая или схваткообразная боль | С 5-6 недели до момента родов | Отслойка плаценты | Спазмы внизу живота, кровотечение, резкое ухудшение самочувствия |
| Резкая или тянущая боль при нагрузках или изменении позы | Любой срок гестации | Растяжение мышц живота и связок матки | Усиление боли при активных движениях |
Внимание! Одной из наиболее распространенных причин острой режущей боли внизу живота у женщин репродуктивного возраста является трубная беременность. Это опасное состояние, требующее немедленной медицинской помощи.
Боли внизу живота у женщин могут быть спровоцированы различными факторами. Зачастую самостоятельно установить причину развития патологического симптома невозможно. С целью своевременного выявления заболеваний необходимо при первых признаках недомогания обращаться за консультацией к специалисту. Прыщи на подбородке у женщин, вы можете узнать по ссылке.
Видео – Причины боли в животе
Источник