Почему болит чуть выше желудка

В животе человека находится несколько отдельных органов, каждый из которых может заболеть. Если болит выше живота, иными словами, если у вас появились боли в верхней части брюшины, этому может быть несколько вероятных объяснений. Но для того чтобы понять, что нужно делать в каждом конкретном случае, нужно определиться с точной локализацией и характером боли.

Если болит выше живота — что вы под этим подразумеваете
А действительно — что? Выше живота — это боли в самом верху живота, которые практически всегда связаны с желудком? Или боли в области грудины — где тоже находятся свои собственные органы. Или вы имеете в виду боли в солнечном сплетении — под ложечкой? Если болит выше живота — это слишком неопределенное понятие. Поэтому сегодня мы ограничимся лишь разговором о верхней части живота и области эпигастра
Почему болит выше живота в верхней части живота
Как уже было сказано, если болит живот в самом верху, точно посередине, без смещения влево или вправо, то проблема практически всегда находится в желудке. Речь может идти о гастрите или о язве. Курение, злоупотребление спиртными напитками острая пища попадание в желудок токсичных веществ, бактерии — все это приводит к ухудшению состояния слизистой оболочки желудка. Так начинаются гастриты, которые заявляют о себе тупыми распирающими болями в области эпигастра. Боли при гастрите не отличаются высокой интенсивностью, в связи с чем, человек предпочитает обычно их перетерпеть и не обращаться к врачу. Развитие гастрита без лечения продолжается, а это приводит со временем к значительному ухудшению ситуации.
Кстати иногда слабые боли в области эпигастра выше живота могут говорить и о язве желудка или даже об онкологическом заболевании. Поэтому никак не следует оставлять эти боли без внимания.
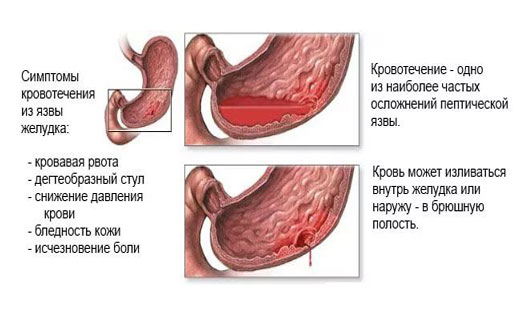
Сильные боли вверху живота — это, как правило, знак, указывающий на наличие язвы желудка. Чаще всего приступ случается на пустой желудок, когда желудочный сок воздействует на пораженный язвой участок. Кстати, язва — это уже эрозия слизистой оболочки, в отличие от гастрита. Приступы боли в желудке при язве могут повторяться в течение нескольких недель, а затем они снова прекращаются. Обычно язва хорошо поддается лечению, но в дальнейшем, при неправильном питании или образе жизни, она может появиться вновь. Или не появиться. Язва ведет себя совершенно непредсказуемо.
Острые режущие боли выше живота — это очень опасный симптом, который обычно говорит о наличии прободной язвы и перфорации желудка. Иными словами, язва «проела» в стенке желудка отверстие и теперь его содержимое частично вываливается в брюшную полость. Это очень опасное состояние, при котором необходима немедленная хирургическая помощь. В противном случае больному грозит развитие перитонита и летальный исход.
Дать точный ответ на вопрос, почему болит выше живота, может только врач. Он же и должен назначить лечение, необходимое в каждом конкретном случае.
Если болит выше живота — в области эпигастра
А теперь давайте вкратце перечислим заболевания, по которым возникает боль в области эпигастра. Это:
- боли в правом подреберье возникают при поражении диафрагмы, 12перстной кишки, пищевода, дисфункцией печени и желчевыводящих протоков, поджелудочной железы, при проблемах с сердечной и легочной системой;
- боли в левом подреберье — хиатальная грыжа, панкреатит. Дискомфорт возникает при запоре, болезнях селезенки, отдела толстого кишечника, а также при проблемах с легкими, пиелонефрите, нарушениях мочевой системы;
- острый аппендицит;
- инфаркт миокарда в гастралгической форме;
- воспалительные процессы (плеврит) или скопление воздуха (пневмоторакс) в плевре;
- гнойный перитонит (инфицирование брюшной области и парез кишечника);
- печеночная колика;
- инфекционные заболевания;
- интоксикации;
- заболевание крымской геморрагической лихорадкой (возбудители клещи);
- сыпной тиф.
Как видите даже перечислить все причины, по которым у человека может болеть выше живота, достаточно сложно. Поэтому при появлении болей в этом отделе, не пытайтесь заниматься самолечением. Это может только привести к ухудшению ситуации.
Что делать, если у вас болит выше живота
При регулярных болях в области, расположенной выше живота, необходимо как можно точнее определить характер боли и ее локализацию. А также — сопутствующие симптомы, например — расстройство стула, тошноту, рвоту — насколько часто, повышение температуры и т.п. Все эти симптомы вам понадобятся, чтобы обрисовать врачу точную клиническую картину возможного заболевания.
При появлении резких сильных болей выше живота, которые не проходят в течение 20 минут, постарайтесь найти наиболее удобную для себя позу и вызывайте скорую помощь Не принимайте обезболивающих до приезда врача — это может затруднить постановку диагноза.
При регулярных тупых, ноющих или жгучих болях в верхней части живота, обязательно найдите время и обратитесь к гастроэнтерологу за консультацией.
Источник
Боль в животе довольно частое явление, но этот симптом может говорить не только о временном дискомфорте в организме, но и более значительных патологиях, происходящих в теле человек. Что делать, когда желудок болит вверху посредине? О каких заболеваниях идет речь в таком случае?
Причины возникновения боли
Причин возникновения болезненного синдрома в верхней области живота множество. Определение их точной локализации и типа болевых ощущений могут помочь в определении причин возникновения болевых синдромов.
Гастрит
Гастрит или воспаление слизистого слоя желудка является одной из причин возникновения болей в верней части живота. Кроме этого до или после еды могут отмечаться такие симптомы:
- тошнота, рвота;
- быстрое насыщение;
- отрыжка;
- изжога, чувство жжения в горле или за грудиной;
- потемнение стула;
- спазмы в верхней области желудка;
- лихорадочное состояние.

Причинами возникновения острого гастрита могут быть:
- пищевое отравление;
- инфекции ротавируса (обычно у детей);
- повышенная кислотность;
- длительное употребление болеутоляющих («Аспирин», «Ибупрофен»), специй, кислых продуктов.
Причинами хронического гастрита могут быть: инфекции (бактерия Хеликобактер пилори), хронические отравления.
Гастропарез
Гастропарез (замедление процесса опорожнения вследствие недостаточного расслабления мышц), кроме болей в желудке после приема пищи или в процессе еды, характеризуется:
- ранним насыщением;
- изжогой;
- вздутием в верхней области живота;
- отрыжкой.
Язва желудка
Язвенная болезнь проявляется характерной длительной болью по центру желудка. Во время или после принятия пищи возникают тупые или жгучие боли в верхней области живота, которые могут носить опоясывающий характер. Болевые ощущения возникают из-за наличия открытых язвочек (ран) во внутреннем слое желудка. Если очаги воспаления расположены в первой части тонкого кишечника, то боль способна возникать между процессами приема пищи или ночью.
Рак желудка
Такое опасное заболевание как рак желудка среди своих симптомов имеет болезненные ощущения в верхней и средней зонах желудка. Кроме этого другими симптомами заболевания являются:
- резкая потеря в весе;
- отсутствие аппетита;
- изменение цвета каловых масс почти до черного;
- тошнота.
Панкреатит
Острый панкреатит может спровоцировать появление болей в центре желудка или вверху слева. Также может сопровождаться тошнотой, жидким стулом, поносом белого цвета, плохим аппетитом.
Другие заболевания
Существуют и другие заболевания, которые могут являться причинами появления болей в желудке различной интенсивности и характера.
- Болезненные ощущения в центральной верхней зоне желудка могут появиться в результате варикозного расширения вен пищевода (чаще наблюдается у хронических алкоголиков).
- Все патологии органов, которые находятся слева в верхней области живота (селезенка, диафрагма, некоторые отделы кишечника), могут тоже быть причинами болей:
- увеличение и разрыв селезенки (к дополнительным симптомам можно отнести посинение околопупочной области);
- дисфункция кишечника (сопровождается запорами или поносом с кровянистыми выделениями, может повышаться температура, появляться тошнота или рвота);
- грыжа диафрагмы. Кроме болей в верхней левой области живота болевой синдром может возникать в области груди;
- патологии печени. Могут возникать дополнительные симптомы вроде: повышенной потливости, подташнивания, пожелтения кожи и склер глаз. Сами болезненные ощущения ощущаются больше в верхней зоне желудка справа;
- заболевания поджелудочной железы. Могут сопровождаться высокой температурой, рвотой, подташниванием, устойчивостью болевого ощущения к антибиотикам;
- искривление позвоночника. Из-за близкого расположения желудка к позвонкам, при защемлении нервов боль может ощущаться в эпигастральной части с левой или правой стороны;
- почечные колики. Боли возникают при перемещении камней.
- При болезненных спазмах в пищеводе, отдающихся в центр желудка и ощущаемых позади и ниже грудной клетки причинами возникновения можно считать:
- употребление твердой пищи;
- повышенную сухость слизистой пищевода (при дегидрации), что затрудняет прохождение пищи;
- зарастание фиброзной ткани при длительной ГЭРБ (желудочно-рефлюксная болезнь), это может спровоцировать боль в верхней зоне живота.
Видео по теме:
- Выступание части тонкой кишки через расщелины в верхних мышцах брюшного пресса может спровоцировать появления неприятных болезненных ощущений схваткообразного характера. Кроме боли в верхней области желудка к симптоматике такого состояния относят появившуюся выпуклость небольшого размера, которую можно прощупать.
- Перелом нижней части грудной клетки приводит к возникновению болям в верхней, центральной частях желудка, и они могут менять свою интенсивность во время движения, ходьбы, при наклонах вперед, болевые ощущения могут обостряться или проходить.
- Наличие постоянной тупой боли в верхней зоне живота, которая периодически усиливается в процессе или после приема пищи, может говорить об ослаблении стенки аорты (у пациентов старше 50 при атеросклерозе или других заболевания, способствующих выпячиванию стенки аорты или расщеплению ее слоев).
- Сердечный приступ (он может начаться с покалывания в верхней области живота при вдохе или выдохе).
- Мучительная боль в районе верхней зоны живота может быть признаком аппендицита, но преимущественно она локализуется в правой части живота и не затрагивает его центральную область.
- У женщин боль в верхней и центральной части живота тянущего характера может быть симптомом патологий репродуктивной системы – кисты яичника, внематочной беременности, выкидыша и других.
- Травмы брюшной мышцы. Кроме поднывающей боли в верхней зоне желудка можно наблюдать небольшую ощутимую выпуклость в виде гематомы.
- Дисфункция поджелудочной железы.
- Злоупотребление кофе, алкогольными напитками, что приводит к раздражению слизистой и вызывает болевые ощущения в виде рези в левом межреберье.
- Курение, стрессы и неправильное питание.
Виды боли и возможные заболевания
Разделяя боль по интенсивности проявлений и точному месту локализации, можно определить возможные заболевания.
Режущая боль слева брюшной стенки может спровоцирована:
- ожогом щелочью или кислотой;
- пищевым отравлением.
Тупые слабые волнообразные болевые ощущения и чувство тяжести и распирания в области эпигастрии говорят о:
- гастрите;
- стенозе привратника;
- раке желудка;
- язвенной болезни (хроническая фаза).
Сильные болевые ощущения говорят об острой язве или обострении хронической патологии желудка и 12-ти перстной кишки.
Когда возникает острая точечная колющая боль, подозревают перфорацию язвы с выбросом содержимого желудка в брюшную полость или обострение другого заболевания хронической формы:
- острого панкреатита;
- колик со спазмом гладких мышц желчного пузыря в период застревания камня;
- перитонита;
- перфорации ободочной кишки;
- разрыв печени.
При возникновении боли вверху живота и сопровождающимся поносом из-за нарушения процесса переваривания и всасывания, подозревают:
- язву желудка;
- панкреатит;
- холецистит;
- синдром раздраженной кишки.
Болезненные ощущения под ребрами вверху слева, при наличии температуры, могут наблюдаться при всяких воспалительных процессах или отравлениях пищевого характера:
- при гастрите (не выше 38 °С);
- язве желудка (больше 38 °С);
- панкреатит в острой форме (жар со стремительно изменяющимися показателями);
- пищевые отравлениях (больше 39 °С – зависит от вида микроба, спровоцировавшего процесс).
Диагностика

Первичным методом диагностики является пальпация различных областей живота для поиска мест воспалений и отеков. Дальнейшая диагностика включает в себя такие методы исследования:
- МРТ, КТ, УЗИ, рентгенография (эти методы помогут диагностировать возможные переломы, разрывы, отеки и наросты);
- колоноскопия (осматривается внутренняя область толстой кишки и кишечника);
- эндоскопия (выявляются патологии в определенных частях пищевода и желудка);
- анализы крови, мочи, кала (для выявления вероятных паразитарных, вирусных и бактериальных инфекций).
По итогам исследования ставится диагноз и назначается лечение.
Перед визитом к врачу по поводу беспокоящих болей не следует пить обезболивающие средства, это может затруднить диагностику заболевания.
Лечение
Умеренная боль в животе может пройти без лечения. В остальных случаях врачом будет рекомендовано лечение в зависимости от причин, приведших к появлению боли. При наличии хронических заболеваний также рекомендуется диета и изменение образа жизни.
При возникновении боли в желудке ни в коем случае не надо делать прогревание.
Без назначения врача можно применять некоторые обезболивающие, чтобы снять тупые ноющие боли в верхней части живота, которые вызваны несерьезными проблемами.
При сопутствующем обезвоживании надо употреблять достаточное количество жидкости, преимущественно простой воды. При запорах употребляют слабительные средства и пищу с высоким содержанием клетчатки.
Иногда могут быть полезны народные способы лечения. Их можно применять только при несильных болевых ощущениях и в случаях несерьезных заболеваний: при запорах, синдроме раздраженного кишечника, изжоге.

Кроме медикаментозного лечения рекомендуется следовать следующим правилам:
- употреблять здоровую пищу;
- контролировать вес;
- соблюдать диету;
- потреблять достаточное количество воды в течение дня;
- вести активный образ жизни.
При возникновении следующих видов боли с сопутствующими симптомами следует скорее обратиться к врачу:
- резкие, сильные боли, при которых тяжело двигаться, возникает подташнивание, а продолжительность болевых ощущений составляет не один день;
- болевые ощущения в желудке, сопровождаются диареей или запором, выделениями с кровью, жаром;
- болезненные ощущения в верхнем отделе под ребрами, моча при этом темнеет, кожа и белки глаз – приобретают желтизну;
- спазмы длятся более 30 минут без остановки;
- болезненные ощущения в сопровождении рвоты, потливости, сдавливании внутренних органов, трудностями с дыханием.
Источник
Когда болит желудок вверху посередине – это симптом, который может указывать как на дисфункцию желудочно-кишечного тракта, так и других органов. Во втором случае боль иррадирует и проявляются дополнительные тревожные признаки. Для подтверждения диагноза необходимо проконсультироваться с врачом и пройти комплексное обследование. Не рекомендовано продолжительное использование симптоматических лекарств, которые лишь на время уменьшают симптом, смазывают клиническую картину и затрудняют постановку точного диагноза. В качестве первой помощи соблюдают диету и питьевой режим. При первой возможности обращаются за оказанием квалифицированной медицинской помощи.
Причины
Причины, которые могут вызывать болевые ощущения в желудке вверху посередине разнообразны: переедание, индивидуальная непереносимость определенного продукта питания, дефицит ферментов для переваривания молочных продуктов, глютена, пасленовых. В большинстве случаев симптом проходит самостоятельно, после переваривания пищи и опорожнения кишечника.
В остальных случаях рекомендовано исключить патологические состояния и триггеры боли:
- заболевания желудочно-кишечного тракта (желудка, желчевыводящих протоков, поджелудочной): прогрессирование панкреатита, холецистита, язвенной болезни желудка и двенадцатиперстной кишки, колита, аппендицита
- дисфункция селезенки, печени
- травматические поражения
- гиперацидность
- прогрессирование опухолевого процесса
- затруднение проходимости сосудов, провоцирующее ишемию внутренних органов
- изъявления, нарушение целостности слизистой оболочки
- интоксикация
- грыжа
- воспаление мышечных тканей в абдоминальной области
- аллергическая реакция
- неврологические нарушения
- воспалительный процесс в области мочевыводящей системы
- негативное воздействие химических веществ, провоцирующих ожоги
- кишечная инфекция
- отравление тяжелыми металлами
- глистная инвазия
- синдром раздраженного кишечника
- эндокринные нарушения
- болезни сердечно-сосудистой системы
- метаболические нарушения
При онкологических заболеваниях симптомы на ранней стадии отсутствуют. Боль возникает при прогрессировании патологического процесса. Важно пройти комплексное обследование, чтобы своевременно исключить опасное заболевание.
Колит

Колит – воспалительный процесс, поражающий толстую кишку. Имеет инфекционное, лекарственное, ишемическое происхождение. Протекает в острой и хронической форме. Сопровождается болью в желудке вверху посередине, расстройством стула (запоры чередуются с поносами), повышенным газообразованием. При остром колите клиническая картина дополняется примесями крови и слизи в каловых массах, тошнотой, рвотой, постоянным позывами к опорожнению кишечника.
Причины, которые могут спровоцировать патологический процесс:
- кишечная инфекция: дизентерия, сальмонеллез
- дисбактериоз (при длительном, бесконтрольном применении антибиотиков, некачественном питании)
- употребление спиртных напитков
- сопутствующие заболевания желудочно-кишечного тракта: гастрит, панкреатит, гепатит
- пищевое отравление
- опухоль толстого кишечника
- нарушение кислотно-щелочного баланса в просвете кишечника
Прежде, чем приступать к терапии, колит необходимо дифференцировать с дискинезией, опухолевым процессом, энтеритом.
Аппендицит
Аппендицит – острый воспалительный процесс, поражающий червеобразный отросток аппендикс. Сопровождается болью в правой подвздошной области, которая может иррадировать к центральному, верхнему участку. У пациента нарушается пищеварение: возникает тошнота, рвота, задержка стула, повышенное газообразование. Увеличивается температура тела. Аппендицит – наиболее распространенное заболевание брюшины. В большинстве случаев его диагностируют у пациентов 7-35 лет.
Предрасполагающие факторы, которые могут спровоцировать такое нарушение:
- перегиб червеобразного отростка
- инородные тела, каловые камни в просвете отростка
- гиперплазия лимфоидных тканей
- нарушение кровообращения
- особенности питания: употребление пищи, которая вызывает процессы брожения и гниения (мясо)
- регулярные заборы
- воздействие инфекционных и паразитарных патологий
В группу риска попадают беременные женщины из-за увеличения размеров матки и смещения слепой кишки. Боль при аппендиците отличается разлитым характером, концентрируется в области пупка. Спустя несколько часов переходит вправо, при нетипичном расположении аппендикса отдает вверх желудка, а также в область лобка, таз, поясницу.
Рак желудка

Рак желудка является злокачественной эпителиальной опухолью, которая поражает слизистую оболочку желудка. Сопровождается нарушением аппетита, снижением массы тела. Болевые ощущения вверху желудка посредине на начальных стадиях отсутствуют, такой симптом проявляется при прогрессировании патологического процесса. Пациент жалуется на чувство слабости, снижение трудоспособности, метеоризм. Насыщение после приема пищи приходит быстро, есть вероятность развития рвоты. В группу риска попадают мужчины старше 60 лет.
Предрасполагающие факторы:
- не леченная инфекция Хеликобактер Пилори
- наследственная предрасположенность
- прогрессирование хронического гастрита, аденомы
- хирургическое вмешательство в области желудочно-кишечного тракта
Онкологическая патология может быстро распространяться на окружающие органы пищеварительного тракта, прорастает в область поджелудочной железы и тонкого кишечника. Желудочные кровотечения наблюдаются, когда опухоль прорастает в кровеносные сосуды. Сопутствующие нарушения: быстрое прогрессирование анемии, интоксикация, общая слабость, повышенная утомляемость.
Язва желудка и двенадцатиперстной кишки
Хроническая, рецидивирующая патология, при которой в слизистой оболочке и подслизистых тканях образуются дефекты – язвенные поражения. Проявляется сильной болью в левой части эпигастрии, которая распространяется кверху желудка. Боль возникает спустя 2-5 часов после приема пищи. Сопутствующие симптомы: тошнота, рвота, отрыжка. Ключевым фактором, провоцирующим развитие язвенной болезни желудка и двенадцатиперстной кишки, является воздействие инфекции Хеликобактер Пилори.
Ситуация усугубляется при неправильном, нерегулярном питании, частых стрессах, курении, повышенной кислотности, продолжительном использовании препаратов из группы нестероидных противовоспалительных средств. Боль также может носить тупой, ноющий характер, разливается в верхней части живота, ближе к грудине. В большинстве случаев беспокоит пациента в ночное время суток, а также после продолжительного голодания, когда желудок пуст.
Панкреатит

Воспалительный процесс, поражающий поджелудочную железу. Боль поражает правое или левое подреберье, носит опоясывающий характер, иногда распространяется к верхней части желудка. Возникает у пациентов, в анамнезе которых есть желчнокаменная болезнь, травматические поражения железы, вирусные инфекции (возбудитель свинки), микоплазмы. Прогрессирует на фоне холецистита, гастродуоденита, гепатита, приема гормональных противозачаточных лекарств, а также медикаментов, угнетающих иммунитет. Боль может иррадировать в лопатку, сопровождается тошнотой, рвотой, повышением температуры тела, умеренной желтушностью склер глаз. Пациента беспокоит неукротимая рвота с примесями желчи, которая не приносит облегчение.
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей является функциональной патологией, при которой нарушается моторика желчного пузыря и желчевыводящих протоков. У пациента возникают жалобы на боль в правом подреберье, тошноту, диспепсические нарушения, невроз. При ДЖП наблюдается нарушение эвакуации желчи из желчного пузыря, желчь не поступает в двенадцатиперстную кишку. В группу риска попадают женщины с астеничной конституцией, погрешностями в питании, отсутствием жиров в рационе.
Предрасполагающие факторы:
- невроз
- гинекологические, эндокринные нарушения: климакс, сахарный диабет, поликистоз яичников, гипотиреоз
- пищевая непереносимость
- аллергические реакции
- болезни желудочно-кишечного тракта
- глистная инвазия
Болевые ощущения при дискинезии проходят самостоятельно, их легко устранить при помощи спазмолитиков.
Холецистит
Холецистит – воспалительное заболевание желчного пузыря, которое возникает из-за активного роста камней. Пациент жалуется на болевые ощущения, которые отдают в правую верхнюю конечность и бок, верхнюю центральную часть желудка. Клиническая картина усугубляется при стрессе, погрешностях в питании, злоупотреблении спиртными напитками.
Чтобы подтвердить диагноз проводят ультразвуковое исследование, дуоденальное зондирование, сдают лабораторные анализы крови. В ходе терапии используют диету, спазмолитические, желчегонные лекарства, спазмолитики, физиотерапию. Холецистэкстомия – радикальный метод, удаление желчного пузыря, который задействуют при неэффективности консервативной и диетотерапии.
Дуоденит

Дуоденит – воспалительный процесс, поражающий слизистую оболочку двенадцатиперстной кишки. Если поражены верхние отделы, то клиническая картина схожа с язвенным поражением, нижние – симптомы схожи с панкреатитом и холециститом. Пациент жалуется на общую слабость, болевые ощущения в верхней части желудка, изжогу, отрыжку, тошноту, рвоту.
Острый воспалительный процесс уменьшается на фоне голода. Если нарушение трансформируется в хроническую форму, это чревато кишечным кровотечением, нарушением целостности стенок кишечника, острым панкреатитом. Дуоденит возникает при погрешностях питания, вредных привычках: употреблении алкоголя, курении, злоупотреблении кофе. Вторичный дуоденит развивается при инфицировании Хеликобактером Пилори, хроническом панкреатите, язвенной болезни двенадцатиперстной кишки.
Абсцесс печени
Абсцесс является ограниченной полостью, которая локализована в печени и заполнена гнойным содержимым. Деструктивный процесс может быть спровоцирован аппендицитом, желчнокаменной болезнью, сепсисом. Нарушение сложно диагностировать, правильное лечение откладывается на неопределенный срок, что повышает вероятность развития осложнений.
Гнойники в печени формируются при снижении местных и общих защитных сил организма. В группу риска попадают мужчины. При своевременной, качественной терапии прогноз благоприятный. На начальной стадии абсцесс сопровождается болью в правом подреберье, которая иррадирует вверх желудка, под лопатки и в области правого плеча. Симптом усиливается, когда пациент ложится на левый бок и подтягивает колени к грудной клетке.
Сопутствующие проявления:
- боль носит тупой, ноющий, постоянный характер
- печень увеличена в размерах, выступает за пределы реберных дуг
- проявляется диспепсия: вздутие живота, нарушение стула, тошнота, снижение аппетита
- наблюдается повышение температуры тела, образование гусиной кожи на нижних конечностях
Тяжелая интоксикация провоцирует дисфункцию сердечно-сосудистой системы, усиленное потоотделение.
Диафрагмальная грыжа

Диафрагмальная грыжа – патологическое состояние, при котором органы брюшины смещаются в грудную полость. Нарушение возникает из-за аномалий развития диафрагмальных мышц и пищевода, дисплазии соединительных тканей, травматических повреждений диафрагмы, повышения внутрибрюшного давления, хронических патологий желудочно-кишечного тракта. Грыжи также могут быть обусловлены возрастным снижением тонуса мышц, мышечной дистрофией после родовой деятельности, сепсисом, тяжелыми интоксикациями. Болезнь проявляется нарушением работы желудочно-кишечного тракта, дыхательной, сердечно-сосудистой систем, болью в верхней срединной части желудка.
Клиническую картину также дополняет:
- характерное «бульканье» в животе»
- отрыжка
- тошнота, рвота без облегчения
- изжога, которая усиливается после приема пищи или физической активности
- метеориз
- учащение сердцебиения после употребления пищи
При небольшом размере грыжи симптомы отсутствуют, нарушение выявляют случайно в процессе очередного планового осмотра. У маленьких детей живот становится ладьевидным из-за смещения внутренних органов.
Ишемическая болезнь сердца
ИБС является функциональным нарушением миокарда, при котором наблюдается нарушается приток крови и кислорода к сердечной мышце. Отличается волнообразным течением: периоды хорошего самочувствия чередуются с обострениями. Четверть пациентов не ощущают никаких тревожных симптомов, что затрудняет своевременную диагностику и лечение нарушения.
Болезнь прогрессирует десятилетиями, сопровождается такими общими симптомами:
- загрудинная боль, обусловленная физической нагрузкой или стрессовой ситуацией
- болевые ощущения в области конечностей, абдоминальной области, спины, лица
- отдышка, ощущение нехватки воздуха
- перебои работы сердца, усиление сердцебиения
- нарушения сознания
- повышенное потоотделение
- тошнота
Боль в желудке сверху посередине – неспецифический симптом ИБС, когда боль иррадирует из другого органа. Не следует оставлять такой признак без внимания, в особенности, если наблюдаются другие нарушения со стороны сердечно-сосудистой системы.
Возможные осложнения

Отсутствие своевременной помощи чревато прогрессированием патологического процесса и развитием осложнений:
- колит чреват желудочными кровотечениями, язвенным поражениями, трансформацией болезни в хроническую форму, перитонитом, непроходимостью кишечника
- язвенная болезнь желудка и двенадцатиперстной кишки: отсутствие качественной терапии чревато кровотечением, пробдением язвы, злокачественным перерождением
- ИБС – стойкое снижение коронарного кровообращения, сердечная недостаточность
- аппендицит чреват разлитым перитонитом
- диафрагмальные грыжи могут провоцировать затруднение дыхания, нарушение работы сердечно-сосудистой системы, острое кровотечение с примесями крови, рефлюкс-эзофагит, ущемление грыжи, перитонит, аспирационную пневмонию
- абсцесс печени: гной может распространяться в область брюшной или плевральной полости, перикард, кишечник, желудок
- рак желудка: прорастание в окружающие ткани, метастазы в отдаленные органы, некроз тканей, обширное кровотечение
- панкреатит: некроз тканей поджелудочной железы, абсцессы, формирование псевдокист
Для профилактики осложнений рекомендовано своевременно обращаться за медицинской помощью и в точности соблюдать все рекомендации врача. Если рекомендованная терапия не оказывает ожидаемого результата и самочувствие пациента ухудшается, об этом следует сообщить врачу.
К какому врачу обратиться
При первых симптомах боли в желудке рекомендовано обратиться за консультацией к гастроэнтерологу, хирургу. В зависимости от первопричины боли может потребоваться сопутствующая консультация кардиолога, эндокринолога, невропатолога, гепатолога, паразитолога, инфекциониста.
Диагностика

Врач проводит устный опрос и очный осмотр пациента, пальпирует пораженный участок. Опрашивает о рационе питания, образе жизни, вредных привычках, анамнезе, в том числе, семейном. Назначают дополнительные исследования:
- общий анализ крови
- общий анализ мочи
- копрограмма
- показатели желудочного сока
- колоноскопия
- биохимический анализ крови: билирубин, АЛТ/АСТ, щелочная фосфатаза, уровень мочевины, креатинина и т.д.
- исследование на вирусные инфекции: гепатит, ВПЧ, герпес и т.д.
- эзофагогастродуоденоскопия
- рентген абдоминальной области
- ирригоскопия
- ультразвуковое исследование: брюшная полость, мочевыводящая система
- КТ, МРТ
- электрокардиограмма, УЗИ сердца
При подозрении на онкологический процесс проводят пункцию и биопсию. В зависимости от полученных результатов подбирают соответствующую схему лечения.
Лечение
Схему лечения подбирают индивидуально для каждого пациента, учитывая возраст, пол, первопричину боли в желудке, сопутствующие симптомы, анамнез, индивидуальные особенности организма.
Общие рекомендации, в зависимости от первопричины болевых ощущений:
- психогенная боль: принять успокоительный препарат на растительной основе, магний, Адаптол, исключить употребление кофе, черного и зеленого чая, алкоголя, а также других психостимуляторов
- воспалительный процесс желчевыводящей системы: желчегонные препараты, минеральная вода, лецитин (Эссенциале), тюбаж (если пациент уверен, что нет камней), покой, диета
- язвенная болезнь желудка: лечебный протокол подбирает врач, учитывая причину язвенного поражения (может потребоваться курс терапии против инфекции Хеликобактер Пилори), строгая диета, отказ от спиртного, покой, н?


