Болит правый бок ступни

Боль доставляет человеку массу неприятных ощущений, не позволяет полноценно двигаться и наслаждаться жизнью. Причины боли в правом боку разнообразны и свидетельствуют о патологических изменениях в каком-либо из органов, которых в этой части человеческого тела достаточно много.
Болевые проявления могут быть острыми и хроническими, резкими и колющими, тянущими и ноющими, пульсирующими и схваткообразными. Они могут начинаться постепенно или внезапно, сопровождаться повышением температуры, рвотой и головокружениями, повышенным потоотделением и слабостью.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга.
Образование: Оренбургская государственная медицинская академия, Оренбург.
Требуется немедленное обращение к врачам, которые после проведения ряда анализов и исследований определят причину возникновения боли и назначат соответствующее лечение.
Основные причины боли
Гинекологические проблемы
Стрессовые ситуации, неправильное питание и проживание в экологически неблагоприятном районе являются самыми частыми причинами развития данных заболеваний у женщин. Дополнительными факторами служат слабый иммунитет, игнорирование гигиенических правил, инфекционные болезни, неразборчивость в половых связях, патологии развития и гормональные сбои, аборты и выкидыши.
Аднексит и воспаление маточной трубы с поражением правой стороны
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
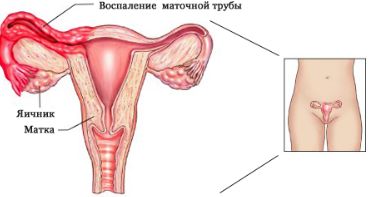 Может вызываться хламидиями, вирусами, кишечными палочками, стафилококками и гонококками на фоне общего снижения иммунитета, незащищенного полового акта, сложных родов. Заболевание сопровождается сильной болью в нижней части живота, повышением температуры тела и газообразованием, слабостью, головными болями и головокружениями.
Может вызываться хламидиями, вирусами, кишечными палочками, стафилококками и гонококками на фоне общего снижения иммунитета, незащищенного полового акта, сложных родов. Заболевание сопровождается сильной болью в нижней части живота, повышением температуры тела и газообразованием, слабостью, головными болями и головокружениями.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга.
Образование: Оренбургская государственная медицинская академия, Оренбург.
Требуется незамедлительное обращение к врачу-гинекологу, который после проведения исследования назначит адекватное лечение.
Несоблюдение курса приема антибиотиков и противовоспалительных препаратов может привести к хронической форме заболевания, внематочной беременности и бесплодию, гнойным осложнениям и хирургическому вмешательству по полному удалению маточных труб.
Заболевания яичников
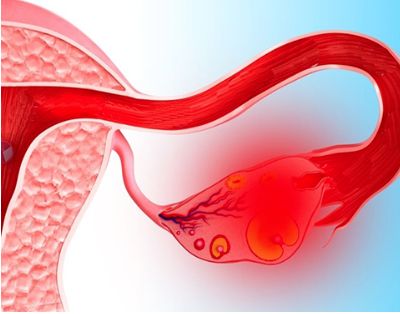 Нарушения в работе яичников приводят к дисбалансу всей эндокринной системы, сбивая гормональный фон, приводя к риску кровотечений, образованию опухолей и бесплодию. Воспалительный процесс сопровождается болезненными ощущениями и повышенной температурой тела, ухудшением самочувствия и обильными выделениями, зудом и жжением, дискомфортом при мочеиспускании. Лечение осуществляется медикаментозными препаратами по назначению врача после определения клинической картины заболевания.
Нарушения в работе яичников приводят к дисбалансу всей эндокринной системы, сбивая гормональный фон, приводя к риску кровотечений, образованию опухолей и бесплодию. Воспалительный процесс сопровождается болезненными ощущениями и повышенной температурой тела, ухудшением самочувствия и обильными выделениями, зудом и жжением, дискомфортом при мочеиспускании. Лечение осуществляется медикаментозными препаратами по назначению врача после определения клинической картины заболевания.
Новообразования в яичнике на первых этапах развиваются бессимптомно, и определить их возможно только во время осмотра на гинекологическом кресле. Лютеиновая киста способна к регрессии без лечебных процедур, а эндометриоидная может распространяться на все окружающие органы. Заболевания сопровождаются болями в животе, потерей веса и тошнотой, неприятными ощущениями во время полового акта.
Лечение может проводиться медикаментозными средствами, в сложных случаях требуется хирургическое вмешательство.
Нагноение придатков матки
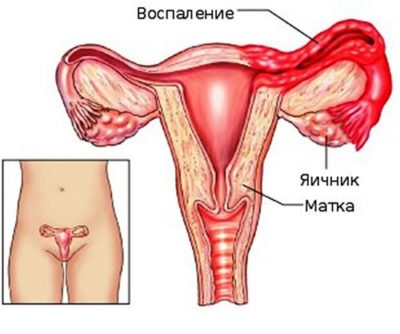 Инфекционные поражения фаллопиевых труб и связок вызываются бактериями и болезнетворными микроорганизмами. Аналогично аднекситу, заболевание сопровождается сильными болями в тазовой области при половом акте, слабостью всего организма, повышением температуры, выделениями из влагалища, нарушением мочеиспускания.
Инфекционные поражения фаллопиевых труб и связок вызываются бактериями и болезнетворными микроорганизмами. Аналогично аднекситу, заболевание сопровождается сильными болями в тазовой области при половом акте, слабостью всего организма, повышением температуры, выделениями из влагалища, нарушением мочеиспускания.
Диагностика осуществляется врачом-гинекологом с проведением дополнительных обследований и УЗИ. При острых формах заболевания требуется стационарное лечение, иногда — хирургическое вмешательство.
Амбулаторное лечение -комплексное, включает прием антибиотиков и физиопроцедуры.
Перекручивание маточных труб
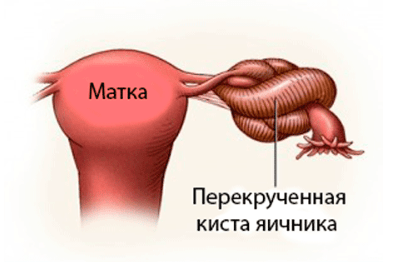 Может вызываться их большой длиной, наличием кист и опухолей, нарушениями их перистальтики и врожденными патологиями, резкими движениями и травмами. Заболевание сопровождается острыми болями в нижней части живота, нарушениями менструального цикла, частым мочеиспусканием, тошнотой и рвотой, повышением температуры и тахикардией.
Может вызываться их большой длиной, наличием кист и опухолей, нарушениями их перистальтики и врожденными патологиями, резкими движениями и травмами. Заболевание сопровождается острыми болями в нижней части живота, нарушениями менструального цикла, частым мочеиспусканием, тошнотой и рвотой, повышением температуры и тахикардией.
Требует немедленного хирургического вмешательства, иначе приводит к перитониту и некрозу тканей, что требует полного удаления матки и ее придатков.
Апоплексия яичника
Нарушение целостности тканей приводит к разливу крови в область брюшины и острому болевому синдрому. Провоцирующими факторами являются травмы, активные занятия спортом и езда верхом, изменения стенок сосудов и эндокринные отклонения.
Острой боли в нижней части живота сопутствуют общая слабость, сбои пульса, озноб, рвота и кровянистые выделения.
Требуются экстренные меры по доставке пациентки в больницу, иначе возникнет серьезная угроза ее жизни.
Повышенное давление половых органов
Характеризуется большой нагрузкой на сердечно-сосудистую систему и на организм человека в целом. Неэластичные сосуды препятствуют полноценной интимной жизни, искажают гормональный фон, могут приводить к варикозу половых органов, импотенции, инсультам и инфарктам. Причинами заболевания являются избыточная масса тела, малоподвижный образ жизни, воспаления, наследственные факторы, тяжелые физические нагрузки, частые запоры.
Состояние сопровождается распиранием и чувством жжения или онемения, болезненными ощущениями в промежности, особенно при половом акте и физических нагрузках. Необходима правильная диагностика и эффективное лечение под контролем врача, ЛФК, прием витаминов и использование венотоников.
В особо сложных случаях может потребоваться оперативное вмешательство в условиях стационара.
Послеоперационная патология брюшины
Проявляется нарушениями функционирования ЖКТ, кровотечениями, перитонитами и панкреатитами, несостоятельностью швов и перфорацией полых органов, болями в животе, рвотой, головокружениями, потерей сознания. Степень тяжести состояния зависит от вида проведенной операции и общеклинического состояния здоровья пациента.
Назначение адекватного лечения осуществляется врачом после полноценного обследования и выявления полной картины заболевания. Необходимо придерживаться рекомендаций по диете, ограничить активную деятельность.
В тяжелых случаях рекомендовано проведение хирургического вмешательства.
Спаечный процесс
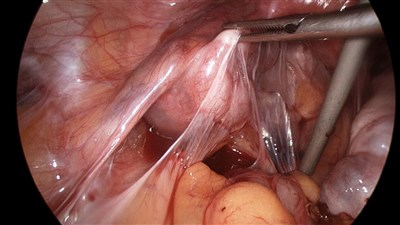 Возникает после проведения операций, вследствие воспалительных заболеваний, осложнений при беременности и родах, эндометриозе и заболеваниях иммунной системы. Сопровождается схваткообразными болями и вздутием живота, тошнотой и рвотой, сухостью во рту и отсутствием дефекации.
Возникает после проведения операций, вследствие воспалительных заболеваний, осложнений при беременности и родах, эндометриозе и заболеваниях иммунной системы. Сопровождается схваткообразными болями и вздутием живота, тошнотой и рвотой, сухостью во рту и отсутствием дефекации.
Необходима своевременная хирургическая помощь, иначе может наступить некроз тканей, приводящий к частичному удалению поврежденных органов, обезвоживанию организма, сердечной недостаточности и летальному исходу.
Паховая грыжа
Проявляется выпиранием внутренних органов из пахового канала, расположенного с двух сторон паховой области и представляющего собой просвет между широкими мышцами живота. Провоцирующими факторами заболевания являются: наследственная предрасположенность, возрастные изменения, половая принадлежность, тяжелый физический труд, частые запоры, хронический кашель и сложные роды.
Характеризуется припухлостью, дискомфортом и болями в паховой области, расстройствами мочеиспускания и пищеварения.
Лечение — только оперативное, после проведения всех клинических исследований и постановки диагноза.
Аппендицит
 Воспаление рудиментарного придатка слепой кишки может начаться в любом возрасте. Причинами его развития является застой кишечного содержимого из-за перегибов и каловых масс, инородных тел и разрастания лимфоидных тканей. Много значит культура питания и склонность к запорам.
Воспаление рудиментарного придатка слепой кишки может начаться в любом возрасте. Причинами его развития является застой кишечного содержимого из-за перегибов и каловых масс, инородных тел и разрастания лимфоидных тканей. Много значит культура питания и склонность к запорам.
Боль обычно начинается резко в правой подвздошной области, усиливается при движении, кашле или смехе. Сопровождается тошнотой и рвотой, задержкой стула или поносом, небольшим увеличением температуры. Необходимо срочно вызывать скорую помощь для доставки больного в хирургическое отделение и проведения операции по удалению червеообразного отростка.
Несвоевременное обращение в медицинское учреждение может привести к перитониту, абсцессам и летальному исходу.
Заболевания желудка и двенадцатиперстной кишки
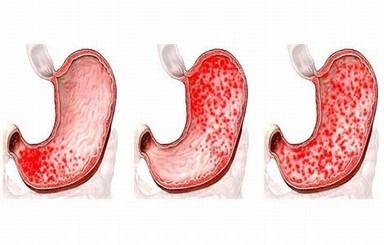 Нерегулярное и неправильное питание, стрессовые ситуации на работе и дома, гормональные сбои в организме, несдержанность в употреблении алкогольных напитков и курение приводят к сбоям в работе ЖКТ. Они проявляются ноющими болями даже при легком чувстве голода, тошнотой и рвотой, головокружениями и диареей.
Нерегулярное и неправильное питание, стрессовые ситуации на работе и дома, гормональные сбои в организме, несдержанность в употреблении алкогольных напитков и курение приводят к сбоям в работе ЖКТ. Они проявляются ноющими болями даже при легком чувстве голода, тошнотой и рвотой, головокружениями и диареей.
Постановка точного диагноза начинается с лабораторных исследований крови, мочи и кала, проведения УЗИ и гастроскопии, рентгена двенадцатиперстной кишки и желудка. Необходимо придерживаться специальной строгой диеты и принимать все прописанные медикаментозные препараты.
Правильное и своевременно начатое лечение не позволит заболеванию перейти в хроническую форму и поможет избежать хирургических операций.
Заболевания поджелудочной железы
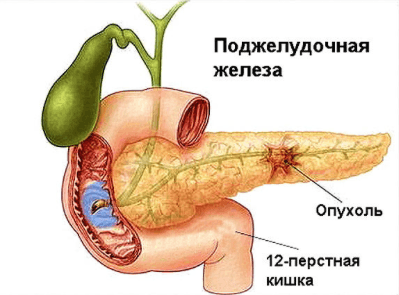 Выполняет важнейшие эндокринные функции в организме человека, и нарушения в её работе могут привести в необратимым последствиям — возникновению опухолей, острому или хроническому панкреатиту, появлению кист и камней, сахарному диабету 1-го типа.
Выполняет важнейшие эндокринные функции в организме человека, и нарушения в её работе могут привести в необратимым последствиям — возникновению опухолей, острому или хроническому панкреатиту, появлению кист и камней, сахарному диабету 1-го типа.
Заболевания сопровождаются продолжительной тянущей или режущей болью в правой части живота, неустойчивостью стула, тошнотой и рвотой, обезвоживанием организма, бледностью или желтушностью кожных покровов, дыхательными нарушениями, падением давления и тахикардией.
Проводятся клинические исследования биохимии крови и мочи, гастроскопия. Необходимо обеспечить больному полный покой, назначается голодная диета, анальгетики и спазмолитики.
При появлении осложнений проводится хирургическая операция.
Заболевания правой почки
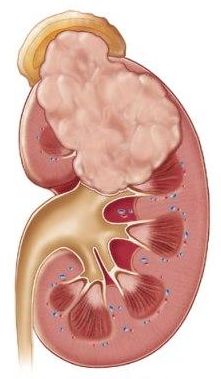 Обусловливаются генетической предрасположенностью, влиянием инфекций во время внутриутробного развития, воспалительными заболеваниями вследствие переохлаждений, образованием камней и кист. При несвоевременном лечении переходят в хроническую форму, что затрудняет полное излечение.
Обусловливаются генетической предрасположенностью, влиянием инфекций во время внутриутробного развития, воспалительными заболеваниями вследствие переохлаждений, образованием камней и кист. При несвоевременном лечении переходят в хроническую форму, что затрудняет полное излечение.
Болезни почек проявляются колющими болями, которые усиливаются во время движения, учащенным мочеиспусканием, отечностью лица, небольшим увеличением температуры, ускоренным сердцебиением и ознобом. Проводятся необходимые анализы, УЗИ и МРТ.
Назначается медикаментозное лечение и строгая диета, при сильном воспалении показано хирургическое вмешательство.
Болезни печени
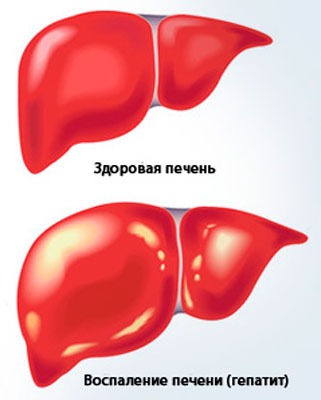 Печень отвечает за очистку крови от ядов и токсинов, вырабатывает желчь для расщепления жиров, синтезирует холестерин. Гепатиты и циррозы, новообразования и поражения, патологии и расстройства, сосудистые болезни и травматические повреждения приводят к необратимым последствиям и смертельному исходу.
Печень отвечает за очистку крови от ядов и токсинов, вырабатывает желчь для расщепления жиров, синтезирует холестерин. Гепатиты и циррозы, новообразования и поражения, патологии и расстройства, сосудистые болезни и травматические повреждения приводят к необратимым последствиям и смертельному исходу.
Болезни печени сопровождаются ноющими болями в правом подреберье, чувством распирания и тяжести, нарушением аппетита и вкусом горечи, тошнотой и рвотой, диареей или запорами, изменением цвета кожи и слизистых, общей слабостью и зудом, появлением сыпи.
Необходимо придерживаться диеты, пройти полноценное обследование и строго придерживаться рекомендаций врача-гастроэнтеролога, исключить употребление спиртных напитков.
Заболевания желчевыводящих путей
Сопровождаются нарушениями выработки гормонов, образованием камней, способствуют развитию панкреатита и холецистита, язвенных заболеваний и дуоденита. Симптоматические проявления — острые колики с правой стороны живота, тошнота, рвота, повышенное потоотделение, диарея, головокружение и потеря сознания.
Клиническую картину определяет врач-гастроэнтеролог на основании проведенных исследований и УЗИ. Требуется строго соблюдать диету и все предписания специалиста.
К хирургическим методам лечения прибегают для удаления камней из желчевыводящих путей.
Правосторонняя нижнедолевая пневмония
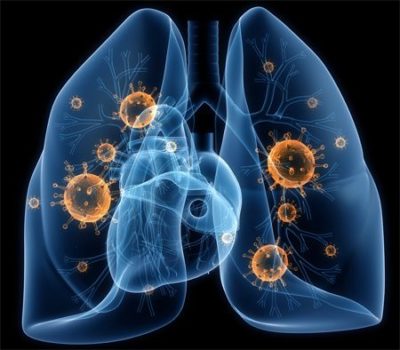 Косое расположение правого нижнедолевого бронха способствует скоплению в нем вирусов и бактерий намного чаще, чем в левостороннем. Снижение иммунитета негативно сказывается на организме и приводит к увеличению числа патогенных бактерий.
Косое расположение правого нижнедолевого бронха способствует скоплению в нем вирусов и бактерий намного чаще, чем в левостороннем. Снижение иммунитета негативно сказывается на организме и приводит к увеличению числа патогенных бактерий.
Пневмония сопровождается повышением температуры тела, кашлем и вязкой мокротой, болями с правой стороны при вдохе, потливостью и сильным ознобом. Несвоевременное лечение может привести к обширному поражению тканей легкого и абсцессу.
Назначение антибиотиков осуществляется врачом после проведения клинических анализов и рентгенографического обследования.
Абдоминальная форма инфаркта миокарда
Сужение сосудов, наличие хронических заболеваний сердца, неправильный режим питания, повышенная масса тела, злоупотребление алкоголем и курение могут привести к абдоминальному инфаркту. Он проявляется расстройствами кишечника, острой жгучей болью в правом подреберье, тошнотой и рвотой, вздутием живота, тахикардией и повышением давления.
Постановка предварительного диагноза начинается со сбора анализов, проведения ЭКГ и МСКТ, эхокардиографии и коронографии. Лечение проводится в условиях стационара с постоянным контролем за самочувствием пациента.
В тяжелых случаях требуется хирургическая операция -проведение шунтирования или ангиопластики.
Первая помощь, как снять боль?
Если вы знаете о своих проблемах с ЖКТ или хронических гинекологических заболеваниях, можно воспользоваться обезболивающими препаратами, которыми вы пользовались ранее. Необходимо принять удобное положение тела, пить больше жидкости и ограничить питание.
Если болезненные ощущения не проходят в течение длительного времени, требуется вызвать скорую помощь или поехать в поликлинику к врачу для консультации.
Посмотрите видео с упражнениями, которые могут быть полезны
Когда необходимо срочно обращаться к врачу?
Нетипичные болезненные проявления с сильной рвотой, поносом, повышением температуры тела требуют радикальных мер и немедленного обращения в лечебные учреждения.
Чем быстрее это будет сделано, тем легче будет добиться скорейшего выздоровления.
Источник
Боль с внешней стороны стопы – явный сигнал о том, что в ногах имеется проблема и ее необходимо лечить. Если болит стопа с внешней стороны, то это может быть связано как с травматическими повреждениями, так и с воспалительными или дегенеративно-дистрофическими изменениями. Этим проблемам рекомендовано уделить особе внимание, ведь патологии стопы нередко осложняются и другими болезнями, а при отсутствии терапии приводят к потере функциональности конечности.
При болях в ступнях могут понадобиться консультации у нескольких специалистов – ортопеда, травматолога, ангиохирурга. Каждый из этих врачей может установить причины боли, связанные с его специализацией и порекомендовать лечение. Первую консультацию лучше провести у ортопеда, который оценит состояние костей и суставов конечности, а если надо, даст направление к другим докторам.
Доктору важно уточнить, как именно появилась боль в ступне с внешней стороны сбоку, было ли это причиной травмы или дискомфорт появился самостоятельно и как давно это случилось. Имеет значение и характер болевых ощущений – резкая, дергающая или ноющая, сохраняется ли дискомфорт в покое или появляется при активной физической нагрузке.
Дискомфорт в стопе с наружной стороны может проявляться как отдельный признак и не быть сопряженным с другими отклонениями. Например, часто болит стопа с внутренней стороны. Почему так бывает, читайте в этой статье. Такая боль не сопровождается отечностью, ступня не гиперемирована. В данном случае боль скорее всего говорит о первичном развитии остеопороза, который в данной стадии протекает без симптомов. Уже позже остеопороз будет давать типичные признаки, а пока такая боль непонятна пациентам, почему они и спешат к врачу-травматологу.
При сильной боли в ногах на внешней стороне стопы, которая возникает при попытке подвигать ногой или совершить активные движения, можно подозревать повреждение суставно-связочного аппарата. Такие травмы довольно частые, их могут получить даже дети на футболе, отбивая мяч неудобно поставленной ногой.
Также боли с внешней стороны стопы провоцируются артритом или артрозом, волдырями, защемлением нервных окончаний, подвывихом, патологиями сосудов. Банальная причина возникновения дискомфорта в ступне – слишком высокие каблуки или узкая давящая обувь. Такие боли не требуют лечения, они требуют более внимательного отношения пациента к своему здоровью. Ведь достаточно сменить обувь на удобную по размеру, как все боли пройдут.
Если этого не сделать, ноги будут страдать от постоянного перенапряжения связок, после чего появится их воспаление. Поэтому лучше носить качественную обувь на каблуке средней высоты. Рассмотрим повреждения, вызывающие боли в стопе.
Растяжение связок
Связки стопы выполняют чрезвычайно важную функцию. Они удерживают вместе и защищают функционирование более тридцати мелких костей ступни, которые могут повреждаться в любой момент. Для их защиты и служат связки.
Если у человека возникает боль с внешней стороны стопы, то чаще всего ее провоцирует повреждение таранно-малоберцовой связки. При повреждении этого элемента чрезвычайно важно вовремя начать терапию, ведь в противном случае при подъеме конечности растяжение может привести к провисанию стопы и хромоте, в ноге будут ощущаться постоянные боли.
Таранно-малоберцовая связка расположена по всей длине стопы и прикреплена к кости рядом с пяточной малоберцовой связкой. Зачастую при вывихах или подвывихах страдают обе эти связки. Связки прочно фиксируют мышцы и суставные элементы в левом и правом боку стопы, приводя при необходимости в движение часть конечности.
В свободной позе связки не напряжены, но когда нога движется назад, то напряжение ощущается именно в таранно-малоберцовой связке. При резком движении стопы связки травмируются, что сразу проявляется сильной резкой болью.
СПРАВКА! В девяноста процентах всех повреждений связок голеностопа нарушается целостность именно таранно-малоберцовой связки.
Диагностировать повреждение связок можно уже при прощупывании ноги в стопе с наружной стороны. Дополнительно врачи назначают рентген стопы в передне-заднем положении, что позволяет безошибочно поставить диагноз, но может понадобиться и артрография с применением контрастного вещества. В сложных случаях понадобится магнитно-резонансная томография, но обычно ее не назначают, поскольку определить растяжение просто.
После того как будет поставлен диагноз, врач приступит к лечению растяжения таранно-малоберцовой связки. В основном достичь успехов в лечении можно консервативными методами. В качестве терапии применяют криолечение, бинтование эластичным бинтом, щадящий режим.
Если травма незначительная, то лечение может быть амбулаторным. В первое время нужно каждый час прикладывать холод, а с третьих суток – прогревать ногу. Если травма тяжелая, то пациенту рекомендован стационар, на ногу накладывается лонгета из гипса, проводятся сеансы физиотерапии. При интенсивных болят в стопу делают уколы новокаина. Восстановление займет в среднем около трех недель при легкой травме и два месяца – при тяжелом повреждении таранно-малоберцовой связки.
Если произошел полный отрыв связки или разрыв, то понадобится хирургическое вмешательство. Хирургическое вмешательство имеет ряд недостатков, поэтому к нему стараются прибегать в крайнем случае. Негативные последствия операции:
- длительный срок восстановления;
- послеоперационные рубцы на коже;
- высокая стоимость процедуры по сравнению с другими методиками лечения.
В ходе операции связки сшиваются, из сустава убирается кровь, оцениваются другие повреждения. Операция выполняется с минимальной травматизацией, важно не нарушить нерв.

Усталостный перелом
У спортсменов и людей с активными физическими нагрузками на стопу обычным явлением становится усталостный перелом. Вызвана патологиями микротравмами, случающимися в стопе при ежедневных нагрузках. По этой причине травма получила второе название – стрессовый перелом.

Стрессовый перелом возникает в том месте, где нога получала микротравмы чаще всего
Люди, активно занимающиеся спортом, во время физических упражнений получают множество микроскопических повреждений. В большинстве случаев такие травмы не провоцируют боли и осложнений, человек их даже не замечает и не знает, что делать при микротравмах. При множественных травмах повреждения накапливаются и возникает перелом. Основные факторы, провоцирующие травму при усталостном переломе, следующие:
- неудобная обувь или на каблуках;
- повышенные физические нагрузки на стопу;
- скользкое покрытие в тренировочном зале, которое провоцирует подворот стопы;
- смена грунта после бега по одной поверхности;
- слабость мышечного тонуса;
- избыточный вес;
- гормональные изменения;
- патологии костей и костной ткани.
Итогом стрессового перелома является трещина в костях стопы. Обычно страдают от такой травмы теннисисты, танцоры, гимнасты – люди, у которых значительная нагрузка приходится именно на ступни.
Основными признаками патологии является внезапная острая боль. Возникает она при физической нагрузке, а в состоянии покоя становится меньше. В том месте, где случилась трещина, появляется отечность и нога становится горячей на ощупь. В половине случаев перелом приходится на кости стопы.
СПРАВКА! Диагностика патологии возможна двумя методами: при пальпации человек ощущает болезненность в месте перелома, дополнительную информацию доктор получит по результатам рентгеновского снимка.
Стрессовые переломы, как правило, заживают самостоятельно. Для этого ноге нужно дать отдохнуть примерно 6–8 недель. Активные нагрузки в этот период запрещены, нога помещается в ортез, при помощи которого пациенты могут двигаться – ходить по квартире, выходить на прогулки на улицу. Для облегчения нагрузки на кость врачи посоветуют вставки в обувь. Если в процессе восстановления присутствуют боли, их можно снять анальгетиками.
Возможными осложнениями стрессового перелома являются:
- артроз;
- хронические боли в суставе;
- деформация костей.
Чтобы избежать появления стрессовых переломов, необходимо соблюдать следующие условия:
- физические нагрузки давать дозированно, начиная с малой активности;
- заниматься разнообразной физической активностью, чередовать силовые и кардиотренировки;
- кушать достаточно продуктов, содержащих витамин Д и кальций;
- при получении травмы оставить тренировки на несколько недель для полного заживления повреждения;
- начинать тренировки можно только после получения допуска от врача;
- правильно выбирать спортивный инвентарь по весу.
При занятии спортом не стоит забывать о собственной безопасности, ведь достижение результата за счет собственного здоровья не принесет спортсмену успеха.
Синдром кубовидной кости
Синдром кубовидной кости относится к повреждениям суставов, расположенных рядом с кубовидной костью. У большинства людей болит стопа посередине с внешней стороны, но болезненность может быть локализована и в области мизинца. Заболевание является следствием подвывиха предплюсны, что обычно происходит при повышенной нагрузке на сустав. Симптомы кубовидного синдрома заключаются в следующем:
- у пациентов возникает боль с внешней стороны ног;
- дискомфорт появляется внезапно, резко;
- пациенты не могут прыгать, поскольку сразу же возникает резкая боль;
- появляется отек стопы;
- неприятные ощущения возникают, если человек стоит на пятке;
- амплитуда движений уменьшена;
- часть стопы в области повреждения отличается повышенной чувствительностью;
- может появиться боль в пояснице.

Обеспечить неподвижность ноге поможет тугое бинтование
Подвергаются синдрому кубовидной кости преимущественно танцоры и люди, профессионально занимающиеся спортом. Обычно фактором возникновения патологии является повышенная нагрузка, а также провоцируют заболевание травмы лодыжки, имевшиеся ранее. Возникнуть синдром кубовидной кости может и при ходьбе по лестнице, беге по пересеченной местности, неправильно подобранной обуви.
При сложных травма синдром кубовидной кости появляется вместе с другими повреждениями подошвы. Для постановки правильного диагноза врач делает рентгенографию или МРТ, чтобы оценить объемы повреждений.
Для лечения синдрома кубовидной кости врачи рекомендуют обеспечить покой ноге. При возникновении болей необходимо принимать обезболивающие препараты, а при отечности – прикладывать время от времени лед к ноге. Для поврежденной левой или правой ноги нужно использовать подушку для возвышения.
СОВЕТ! Обувь на период реабилитации должна быть со специальными ортопедическими стельками, чтобы снять напряжение, в ряде случаев лучше носить ортез.
Оперативное вмешательство проводится редко. Делают это в том случае, если консервативные методы лечения не принесли результатов. Продолжительность периода восстановления зависит от давности травмы, наличия сопутствующих повреждений. После восстановления показана лечебная физкультура для укрепления связок.
Лигаментит
Воспаление сухожилий носит название лигаментит. Патология возникает при чрезмерном растяжении фасции. С ее помощью связываются пятка и фаланги пальцев ног. Заболевание в первую очередь характеризуется появлением сильной боли в стопе, которая возникает резко, внезапно. Дополнительно пациенты страдают от сильной ноющей боли, сохраняющейся в состоянии покоя, отеков мягких тканей, чувства онемения стопы.
Лигаментит может стать осложнением следующих заболеваний:
- аутоиммунных патологий;
- наследственных болезней;
- проблем с кровообращением в нижних конечностях.
Лечение заболевания в большинстве случаев консервативное. На начальном этапе патологии необходимо снять болезненность в ноге – для этого врач назначает сильнодействующие обезболивающие препараты, а голеностоп рекомендуется смазывать нестероидными противовоспалительными гелями.
В процессе восстановления ноге необходим полный покой, разрешены лишь массажи в своде стопы в районе активных рефлекторных зон. Обычно за 2–3 недели лигаментит проходит. На этапе реабилитации пациентам рекомендовано ношение ортопедической обуви.
Артрит стопы
Артрит стопы является воспалительным заболеванием. В патологический процесс вовлекаются кости пальцев, плюсны и предплюсны. Патология проходит три стадии: активного воспаления, стихания и рецидивов. Возникает артрит как первично, так и вторично на фоне ранее имеющегося заболевания.
Основные причины первичного артрита таковы:
- нарушение метаболизма;
- имеющиеся инфекционно-воспалительные болезни;
- травмы стопы;
- избыточная масса тела;
- аутоиммунные патологии;
- ношение обуви на высоких каблуках;
- недостаток кальция и витамина Д.
Люди, которые страдают гиподинамией и вредными привычками, подвержены артриту стопы гораздо более других.

От еле ощутимой боли в стопе артрит может быстро перейти во вторую и третью стадию
Симптомы заболевания характеризуются следующими признаками:
- нарастание боли – по мере прогрессирования воспалительного процесса боль становится все сильнее, и с каждым днем человеку все тяжелее нормально ходить;
- отечность мягких тканей – возникает возле одного или нескольких суставов, может охватывать и всю стопу. Кожа в месте отека приобретает багровый цвет и припухает;
- изменение походки – типичный признак артрита, поскольку пациенты стараются щадить больную стопу;
- повышение температуры кожи в месте воспаления – обычно, кроме гипертермии, кожа приобретает красноватый оттенок;
- деформационные изменения в суставах ног – так называемая косточка, которая деформируется при артрите стопы больше всего.
Диагностика заболевания несложная. Врачи обычно подозревают артрит стопы уже после первых жалоб пациента и его осмотра. Дополнительно доктор может назначить прохождение рентгена, МРТ, ультразвука, а также проводится пункция при наличии гнойно-инфекционного процесса. Для определения остроты воспаления делают анализ крови на реактивный белок.
Лечение артрита стопы стандартное, как и всех артритов. Для снятия воспалительного процесса показаны нестероидные противовоспалительные препараты. К ним относятся средства Мелоксикам, Напроксен, Индометацин и Диклофенак. Остроту течения артрита помогут снять цитостатические средства – Азатиоприн, Куренил.
Если артрит стопы сопровождается нагноением, то показаны антибактериальные препараты, например, Офлоксацин, Азитромицин, Эритромицин. Как только активное воспаление спадет, пациентам можно принимать хондропротекторы для восстановления суставной ткани. В качестве хондропротекторов показаны Структум, Хондроксид, Алфлутоп.
Почему болит стопа сбоку с внешней стороны? Боль в большинстве случаев связана с повышенными нагрузками на ступни. Чтобы устранить болезненность, не стоит давать излишнюю нагрузку на стопу, тогда не будет не только болей в стопе, но и факторов, провоцирующих их появление.
Источник

