Болит правый бок области таза
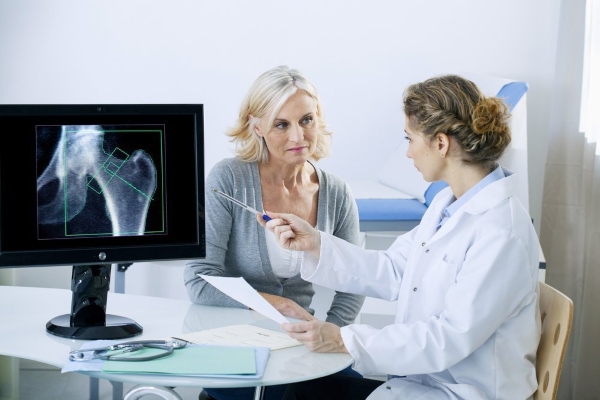
При болях в костях таза очень важно правильно определить характер болевого синдрома, так как он может указывать на наличие того или иного заболевания. К области таза относятся парные кости, копчик, крестец и даже внутренние органы малого таза. Поэтому причин возникновения болей может быть множество.
Боль в костях таза: характер боли
При травмировании связок, хрящей, костной ткани и органов малого таза боль изначально проявляется остро, впоследствии принимает ноющий характер. Также подобный болевой синдром возникает после физических нагрузок, переохлаждения и вообще при любых воспалительных процессах. В этом случае довольно трудно становится самостоятельно определить причину болевого синдрома, так как не существует возможности точно установить место локализации.
Кроме того, боль может быть острой или хронической. В первом случае она возникает неожиданно и отмечается на протяжении короткого времени. Во втором – носит постоянный характер. Причем причина двух видов боли может быть одинаковая.

Основные симптомы и причины
Боль в тазовых костях характеризуется следующими симптомами:
- дискомфорт, усиливающийся при любой физической нагрузке;
- боль передается на всю поясницу, пах и даже нижние конечности;
- больному трудно передвигаться;
- изменение походки (проявляется хромота);
- невозможность находиться в статической позе (сидя, стоя, лежа);
- болезненность стихает при изменении положения тела;
- тошнота и рвота;
- проблематичность мочеиспускания;
- повышение температуры тела.
Причины могут быть инфекционной этиологии, воспалительной, травмирующей и т. д. В каждом отдельном случае сопровождается дополнительными симптомами и признаками. В целом выделяют несколько основных групп, в зависимости от места локализации и происхождения.
У женщин боли могут возникать при гинекологических заболеваниях, поэтому врач может направить на обследование именно к гинекологу.
Что такое хроническая тазовая боль (видео)
Нативная реклама
О причинах болевого синдрома в области таза вы можете узнать из видео, где врач иммунолог-невролог дает более подробную информацию:
Болезни костной системы
При заболеваниях костной системы в основном поражается костная или хрящевая ткань, костный мозг и прочее. Самыми частыми причинами считаются следующие:
- Остеомиелит относится к гнойному воспалению костей таза. Боль носит острый характер, повышается температура всего тела, нарушаются функции в нижних или верхних конечностях. Больной чувствует общую слабость. Причина развития остеомиелита связана с проникновением в костный мозг, кровь и ткани токсинов и прочих болезнетворных микроорганизмов. В месте поражения отмечается покраснение кожного покрова, отёчность и даже образование свища с гнойными выделениями.
- Артрит чаще всего возникает в пожилом возрасте. Поражаются суставы ног, отмечаются дегенеративные и дистрофические изменения в костной системе. Боль острая и простреливающая.
- Деформирующий артроз проявляется болевым синдромом при развороте тела и перенапряжении мышечной системы.
- При бурсите воспаляется вертельная сумка, из-за чего больной испытывает сильные боли в области ягодиц. Становится невозможным лежать на пораженном боку.
- Для тендинита характерна боль при движении, особенно активном. Чаще всего наблюдается у спортсменов.
- Перетренированность при занятиях спортом.
- Опухолевые новообразования злокачественного или доброкачественного характера. В этом случае болевой синдром нарастает постепенно, так же, как и остальные симптомы. Особенность – на начальных стадиях боль присутствует только в ночное время суток. Отсюда появляется бессонница. Больной может утрачивать массу тела, испытывать озноб и лихорадку. При тяжелых формах костная система значительно ослабевает, что приводит к частому травмированию, вплоть до переломов.
- Травмы тазобедренной кости.
- Ожирение. В этом случае на таз ложится непосильная нагрузка.
Болезни кровеносной системы
- Миеломное заболевание относится к злокачественным новообразованиям непосредственно в мозге тазобедренной кости. Среди симптомов можно отметить боль острой формы, частые переломы, сдавливание спинного мозга, гиперкальциемию, парапротеинемию.
- Острый лейкоз проявляется ослаблением организма в целом, неопределенностью болевого синдрома, увеличением лимфатических узлов. Также отмечается субфебрилитет в непостоянной форме.
- Хронический миелолейкоз. Дополнительные признаки – общая слабость, повышенная потливость, увеличение в размерах печенки и селезенки.
- Лимфома Ходжкина проявляется в увеличении лимфоузлов в паховой области, лихорадке, чувстве постоянной усталости и снижении массы тела. На кожном покрове наблюдается зуд и высыпания.
- Реакция на определенные группы препаратов, особенно химиотерапевтических.
Заболевания метаболического характера
Для метаболических заболеваний характерно поражение костных тканей. Причины:
- Недостаток минералов в организме или проблема с их усвояемостью. В результате этого развиваются дистрофические процессы. Больной утрачивает аппетит, отмечается тошнота и частые поносы. Кости таза подвергаются деформации – появляется бугристость, уплотнение и даже искривление. Это способствует хромоте.
- Нехватка витамина Д приводит к размягчению костей таза. Довольно часто остеомаляцию путают с остеопорозом, поэтому необходимо тщательное обследование. Такое возникает по разным причинам: отказ человека от молочных продуктов, болезни почечной и печеночной системы, сахарный диабет, прием медикаментозных препаратов (противосудорожных) и отсутствие воздействия солнечных лучей (когда человек не загорает на протяжении нескольких лет).
- Дефицит витаминов В (тиамина и т. д.) приводит к патологическим нарушениям в нервных окончаниях, из-за чего отмечается судорожность в конечностях, жжение и покалывание в ступнях, сдавливание костей и сухожилий.
Заболевание Педжета
Заболевание Педжета, то есть остит деформирующего характера обуславливается нарушением в ремоделированных костных тканях. В этом случае разрастается новая ткань, и возникают остеокласты, в результате чего деформируется позвоночник и нижние конечности, развивается остеоартроз вторичной формы. Больной легко ломает кости, его сопровождает частое головокружение, развивается глухота и компрессионная нейропатия.
Болит тазовая кость/тазобедренный сустав справа или слева
Почему иногда болит тазобедренная кость только с правой стороны? Многие ошибочно полагают, что это зависит от этиологии возникновения той или иной болезни. В действительности, причины совершенно одинаковые. Но разница в том, что чаще всего боль отдает в ту кость таза, нога которой является опорной.
Однако можно выделить и другие причины, которые свойственны только для болевого синдрома справа. Например, приступ аппендицита, формирование геморроидальных узлов справа, хронический пиелонефрит, гепатиты. Если человек правша, то и основную работу он выполняет правой рукой. Из-за односторонней нагрузки и возникает боль с правой стороны таза. При этом нарушается кровообращение.
Если тазобедренный сустав болит только с левой стороны, это свидетельствует о перенапряжении именно с этой стороны тела. Например, когда толчковой ногой является левая. В этом случае нагрузка ложится исключительно на левую часть.
Боли в тазовых костях при беременности и после родов
Довольно часто боль в тазобедренном суставе возникает при беременности и после родов. Связано это с тем, что при формировании плода таз подвергается сильным нагрузкам. Ведь матка относится к органам малого таза. К тому же матку окружают связки круглого типа, которые усиленно растягиваются при увеличении плода. При этом же расходится и таз в лонном соединении, в результате чего изменяется походка.
Данное состояние имеет название – симфизит. Боль локализуется в крестцовом отделе, а копчик изменяет свое положение. Это происходит в середине 2-го триместра. Ближе к периоду рождения ребенка дискомфорт возникает из-за изменения центра тяжести. Плюс ко всему во время беременности женщина перестает вести активный образ жизни, что приводит к застойным явлениям.
А вот после родов болевой синдром в тазобедренной кости возникает по причине расхождения костей при родовой деятельности и последующего схождения. Также это происходит при недостатке кальция, в результате чего костная система ослабевает, кости становятся хрупкими, а связки размягчаются. Еще одной причиной может стать травмирование тазобедренного сустава во время родов, а также гинекологические патологии.
Диагностика и методы лечения
При болях в тазобедренном суставе рекомендовано незамедлительно обращаться в клинику, это позволит избежать осложнений и развития серьезнейших заболеваний. В первую очередь нужно отправиться к терапевту, который назначит соответствующие методы исследования. Дальше больной может быть направлен к травматологу, неврологу, физиотерапевту, гинекологу и т. д., в зависимости от причины возникновения болей.
На приеме у врача больной должен рассказать об основных симптомах. Доктор внимательно осмотрит пациента и назначит такое обследование:
- общий анализ крови и мочи позволит выявить уровень содержания лейкоцитов и прочих веществ, что будет свидетельствовать о наличии определенных патологических нарушений;
- рентгенография выявит травмирующие факторы, новообразования в кости, наличие повреждений и разрастаний;
- ультразвуковое исследование позволит определить степень накопления синовиальной жидкости и отклонения в органах малого таза;
- магнитно-резонансная или компьютерная томография выявляет повреждения в костных тканях и хрящиках;
- допплерография обследует кровеносные сосуды;
- артроскопия определяет поражения костей.
Метод лечения и терапия подбираются на основании причины происхождения болевого синдрома в области тазобедренной кости. При этом учитываются индивидуальные особенности каждого организма, возрастная категория, сопутствующие патологии и другие факторы.
Обезболивающие препараты
Любой препарат должен быть назначен лечащим доктором после тщательного и комплексного обследования. Чаще всего медикаментозная терапия включает в себя использование таких препаратов:
- Противовоспалительные нестероидные средства в виде таблеток, инъекций и мазей (гелей). Это может быть «Индометацин», «Диклофенак», «Мелоксикам», «Ибупрофен», «Нимесулид», «Найз».
- Хондропротекторные препараты – «Глюкозамин», «Хондроитин сульфат».
- Глюкокортикостероидные лекарства: «Дексаметазон», «Медрол», «Метилпреднизолон», «Преднизолон».
- Анальгетики: «Трамадол», «Анальгин» и прочее.
- Препараты комбинированного действия: «Спазмалгон», «Реналган».
- Мышечные релаксанты: «Баклофен», «Мидокалм».
- При поражениях кровеносной системы – «Пентоксифиллин», «Никотинат Ксантинола», «Актовегин», «Трентал».
- В некоторых случаях применяются антибиотики.
Физиотерапия
Обязательно нужно посещать физиотерапевтический кабинет. Врач может назначить лазерное воздействие, электрофорез, магнитное излучение, вибрацию, массажи, водные процедуры, лечебную физкультуру. Эти процедуры позволяют усилить действие медикаментозных препаратов и ускорить процесс лечения. Обязательно включается специальная диета и витаминная терапия, благодаря чему можно восполнить организм питательными веществами.
Лечебная гимнастика для тазобедренных суставов (видео)
Ознакомиться с комплексом лечебных упражнений при болях в тазобедренном суставе, вы можете посредством видео:
Оперативное вмешательство
Хирургические методы лечения применяются лишь в особо тяжелых и запущенных случаях. Наиболее распространенным методом является эндопротезирование тазобедренного сустава, при котором устанавливается протез. Сустав может быть заменен полностью или частично, в зависимости от типа поражения. Операция довольно дорогостоящая, но результат максимально положительный. Применяется при артрозах, артритах, некрозах асептического характера, дегенеративных и дистрофических изменениях, переломах и т. д.
Народная медицина
Рецепты народной медицины используются довольно часто. Они помогают восстановить работоспособность кости таза, нормализовать все обменные процессы, снять боль и воспаление. Самые распространенные и эффективные средства:
- Настойка для приема внутрь. Для её приготовления вам понадобятся лекарственные травы: зверобой, чесночная кашица и крапива в соотношении 1:3:2. Травы нужно брать в свежем виде. Соединить все компоненты и смешать их блендером. Желательно добавить 5-6 частей очищенных лесных орешков и обязательно жидкий мед в таком количестве, чтобы получилась сметанообразная консистенция. После замешивания можно употреблять внутрь трижды в день по 1 столовой ложке перед принятием пищи. Продолжительность курса лечения составляет 50-60 суток.
- Купите 5 средних лимонов, помойте их и нарежьте вместе с цедрой на небольшие кубики. Высыпьте в 3-х литровую ёмкость и залейте доверху кипящей водой. Когда смесь остынет, положите 3-4 ст. л. мёда. Принимать 1 раз в день по ложке на протяжении месяца.
- Лимон, чеснок, сельдерей. На 6 лимонов возьмите 120 грамм чеснока и 250 грамм сельдерея. Все компоненты измельчите и сложите в ёмкость. Залейте 4-мя литрами кипятка, дайте настояться сутки. Пить нужно по 60-80 мл в день, месяц.
- Заваривайте листья черной смородины и пейте вместо чая.
- Можно сделать луковый компресс. Он быстро снимает воспалительные процессы. Только лук предварительно запеките в духовке.
- Возьмите белую или голубую глину, разведите в воде и нанесите на больной участок перед сном. Обязательно укутайте теплым шарфом. Такая аппликация снимает боль и отёчность.
- Снимите с белокочанной капусты лист, смажьте его мёдом и наложите на тазобедренный сустав в место локализации боли. Далее укутайте полиэтиленом и утеплите шерстяным платком. Делайте компресс перед сном. Продолжительность курса лечения – месяц.
- Очень хорошо помогают березовые листья, распаренные в кипятке. Их нужно прикладывать на больной участок сразу же после пробуждения утром.
Использовать рецепты народной медицины необходимо после консультации доктора. Дело в том, что в каждом конкретном случае могут применяться разные средства.
Профилактика
Для предупреждения развития рецидива рекомендовано придерживаться простых правил:
- не перенапрягайте таз физической работой;
- занимайтесь спортом умеренно;
- правильно питайтесь, чтобы организм получал все необходимые вещества;
- в весенний период употребляйте витаминные премиксы, в остальное время – свежие фрукты и овощи;
- не переохлаждайтесь;
- своевременно обращайтесь за медицинской помощью при любом заболевании.

Если соблюдать все меры предосторожности и строго следовать правилам профилактики, у вас не возникнут боли в тазобедренном суставе и не будет рецидива. Это очень важно, так как таз выполняет множество функций, от его состояния зависит общее самочувствие и здоровье человека.
0 комментариев
Источник
Болевые ощущения являются своеобразным сигналом об изменениях в организме, которые свидетельствуют о нарушениях работы различных органов, тканей. Причины боли могут быть самые разные. Локализация боли в области живота, спины не всегда совпадает с расположением больного органа. Особенно обманчива тупая боль в правом боку, появляющаяся в самых неожиданных точках тела.
Диагностика причин тупой боли в правом боку
Выявление причины боли в правом боку — это сложная проблема, несмотря на очевидные ощущения. Она может сочетаться с болью:
- вагины, клитора, матки;
- паховой, надлобковой зоне;
- полового органа;
- поясницы, спины;
- кишечника, ягодиц;
- почек.
Диагностика осложняется тем что болевой импульс, под воздействием разных причин, может быть создан нервной системой, без наличия очага в этом органе. Поэтому даже при самых современных исследованиях, патология не обнаруживается. Пусть медики занимаются поиском неспецифических болей, мы будем рассматривать только очевидные.
Причины болей внизу живота связанные с возбуждением рецепторов внутренних органов правой половины тела, суставов, костей, сосудов правой ноги.
Органы, полностью или частично находящиеся в области малого таза:
- мочеиспускательный канал;
- пищеварение (печень, тонкий кишечник, поджелудочная железа, аппендикс, толстый кишечник, анальная зона);
- женские половые органы (яичники, матка, яйцевод, вульва, родовые пути, клитор);
- мужские половые органы (яички, семенные кантики, мошонка).
Вне брюшной области, боли в правом боку могут вызвать болезни тазобедренного сустава, с патогенезом в хрящевой и костной ткани, мышц, сосудов, связок, нервных волокон, костей поясницы, копчика, крестца и бедренной кости.
Заболевания и боли, возникающие в правом боку
Такие боли всегда неточны и возникают от физиологических отклонений и многочисленных заболеваний. Как правило, проявляются с другими симптомами, которые указывают на истинную причину.
Заболевания кишечника. Самая очевидная причина боли в области пупка и паха — аппендицит. Основные заболевания, которые вызывают боли в правом боку и низу живота:
Дивертикул кишечника. Симптомы схожи с аппендицитом. Поэтому перед операцией делают ревизию кишечника для выявления этой патологи. В кармане дивертикула накапливается содержимое кишечника, которое воздействует на нервные окончания.
В тяжёлых случаях сопровождается интоксикацией. Помимо болевых ощущений, сопровождается повышенной температурой, слабостью, рвотой, поносом, запором.
Закупорка кишечника. При завороте кишок, болезнь стремительно развивается. Это происходит из-за остановки кровотока, иннервация стенок нарушена. Когда кишечник закупоривается инородным телом, перистальтика останавливается, появляется сильная боль в паху, отдающая вправо. Сочетается со рвотой, сразу после еды, увеличенным просветом кишок, перистальтические шумы отсутствуют.
Дуоденит. Воспаление тонкого отдела двенадцатипёрстной кишки. Сопровождается болями, отдающими в правый бок и низ живота. Сочетается с признаками расстройства желудка.
Паховая грыжа. Внутрь брюшной стенки выпадает сальник. Эту патологию устраняют хирургическим путём. Целостность кожного покрова, при грыже, не нарушается. Проявляется выпячиванием кожи в области паха. Если грыжу можно вправить — это вправимая грыжа. Когда этого нельзя сделать — ущемлённая грыжа.
Опасность последней в том что сальник, петли кишечника и нервные волокна набухают, отекают. Их размер начинает превышать грыжевое кольцо. При физической нагрузке болевые ощущения усиливаются. Трудностей в диагностике не представляет. Лечится хирургическим путём — грыжевое кольцо ушивается.
Заболевание печени. Гепатит на ранних стадиях не вызывает болевых ощущений. Они появляются на этапе воспаления. В запущенных случаях боль в правой части живота, вызвана поражением жёлчевыводящих путей (холецистит), внутренних органов (цирроз печени).
Панкреатит. Воспаление поджелудочной железы. Боль опоясывающая, отдающая в нижнюю часть. Поражение прямой кишки, болевые ощущения отдают в пах.
Спайка оболочек органов. При повреждении нервных волокон, появляются болевые ощущения в правом боку. Причина спаек — осложнения, вызванные операцией, приобретённые или врождённые патологии.
Заболевания мочевого пузыря и почек
Боль при невозможности образования мочи. Болевые ощущения появляются при потере возможности вырабатывать мочу, фильтровать и отдавать очищенную кровь в кровеносное русло.
Сопровождается воспалением почечных клубочков, паренхимы, полостей, лоханок, дегенеративные, онкологические, дистрофические заболевания. Боль появляется в течение короткого времени. Часто не устраняется даже сильными препаратами.
При невозможности выделения мочи. Боль появляется при возникновении препятствия в мочеиспускательном канале и невозможности вывода мочи из организма. Мужчины переносят патологию тяжелее, из-за особенностей строения мочеиспускательного канала. Болезнь чаще диагностируют у женщин.
Болезненные ощущения при мочеиспускании:
- Изменение размера мочевого пузыря. Главная причина — канал уретры закупоривается мочевым камнем. Проявляется в невозможности совершения мочеиспускания.
- Воспаление мочеточника. Мочеточники соединяют мочевой пузырь с почками. При остановке мочи в его нижнем отделе наблюдаются болевые ощущения в паху с правой стороны. Чем больше застой тем выше уровень болезненных ощущений. Лечится с применением разных методов по устранению непроходимости (хирургическое вмешательство, ультразвук).
- Уретрит. Воспаление канала, по которому проходи моча. Болезни подвержены как женщины, так и мужчины. Сначала появляется жжение при мочеиспускании, а затем болевые ощущения. При воспалении лимфатического узла, боль проявляется в правой части паховой области.
Болезни половых органов у мужчин
Болевые ощущения появляются в связи с травмой, воспалением, инфекцией. Признак воспаления — отдающая в пах боль.
Причины болей:
- воспаление крайней плоти, головки, яичек;
- воспаление семенников;
- поражение семенного бугорка;
- поражение предстательной железы;
- поражение пещеристых тел.
Гинекологические заболевания и нарушение циклов
Строение половых органов у женщин сложнее чем у мужчин. Нарушение цикла всегда проистекает вместе с болями. Болезненные циклы не связаны с патологиями. Они характерны для нерожавших женщин и девушек. Некоторые инфекции и заболевания малого таза сопровождаются болями.
Альгоменорея — менструальные боли. Происходят из-за усиленного притока крови в малый таз и застоя в матке. Если воспаление отсутствует, процесс происходит без болевых ощущений. Половая инфекция, гинекологическое воспаление — одни из причин менструальной боли.
Если выделения сопровождаются болями и нерегулярны — это альгодисменорея. Дополнительные симптомы — помутнение в глазах, головокружение, особенно во время полового акта. При нескольких патологиях появляются вагинальные выделения.
Акушерские патологии:
- Болевые ощущения в период беременности. Боли имеют кратковременны характер, возникают по причине гормональной перестройке, повышенного притока крови, растяжки связок в брюшной полости, росте плода. Они возникают периодически и быстро проходят. Длительные болевые ощущения могут быть признаком внематочной беременности и самопроизвольного аборта.
- Самопроизвольный аборт. Происходит на ранней стадии беременности. Есть несколько стадий: полный аборт, угроза аборта. Боль происходит вместе с вагинальным кровотечением. И отдают в правую область живота. При значительных кровопотерях развивается интоксикация, которая угрожает жизни ребёнка и матери.
- Боль при преждевременных родах. Проявляется на поздних сроках беременности, 28–37-я неделя. Болевые ощущения сопровождаются токсикозом. Для избежания патологий нужно обратиться в больницу, за профессиональной акушерской помощью.
- Болевые ощущения при внематочной беременности. Оплодотворённая яйцеклетка крепится вне матки. Развиваясь, эмбрион сдавливает маточные трубы и сосуды. Возникает угроза разрыва внутренних структур. Лечится только хирургическим вмешательством.
Болевые ощущения при гинекологических заболеваниях:
- Сальпингит — воспаление маточной трубы. Причины возникновения — механические (травма после родов, абортов и медицинских процедур), микробные (воспаления, инфекции). Болевые ощущения в правой части живота сопровождаются температурой. Усиливается при половом акте, физических нагрузках, мочеиспускании.
- Аднексит — воспаление маточных труб и яичников. Болеют обычно молодые женщины и девушки. Симптомы похожи с сальпингитом.
- Киста яичника — возникает при выпячивании яичника, вследствие увеличения размера из-за полупрозрачного пузырька. Причина образования — гормональные нарушения. Боли проявляются в правой части живота. Некоторые виды излечиваются самостоятельно. При запущенных случаях потребуется хирургическое вмешательство.
- Апоплексия — нарушение целостности кисты яичника, сопровождаемое кровотечением. Возникает при растяжке стенок яичника вследствие физических нагрузок. Болевые ощущения напоминают аппендицит, иногда отдают в правую сторону бедра и живота. После обнаружения нужна срочная операция.
- Эндометриоз — усиленное разрастание оболочки матки. Болезнь сопровождается воспалением, усиленным кровотечением и отклонениями в гормональном фоне. Область протекания патологии зависит от локализации. Болевые ощущения проявляются в с правой стороны живота и во время полового акта.
- Эндометрит — воспаление верхних слоёв стенок матки в отдельных случаях и более глубоких. Основные причины — переохлаждение, половая инфекция, гормональные нарушения. В тяжёлых случаях проявляется гнойными воспалениями. Болевые ощущения возникают внизу живота.
Заболевание лимфатических узлов, кровеносных сосудов
В местах скопления сосудов формируются лимфатические узлы. Наиболее известные для обывателя — подчелюстные лимфоузлы, увеличение которых вызывает боль.
Паховые лимфоузлы — увеличиваются при поражении органов малого таза. Лимфатическая система защищает организм. Когда лимфоциты не справляются с угрозой, возникает воспаление узлов.
Лимфаденит — воспаление пахового лимфатического узла. Может развиваться как с правой, так и с левой стороны. Правостороннее воспаление узла проявляется в виде припухлости внизу живота.
Болевые ощущения при заболевании вен: в результате нарушения кровообращения брюшной стенки, вены в малом тазе расширяются и болят. Варикозное расширение вен характерно для молодых девушек и женщин. Причина возникновения — кровь застаивается в сосудах малого таза.
Наблюдается при гормональных перестройках, беременности, первом половом созревании. Первая стадия протекает бессимптомно, с небольшими болями после или перед месячными.
Артериальные боли:
- Аневризма — образование выпячивания на артерии, вследствие расслоения стенок. Ниже места поражения развивается дефицит кровоснабжения. Проявляется сильными болями в области паха.
- Тромбоз сосудов — сужение просвета артерии в месте воспаления.
Боли при поражении тазобедренных суставов:
Коксартроз — артроз сустава. Это заболевание дистрофическо-дегенеративного характера, Широко распространено среди пожилых людей. Воспаление в болезни является вторичным процессом. Одним из симптомов — отдающая в пах боль. Сопровождается появлением хромоты скованностью сустава. Причины возникновения — заболевание сосудов, нагрузка на суставы, врождённые патологии, травмы. На поздней стадии лечится только хирургической заменой сустава.
- Асептический некроз тазобедренного сустава. Проявляется в омертвении хрящевой и костной ткани сустава. Диагноз ставится по результатам рентгена. Болевые ощущения отдают в пах.
- Болезнь Пертеса. Характеризуется нарушением кровообращения вокруг бедренной кости и отмирание тканей головки тазобедренного сустава. Боли в суставе отдают в правую часть живота. Возможно, формирование хромоты вследствие деформации сустава.
- Болезни тазобедренного сустава, возникшие из-за воспаления. К ним относятся гнойные, ревматоидные, инфекционные, подагрические заболевания. Общие симптомы — отеки и воспаление в области сустава, температура, боль, отдающая в правую сторону.
Особенности болей в правом боку
Боль — защитный механизм организма, появляется при раздражении нервных окончаний. Боль в правом боку, симптом многих заболеваний и патологий. Для правильной диагностики важно найти первоначальный источник. При описании своего состояния врачу важно указать место болезненного ощущения.
Тупая боль в правом боку. По ощущениям, похоже как будто в правый бок упирается тупой предмет. Низкая интенсивность указывает на вовлечения большого количества рецепторов, внутренних органов. Тупая боль внизу живота — признак аппендицита, гепатита, дивертикула кишечника, цирроза печени.
Резкое улучшение, опасный признак. При некритических процессах, болевые импульсы не проходят. Часто сопровождается тошнотой, пожелтением белка глаз, общим недомоганием.
Тянущая боль в боку. Внутренние органы притягиваются к брюшной стенке, вызывая боль. Под действием физических нагрузок интенсивность усиливается, вынуждая принимать удобную позу.
Появляется из-за раздражения мелких рецепторов брюшной стенки. У спортсменов при растяжении паховых связок или как один из симптомов при воспалении почек, аппендиците, спайки, воспалении двенадцатипёрстной кишки.
Резкая боль в боку. Определяется как внезапная, острая с высоким уровнем. По ощущению напоминает провидение по брюшной стенке тупым ножом. Обычно формируется в мелком очаге. Вероятные причины: заболевание кишечника, мочевой системы, ущемление, гинекология.
Рези в правом боку один из симптомов апоплексии, воспаления яичника, ущемление нерва, перекрутки яичника, заворота кишок, шевеления камня в мочеточнике, Ощущение усиливается при повороте корпуса, наклонах, натуживании. Сочетается с помутнением в глазах, головной болью, обмороком.
Колющая боль в боку. Определяется как покалывание брюшных стенок. Возникает периодически, формируется в небольшом очаге. Усиливается при наклонах, на вздохе, при кашле и физических нагрузках.
Побочные симптомы при боли в боку
Боль не единственный симптом заболевания суставов, внутренних органов, костей. Частые сопутствующие признаки — тошнота, жжение, лихорадка. Правильная диагностика заболевания возможна только специалистом.
Температура. Низкая температура свидетельствует о снижении жизненных функций организма. Высокая — об адаптации к действиям внешнего и внутреннего патогена. Повышенная температура и боль в правой стороне живота у женщин свидетельствует о гинекологических заболеваниях, воспалении печени, почек.
Типы лихорадки:
- Высокая температура (на 1–2 градуса), на протяжении длительного времени признак воспалительного заболевания.
- Колебания температуры более 2 градусов указывает на гнойные процессы.
- Изнуряющая температура — гипертермия с перепадами больше 2 градусов, признак септических процессов.
- Отсутствие закономерности свидетельствует о ревматических процессах.
Тошнота. В сочетании с болью в животе указывает на поражение мочевой, пищеварительной, нервной системы, гинекологическое заболевание. Для них характерна интоксикация и возбуждение рецепторов.
Жжение. Признак поражения органов малого таза. Жжение при половом акте и мочеиспускании указывает на раздражение оболочки уретры. Может выступать как самостоятельный симптом, так и сочетаться с болью внизу живота.
Источник


