Болит правый бок и аллергия
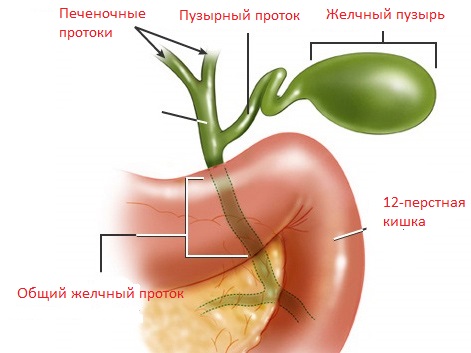
Диагноз хр. панкреатит, хр. холецистит. Дальнейшие исследования?
Продолжение истории, и снова прошу совета, что делать дальше…
Крапивница и отек Квинке уже не актуальны
По рекомендации консультантов форума обратилась в феврале 2013 к другому гастроэнтерологу с теми же результатами УЗИ. Она также поставила диагноз К80.2 ЖКБ, хр. холецистит, не назначая других исследований. В карточке нашли УЗИ пятилетней давности (во время беременности), которое показало «немного крупнодисперсионной взвеси в желчн. пузыре» (тогда никаких симптомов не было). Врач объяснила, что одного этого факта достаточно для диагноза К80.2 пожизненно, и мне необходимо проходить курс камнерастворяющей терапии 2-3 раза в год. Назначила диету №5, урсосан, дюспаталин и маалокс на месяц. Через месяц от болей не осталось и следа, на контрольном УЗИ в мае 2013 (тот же аппарат, тот же специалист) уже не было диффузных изменений печени и поджелудочной железы. На радостях перестала соблюдать диету, наверное, это моя главная ошибка Курс урсосана тоже не повторяла.
Через полгода случилось, как я подумала, отравление — дня 2-3 слабость, тошнота (без рвоты, болей тоже не было), полужидкий маслянистый стул. Все прошло, но через какое-то время снова стало иногда побаливать в правом подреберье, появились боли слева от желудка. Боли то появлялись, то исчезали довольно надолго.
Заключение УЗИ от 23.01.2014: незначительные дифф. изменения печени, поджел. железы. Желчн. пузырь — перетяжки в шейке, теле, плотные стенки.
Обратилась к тому же врачу. Диагноз тот же — ЖКБ, снова назначен курс урсосана на месяц, плюс дюспаталин, фосфалюгель и креон.
Все это пропила только в апреле-мае 2014, т.к. вмешалась ЧМ травма (33 несчастья ), лечение у невролога, да и боли редко о себе давали знать. Параллельно начала пить ферретаб, т.к. ферритин был 6 при норме 10-120 (наверное, такой и остался, т.к. курс допить не успела)
На контрольное УЗИ 12.05.2014 пришла в хорошем самочувствии, болей не было. И — сюрприз! — врач УЗИ сообщает, что у меня «поджелудочная в обострении».
Поджелудочная железа: размеры: головка 2,9, тело 1,5, хвост 2,6 см, контуры неровные, четкие, вирсунгов проток не расширен 0,26 см, эхогенность понижена, смешанная, структура паренхимы среднезернистая, с гр. участками фиброза, очаговые образования не определяются. Заключение: дифф. изменения печени (незначительно), дифф. изменения поджелудочной железы с незначительным отеком. Перегибы желчного пузыря.
Со след. дня начинается тошнота, потеря аппетита и стремительное похудение (может, стоит упомянуть, что я довольно нервный человек). Болей не было. Результаты осмотра того же врача через 3 дня:
Объективно: состояние удовл. Кожн. покровы бледные, чистые. Пониженного питания. В легких дыхание везикулярное. Тоны сердца приглушены, ритмичны. Пульс 74, АД 110/70. Язык обложен белым налетом. Живот мягкий, при пальпации болезненный в области пупка. Печень не увеличена. Стул регулярно.
Диагноз: К86.1(+) Хр. панкреатит, болевая форма, периодически рецидивирующее течение, фаза обострения. Хр. холецистит вне обострения.
Назначено стол 5п, париет 20 по 1 т утром и вечером за 30 мин до еды 4 нед, затем 1 табл. 2 недели, плюс дюспаталин, маалокс, креон, сонапакс.
Боли слева от желудка появились только через несколько дней, когда уже принимала все лекарства. Рвоты не было, стул нормальный.
Пропила все назначенные лекарства, лучше не стало. Остались боли слева от желудка, тошнота, плюс к концу лечения стал болеть желудок, появилось какое-то кислое ощущение (не изжога), чего раньше никогда не было. Вес снизился с 57 до 51 кг при росте 180. Из симпатичной худенькой женщины за пару месяцев превратилась в скелет с огромными кругами под глазами
УЗИ после курса лекарств, самое свежее на данный момент (16.06.2014):
Печень: р-ры не увеличены, толщина левой доли 3,89, КВР правой доли 9,7 см, толщина хвостатой доли 1,1 см, контуры ровные, эхогенность повышенная, структура мелкозернистая, печеночные вены и НПВ на уровне печени не расширены, очаговые образования не определяются, внутрипеченочные желчные протоки не расширены
Желчный пузырь: спускается до уровня пупка, р-ры 6,1х2,7 см не изменены, перегиб в области шейки, тела, дна, стенки не утолщены 0,22 см нормаэх, конкременты не определяются
Гепатикохоледох: не расширен 0,39 см
Вены портальной системы: v.portae: не расширена, v.lien не расширена
Поджелудочная: размеры в пределах нормы, головка 2,2, тело 1,0, хвост 2,4 см, контуры неровные, четкие, вирсунгов проток не расширен 0,1 см, эхогенность: гипоэх, структура паренхимы среднезернистая, с гр. участками фиброза, очаговые образования не определяются
Свободная жидкость в брюшной полости не определяется
Забрюшинные лимфоузлы не определяются
Заключение: дифф. изменения печени (незначительно), дифф. изменения поджел. железы — без отека. Перегибы желчн. пузыря
Мой гастроэнтеролог перестает консультировать, иду к третьему врачу. Предварительно, почитав форум, сдала анализ на панкр. эластазу.
Панкреатическая эластаза 20.06.14:
>500 (норма — >200)
Третий врач назначает ЭГДС, биохимию, ОАК.
ЭГДС 21.07.2014:
Пищевод свободно проходим, слизистая бледно-розовая, кардия смыкается полностью.
Желудок не деформирован, в просвете умер. слизистый секрет с примесью желчи. Слизистая оболочка отечная, умеренно гиперемирована. Складки не утолщены, эластичные. Привратник округлой формы, свободно проходим.
Луковица 12-перстной кишки не деформирована. Слизистая ее и постбульбарного отдела 12 п кишки бледно-розовая. В просвете светлая желч.
Заключение: поверхностный гастрит, RU тест НР (-) отрицательный.
Биохимия:
АлАТ 8 (<31)
АсАТ 11 (<31)
Альфа-амилаза 59 (25-125)
Билирубин общ. 14,5 (3,4-20,5)
Билирубин прямой 6,0 (<7,9)
Гамма-ГТ 12 (<32)
Глюкоза 5,2 (4,1-5,9)
ОАК 11.07.14
Гематокрит 38,4 (35,0-45,0)
Гемоглобин 13,1 (11,7-15,5)
Эритроциты 4,8 (3,8-5,1)
MCV 80* (81,0-100)
RDW13,3 (11,6-14,8)
MCH 27,3 (27,0-34)
MCHC 34,1 (32,0-36,О)
Тромбоциты 254 (150-400)
Лейкоциты 3,74* (4,5-11,00)
(Через месяц пересдала ОАК, результаты почти такие же, задавала вопрос гематологам здесь https://forums.rusmedserv.com/showthread.php?t=319910)
Диагноз 3-го гастроэнтеролога: хр. гастрит н/ремиссия, ДГР, ДЖВП, хр. панкреатит н/ремиссия, стеатогепатоз. В то же время, врач не видит причин для потери веса и советует оборатиться к врачам других специальностей. Назначила нольпазу на ночь 2 нед., ганатон, креон сначала курс, потом по требованию, буксопан при болях, позже — курс урсосана.
Все принимала, кроме урсосана. Результат — состояние прежнее, через какое-то время после лечения прошли (сами собой, мне кажется) боли в желудке, появишиеся после предыдущего курса лечения
Жалобы на настоящий момент:
— Низкий вес
— Боль слева от желудка. Тупая, несильная, несколько раз в день по нескольку минут. Натощак боли обычно нет, после еды может появиться почти сразу, может через 2-3 часа, может вообще не появиться. Иногда немного болит ночью. Бускопан немного помогает, но стараюсь не злоупотреблть, т.к. боль вполне терпимая
— Изредка небольшая боль в правом подреберье и правой половине спины
— Иногда тошнота после еды, неважный аппетит, хотя в целом, мне кажется, объем пищи съедаю нормальный. Рвоты/поноса никогда не было. Ем 4-5 раз в день, диеты стараюсь придерживаться уже 4 месяца, не очень строго, конечно — иногда съедаю конфетку, овощи иногда тушеные, а не вареные…
— Стоит, может, упомянуть, что УЗИ показало нефроптоз 2 ст. справа и 1 ст. слева, неизвестно, было ли это раньше или появилось после похудения
Самочувствие в целом нормальное, слабости нет. ТТГ 3,92 (0,4-4,0)
Собственно, вопросы:
— можно ли считать диагноз «хр. панкреатит» подтвержденным, или есть какие-то дополнительные исследования?
— и куда же мне двигаться дальше? Вариантов пока вижу два. 1.Искать четвертого врача, обследоваться дальше (или заново?) 2. Смириться со всеми диагнозами, сидеть на диете, пить бускопан при болях и к врачу в следующий раз идти только при кардинальном ухудшении…
Не удалось написать покороче Буду крайне признательна за совет…
Источник

Оглавление:
1. Боли в правом подреберье
— Заболевания внутренних органов как возможная причина болей в правом боку
— Боли в правом боку как следствие травм
— Опоясывающий лишай как возможная причина боли в правом боку
— Боли в правой половине живота
— Боли внизу живота справа
— Заболевания, вызывающие боли внизу живота справа
— Гинекологические заболевания как причины боли в правом боку внизу живота у женщин
2. Лечение боли в правом боку
Рекомендуем прочитать:
Боль под ребрами: характер, причины, лечение
Боли в правом подреберье
В этом месте боль может возникать вследствие:
- заболеваний внутренних органов;
- травм;
- болезней костно-мышечной системы;
- неврологических заболеваний.
Заболевания внутренних органов как возможная причина болей в правом боку
Среди заболеваний внутренних органов наиболее сильные болевые ощущения вызывает патология желчного пузыря. Острый и хронический холецистит, желчнокаменная болезнь и ее осложнение — желчная колика, дискинезия желчевыводящих путей, опухоли фатерова соска и острый панкреатит — при всех этих болезнях боли локализуются в правом подреберье.
При остром холецистите наряду с этим симптомом отмечается рост температуры, появляется горький привкус во рту, тошнота с приступами рвоты, не улучшающей самочувствия больного. Вопреки общему мнению для этой болезни желтуха не характерна.
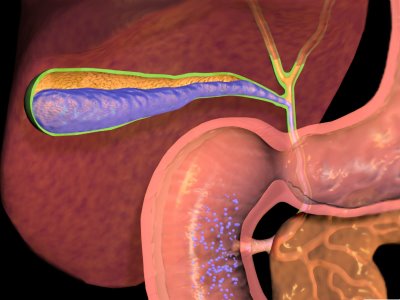
- локализованы в правом подреберье;
- носят вначале приступообразный, а затем и постоянный характер;
- на пике воспаления усиливаются при любом действии, повышающем внутрибрюшное давление — кашле, чихании, натуживании и даже дыхании.
Боли в правом подреберье при желчнокаменной болезни возникают не так часто. Камни в желчном пузыре могут годами себя не проявлять. Очень часто их обнаруживают случайно при рутинном ультразвуковом исследовании или обследовании больного по поводу иных заболеваний.
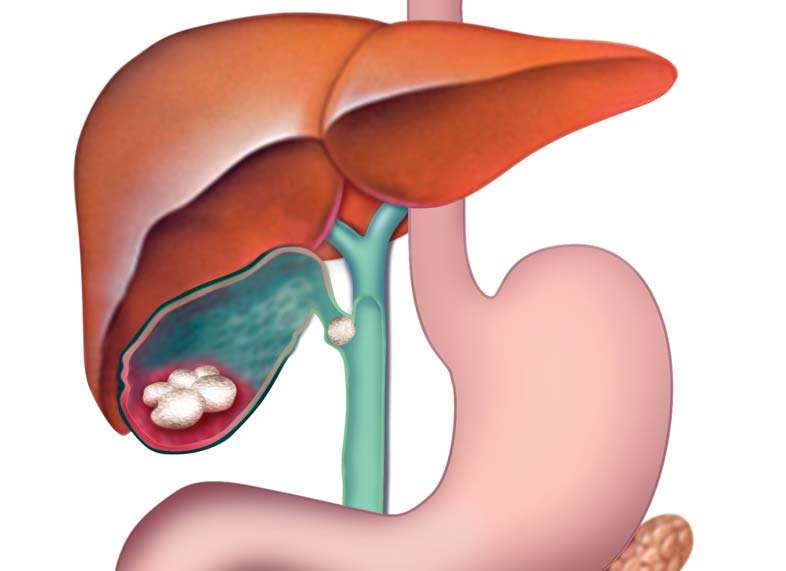
В этом момент возникают интенсивные приступообразные боли под правой реберной дугой режущего, колющего, раздирающего характера. Часто они отдают в поясницу, под правую лопатку, в руку и иногда – в область сердца. Человек на пике приступа желчной колики согласен на все, лишь бы избавиться от болей, настолько они сильны.
Одновременно с болевыми ощущениями возникают тошнота с многократной рвотой, пациент мечется на постели, так как боль не стихает в любом положении.
Сходным образом проявляются и опухоли фатерова соска — места, где желчевыводящие пути выходят в просвет двенадцатиперстной кишки. Само по себе новообразование болей не вызывает. Однако при его наличии неизбежно возникает холангит — воспаление желчевыводящих путей, при котором боли локализуются в левом подреберье. Наряду с ними у больного имеются повышение температуры, озноб, выраженная желтуха.
При дискинезии желчевыводящих путей характер боли в правом боку довольно разнообразен и зависит от типа его протекания.

При гиперкинетическом типе дискинезии боль в области печени острая, резкая, приступообразная. При гипокинетическом типе наоборот — постоянная, тупая, ноющая, иногда полностью отсутствует. Возможна и дискинезия по типу желчной колики, при которой боль высокоинтенсивная, нестерпимая, возникает внезапно и сопровождается перебоями в сердце, чувством страха. В последнем случае иногда врачи могут ошибиться в диагнозе и выставить неверный предварительный диагноз инфаркта миокарда. Впрочем, данные лабораторных анализов и расшифровка ЭКГ позволяет исключить сердечную патологию.
Боли при остром панкреатите чаще локализуются в верхней части живота и носят опоясывающий характер, захватывая оба бока и даже спину.
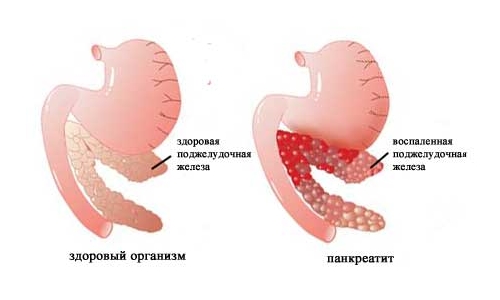
Эта хирургическая патология возникает чаще всего на фоне злоупотребления крепким алкоголем, которое сопровождается обильным приемом жирной, пряной, жареной пищи. Без лечения это заболевание может быстро привести к летальному исходу.
Боли в правом боку как следствие травм
Опоясывающий лишай как возможная причина боли в правом боку
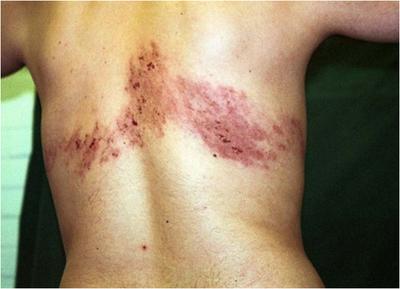
Вызванная вирусом герпеса, эта патология очень напоминает острый панкреатит по своей симптоматике. В начале болезни отмечаются сильные боли в левой и реже – в правой половине живота, острые, резкие, постоянного характера. Возможно появление характерных для панкреатита тошноты и даже рвоты. Этот симптомокомплекс может ввести в заблуждение даже опытных врачей, которые начинают лечить воспаление поджелудочной железы. К счастью, спустя несколько дней на животе появляются характерные пузырьковые высыпания в виде ленты (потому болезнь и называется «опоясывающий лишай»). С этого момента диагноз становится очевидным и больному назначают правильное лечение, если это не было сделано ранее.
Боли в правой половине живота
В среднем этаже правой половины живота расположены петли тонкого кишечника и восходящий отдел ободочной кишки.
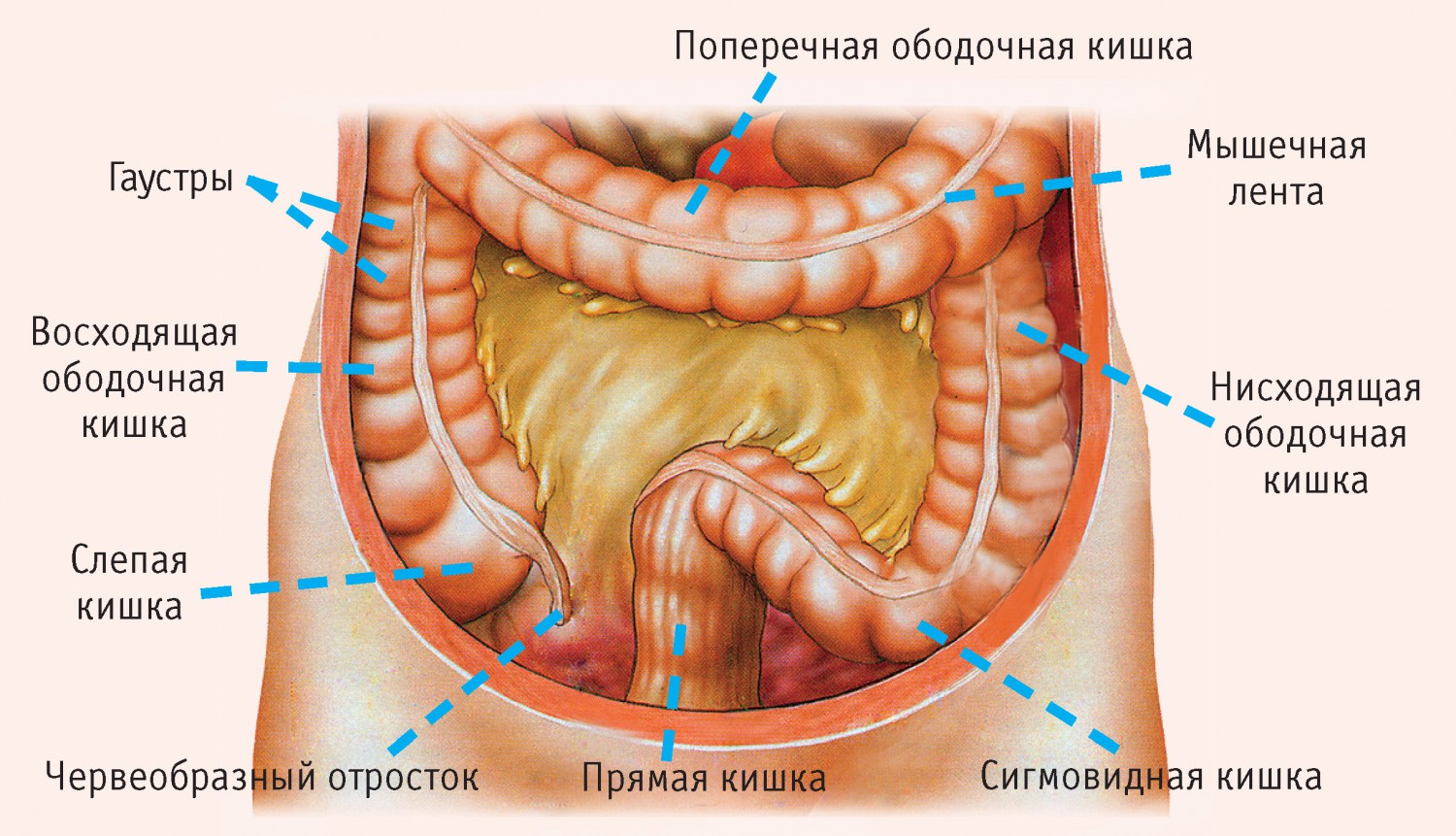
В правом боку живота боли могут быть вызваны только поражением этих органов. Обычно они постоянные, достаточно сильные, не связаны с приемом пищи и сопровождаются прочими симптомами:
- расстройством стула;
- примесью слизи и/или крови в фекалиях;
- вздутием живота;
- анорексией;
- прогрессивным падением массы тела;
- тошнотой и рвотой.
Боли внизу живота справа
В этой области живота боли могут быть спровоцированы самыми разными заболеваниями. Их клиническая картина порой весьма похожа одна на другую и зависит от пораженного органа.
Заболевания, вызывающие боли внизу живота справа
Острый аппендицит — наиболее частая хирургическая патология.
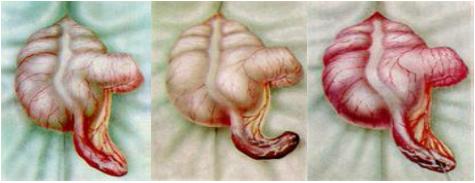
Боль обычно возникает в верхнем этаже живота или около пупка, через несколько часов перемещаясь в правую подвздошную область (выше паховой складки). Одновременно с этим возможны и прочие явления диспепсии в виде однократного поноса, тошноты, изредка – рвоты, снижения аппетита и незначительного подъема температуры.
Острый аппендицит обладает рядом характерных симптомов, которые определяет врач-хирург во время пальпации живота.
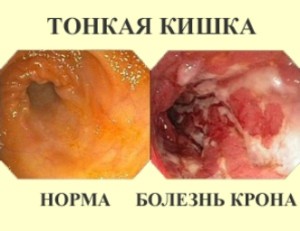
Кроме аппендицита спровоцировать боли в правом боку внизу живота может болезнь Крона.
При терминальном илеите — варианте развития болезни Крона — боли локализованы в правой подвздошной области и очень сильно напоминают «аппендицитные». Остальные симптомы также часто напоминают картину аппендицита, поэтому нередки диагностические ошибки, когда уже на операции обнаруживается «здоровый» червеобразный отросток, зато выявляется воспаление в концевом отделе тонкого кишечника.
Гинекологические заболевания как причины боли в правом боку внизу живота у женщин
В надлобковой области или правом и левом паху боли могут появляться вследствие патологий придатков матки:
- внематочной беременности;
- апоплексии яичника;
- перекрута ножки опухоли яичника;
- сальпингоофорита.
При этих заболеваниях боли часто носят постоянный характер, сопровождаются разнообразными выделениями из половых путей — от кровянистых до гнойных, иногда одновременно с ними возникает лихорадка, зачастую весьма высокая.
Любое из перечисленных заболеваний – весьма опасно, так как при отсутствии лечения ведет к развитию тяжелых осложнений:
- кровотечению;
- пельвиоперитониту;
- бесплодию и т.д.
Важно: при возникновении боли в правом боку внизу живота у беременных женщине нужно незамедлительно обращаться к гинекологу.
Лечение боли в правом боку

Так как боль — это симптом, то и лечить надо не ее, а ту болезнь, что ее спровоцировала. Как часто мы принимаем анальгетики или спазмолитики в любой ситуации! И как часто потом хирурги или гинекологи бранят пациентов за то, что те не сразу обратились за помощью. А ведь любую болезнь легче лечить в самом начале, а не на этапе развития тяжких осложнений.
При лечении описанных заболеваний используются все методы, доступные медицине:
- Диетотерапия:
- отказ от жирного, жареного, острого — при болезнях желчного пузыря;
- исключение грубой клетчатки, пряностей — при заболеваниях кишечника;
- полный голод в течение нескольких дней — при остром панкреатите;
- Медикаментозное лечение:
- при воспалениях в любой области — антибиотики;
- при онкологических заболеваниях — лучевая, химио- и радиотерапия;
- при опоясывающем лишае — противовирусные препараты, единственно эффективные при этой патологии;
- спазмолитики и анальгетики — всего лишь как элемент комплексного лечения;
- Хирургическое вмешательство — как крайняя, а иногда и единственно эффективная мера борьбы с патологией:
- аппендицитом;
- перекрутом ножки опухоли яичника;
- его апоплексией;
- внематочной беременностью;
- желчнокаменной болезнью;
- некоторых формах болезни Крона;
- опухолях фатерова соска.
Какой бы ни была боль в правом боку — постоянной или приступообразной, колющей, ноющей или давящей — она является симптомом неблагополучия в каком-либо органе. Игнорирование ее, самостоятельный прием анальгетиков и спазмолитиков — это верный путь на больничную койку, а то и на стол к хирургу. Иногда человек попадает к врачам слишком поздно и тогда все их усилия оказываются напрасными. Поэтому при любом болевом приступе, даже если он прошел, не ленитесь — обратитесь хотя бы к участковому терапевту. Пусть лучше он побурчит, что вы впустую к нему пришли, нежели вас будет оперировать хирург или вскрывать патологоанатом.
Рекомендуем посмотреть:
Бозбей Геннадий, медицинский обозреватель, врач скорой помощи
132,869 просмотров всего, 1 просмотров сегодня
Загрузка…
Источник
Боль в боку – неспецифический симптом, который может формировать клиническую картину заболеваний репродуктивной, мочевыделительной, пищеварительной, опорно-двигательной и нервной системы. Самостоятельно определить причину боли в боку невозможно, равно как и вылечить ее без помощи врача. Но чтобы вовремя обнаружить опасность и обратиться к профильному специалисту, рекомендуем ознакомиться со списком распространенных патологий, которые вызывают болезненные ощущения в правом и левом боку.
Боль в правом боку
Пациенты часто интересуются, что может болеть в правом боку. От ребер и до бедра в этой зоне расположены следующие органы:
- печень
- желчный пузырь
- правый изгиб толстой кишки
- аппендикс
- правая почка
- правый яичник (у женщин)
1. Боль в правом боку при болезнях печени
Печень – крупный орган, занимающий практически весь верхний правый отдел брюшной полости. Основная масса печени расположена в области правой реберной дуги и подреберья, из-за чего при заболеваниях печени пациенты чаще всего замечают боль в правом боку, переходящую в эпигастральную (околопупочную) область. Но важно помнить, что сама по себе печень никогда не болит: в ней попросту нет болевых рецепторов. Болеть может только оболочка печени и органы, расположенные рядом с ней (например, желчный пузырь).
Абсолютное большинство заболеваний печени, будь то гепатиты, печеночная недостаточность, цирроз, гепатоз или даже рак, долгое время протекают безболезненно. Боль в правом боку, вызванная заболеваниями печени, может возникнуть лишь в том случае, если большое количество ее клеток (гепатоцитов) погибнет. Такие состояния обычно сопровождаются следующими симптомами:
- пожелтение кожи и слизистых оболочек;
- сухость, шелушение, зуд кожи;
- появление сосудистых звездочек на ногах;
- аллергические реакции;
- расстройства стула (запоры, диарея);
- снижение аппетита, тошнота, головокружения;
- горечь во рту.
Заметив у себя похожие признаки, следует немедленно обратиться к гастроэнтерологу или гепатологу. Диагностика может включать пальпационное исследование, УЗИ брюшной полости, компьютерную томографию, анализ крови на альбумин, анализ крови на билирубин, анализ на гепатит, анализ на АЛТ и пункционную биопсию печени.

ЧИТАТЬ ТАКЖЕ: Здоровая печень — 7 драгоценных правил
2. Боль в правом боку при болезнях желчного пузыря
Желчный пузырь, расположенный в брюшной полости под печенью, гораздо чаще становится причиной боли в боку, чем его «тихая соседка». Основная функция желчного пузыря – накопление и выведение желчи, отвечающей за целый комплекс пищеварительных процессов. Самые распространенные заболевания желчного пузыря, вызывающие боли в боку – дискинезия, желчнокаменная болезнь и хронический холецистит.
- Если в моторике желчевыводящих путей происходит сбой, у пациента развивается дискинезия. Данная патология нередко сопровождается острой или тупой болью в правом боку (в области подреберья), тошнотой, рвотой, неприятным запахом изо рта, горечью во рту. При дискинезии желчевыводящих путей боль в правом боку обычно возникает после еды или физических нагрузок, может распространяться в околопупочную область и вверх, в правое плечо.
- Внезапная режущая боль в правом боку также может оказаться желчной (печеночной) коликой – симптомом запущенной желчнокаменной болезни. Причина колики – движение камня по желчным путям. Боль в боку при этом может отдавать в поясницу, правую лопатку, предплечье, вызывать приступ стенокардии. Впрочем, нередко желчнокаменная болезнь протекает безболезненно, и единственным ее признаком остается желтуха.
- Тупые боли в правом боку, вздутие и диарея через 2-4 часа после еды могут указывать на холецистит – хроническое воспаление желчного пузыря. Особую осторожность следует проявлять женщинам старше 40 лет: именно они входят в основную группу риска данной патологии.
Желчнокаменная болезнь: удалять или нет? Видео
Диагностикой и лечением заболеваний желчного пузыря и желчевыводящих путей занимается гастроэнтеролог. Чтобы определить причину боли в боку, он назначает пациенту биохимический анализ крови, гастродуоденоскопию и УЗИ органов брюшной полости. Иногда для уточнения диагноза может понадобиться рентгенологическое обследование с пероральным или внутривенным введением контраста.
Чтобы избавиться от боли в боку при болезнях желчного пузыря, пациенту следует держать назначенную врачом диету, исключив из рациона копченые, жирные, жареные и острые блюда, сладкое, спиртное и газированные напитки.
ЧИТАТЬ ТАКЖЕ: Желчнокаменная болезнь: 5 вредных привычек, из-за которых появляются камни в желчном пузыре
3. Боль в правом боку при болезнях кишечника
Кишечник – орган пищеварительной и выделительной системы, длина которого в состоянии тонического напряжения (при жизни) занимает 4 метра. Огромное количество инфекционных, паразитарных, воспалительных и функциональных заболеваний кишечника могут стать причиной боли в животе. Если боль локализуется в правом боку (в правой подвздошной области), велика вероятность наличия патологий слепой кишки.
Воспаление слепой кишки (тифлит) может развиваться из-за кишечных инфекций (сальмонеллеза, ротавирусной инфекции), аллергии, злоупотребления алкоголем и вредной пищей, дисбактериоза и других заболеваний ЖКТ. Боль в боку при этом обычно возникает спустя 3-6 часов после еды, может отдавать в пах или поясницу, сопровождаться вздутием, тошнотой, отрыжкой, диареей или запором. При инфекционных заболеваниях клиническая картина дополняется повышением температуры, ознобом, головной болью, слабостью, рвотой.
Симптомы воспаления слепой кишки можно спутать с аппендицитом, почечными коликами и гинекологическими заболеваниями у женщин, потому пациенту следует немедленно показаться гастроэнтерологу, пройти рентген, УЗИ, и эндоскопию. Также для диагностики может понадобиться консультация хирурга, проктолога, онколога, инфекциониста и диетолога.
ЧИТАТЬ ТАКЖЕ: Как провести чистку организма от шлаков и токсинов: 11 способов, доступных каждому
Лечение боли в боку при воспалении слепой кишки подбирается врачом индивидуально, в зависимости от причины заболевания. В случае инфекций может понадобиться антибактериальная терапия и диета. Также пациенту может быть показана физиотерапия, прием обезболивающих, жаропонижающих и противорвотных средств.
Правила профлиактики кишечных инфекций

4. Боль в правом боку при аппендиците
Воспаление аппендикса (аппендицит) находится на первом месте в списке острых хирургических заболеваний брюшной полости. Его несвоевременная диагностика – главная причина перитонита, опасной патологии, которая требует неотложной медицинской помощи.
Аппендикс находится справа, потому при его воспалении боль в боку растекается от правой подвздошной кости, усиливаясь при кашле, вздохе, перемене положения тела. Нередко пациентам сложно самостоятельно определить локализацию боли при аппендиците, но врач может сделать это при пальпационном исследовании.
Заниматься самодиагностикой аппендицита – плохая идея. Неумелая пальпация может привести к разрыву аппендикса и перитониту. Впрочем, несколько приемов помогут пациенту или его родственникам вовремя заметить опасное состояние и обратиться в больницу.
- Если легонько постучать подушечкой пальца возле правой подвздошной кости, боль усилиться.
- При кашле боль в правом боку становится сильнее.
- Легонько прижав руку к месту локализации боли, пациент чувствует временное облегчение.
- Если лежать на правом боку в позе эмбриона, боль слабеет.
- Если перевернуться на левый бок и выпрямить ноги, боль в животе становится сильнее.
Заметив симптомы аппендицита, очень важно немедленно отправиться к врачу. Больному противопоказано принимать обезболивающие средства или слабительное, класть на живот теплую грелку или ставить клизму.
Не пытайтесь самостоятельно избавиться от боли в боку при аппендиците. Это состояние требует немедленной госпитализации и хирургического лечения.
Боль в левом боку
В левой части брюшной полости находятся такие органы:
- селезенка
- толстый и тонкий кишечник
- левая почка
- левый яичник (у женщин)
Рассмотрим особенности этих видов боли подробнее.
1. Боль в левом боку при болезнях кишечника
Заболевания слепой, ободочной, сигмовидной и прямой кишки могут стать причиной боли в левом боку.
- Характерные симптомы имеет синдром раздраженного кишечника (СРК): боль в левом боку сочетается с метеоризмом, диареей или запорами, слизью в кале и чувством неполного опорожнения кишечника. Патология развивается у пациентов обоих полов, но женщинам следует внимательно прислушаться к своему организму во время менструации, поскольку гормональные всплески во время цикла нередко вызывают обострение СРК.
- До настоящего времени науке не известны настоящие причины болезни Крона (хронического воспаления ЖКТ): врачи пеняют на генетические факторы, инфекции и сбои в работе иммунной системы. Заболевание преимущественно поражает подвздошную, тощую и толстую кишку, вызывая острую боль в животе, диарею, тошноту, вздутие, повышение температуры, потерю аппетита и сильную слабость. Если в патологический процесс вовлекается правый отдел толстого кишечника, обострение болезни Крона может напоминать аппендицит.
- Приступообразная боль в левом боку – один из распространенных симптомов язвенного колита (хронического воспаления толстой кишки). Другие характерные признаки – частый жидкий стул со слизью или кровью, ложные позывы на дефекацию, повышение температуры до 39 градусов, слабость и боль в суставах. Заболевание чаще всего поражает курильщиков, женщин, принимающих гормональные контрацептивы и пациентов, которые лечатся антибиотиками. В период обострения язвенного колита большинство пациентов лечатся на дому, а чтобы избавиться от боли в боку, врач назначает противовоспалительные препараты, гормоны и диету №4 (А, Б, В)

Другие болезни кишечника, симптомом которых может оказаться боль в левом боку: болезнь Гиршпрунга, дивертикулез толстого отдела кишечника, полипоз ободочной кишки и атония толстого отдела кишки.
2. Боль в левом боку при болезнях селезенки
Селезенка – один из самых загадочных органов нашего тела. Поскольку она не относится к числу жизненно важных, немногие знают, какие функции она выполняет (даже врачей этот вопрос иногда ставит в тупик). Между тем, селезенка действует как фильтр для бактерий и в течение всей жизни участвует в процессе кроветворения. Орган простирается от 9 до 11 левого ребра, потому боль в боку при заболеваниях селезенки тоже локализуется с левой стороны.
- Инфаркт селезенки – опасное состояние, вызванное закупоркой мелких кровеносных сосудов ее паренхимы (мягкой ткани). Резкая боль в левом боку постепенно опускается вниз живота, усиливаясь при кашле, вздохе и движениях. Основная опасность инфаркта селезенки заключена в его возможных причинах: заболеваниях крови, сосудов, аутоиммунных болезнях, травмах или сепсисе. Данная патология требует наблюдения врача, а в некоторых случаях – хирургического вмешательства.
- Абсцессы селезенки может возникнуть на фоне травмы живота, инфекционных или гнойно-воспалительных заболеваний других органов. Мелкие абсцессы обычно вызывают острую боль в левом боку, тошноту, озноб, повышение температуры и тахикардию, а вот крупные воспалительные очаги может прорвать в брюшную полость, что грозит серьезными осложнениями. Абсцесс селезенки лечат в стационаре: иногда бывает достаточно пройти антибактериальную терапию, а иногда без удаления пораженного органа не обойтись.
- Если селезенка анатомически смещена, у пациента может произойти ее заворот (перекручивание). Данная патология обычно наблюдается у женщин, хотя сама по себе – большая редкость. Основные симптомы заворота селезенки – сильная и резкая боль в левом боку, рвота и обморок. Данное состояние грозит пациенту инфарктом и абсцессом селезенки, потому требует хирургического удаления органа.
Другие заболевания селезенки, которые могут вызвать острую боль в левом боку: острое расширение и киста селезенки.
Вопросы читателей
Можно ли есть холодное после удаления селезенки?
05 января 2015
Пол: женский. Возраст: 19 лет. Прошло 29 дней после операции по удалению селезенки. Сегодня съела холодное. Чем это грозит? Какую диету держать?
Посмотреть ответ
Задать вопрос
Боль в боку при болезнях парных органов
К парным органам, лежащим в брюшной полости человека, относятся почки и яичники (у женщин). Их заболевания также могут оказаться причиной боли в боку
1. Боль в боку при болезнях почек
Боль в боку при болезнях почек обычно отдает в поясницу, сопряжена с нарушениями мочеиспускания, изменением количества, цвета и запаха мочи, повышением артериального давления и температуры тела. Нарушение вывода жидкости из организма также может вызвать отеки на лице и ногах.
Появление вышеперечисленных симптомов – серьезный повод обратиться к урологу или нефрологу, поскольку они могут указывать на ряд серьезных заболеваний: цистита, пиелонефрита, мочекаменной болезни, почечной недостаточности, нефроптоза, гидронефроза, гломерулонефрита и проч. Для постановки точного диагноза может потребоваться пройти УЗИ почек, урографию или томографию почек, сдать анализ крови и мочи.
2. Боль в боку при болезнях яичников
Заболевания яичников у женщин могут быть острыми и хроническими.
- При хронических заболеваниях боль в боку или нижней части живота обычно усиливаются во время менструации, при физических нагрузках или половом акте, сопровождается чувством тяжести в области таза, слабостью, нарушением мочеиспускания и повышением температуры.
- Острые заболевания яичников сопровождаются резкой и сильной болью в боку и нижней части живота, лихорадкой, маточным кровотечением, тошнотой, рвотой, головокружением. В их числе – аднексит и апоплексия яичника.
Чтобы не ставить под угрозу свое здоровье, женщинам рекомендуют навещать гинеколога каждые полгода, избегать стрессов, переохлаждения и незащищенного секса (нередко именно половые инфекции становятся причиной воспаления матки и придатков).
Боль в боку при межреберной невралгии
Испытав острую, жгучую, пронзительную боль в боку, мешающую сделать полный вдох или выдох, многие пациенты первым делом подозревают патологии сердца. Но иногда причиной болезненных ощущений может оказаться межреберная невралгия – сдавление или раздражение межреберных нервов.
Ее характерные отличительные черты – кратковременное течение, усиление при каждом повороте туловища, вздохе, кашле или слове. Если же боль в боку тупая, длительная, ноющая, сопровождается нарушением сердечного ритма или потерей сознания – необходимо вызвать скорую помощь.
Как отличить межреберную невралгию от болезней сердца
Межреберная невралгия обычно появляется из-за остеохондроза, длительной работы в неудобном положении, сквозняка, переутомления, травмы, неудачного резкого движения и даже нарушения обмена веществ.
Чтобы успокоить боль в боку при межреберной невралгии, обычно используют обезболивающие средства и мышечные релаксанты, однако если причиной патологии стал остеохондроз, необходимо обратиться за консультацией к врачу неврологу.
Другие причины боли в боку
Выше мы рассмотрели самые распространенные причины боли в правом и левом боку, однако этот распространенный симптом также может указывать на заболевания тазобедренного сустава, вен, лимфатических узлов, мочевого пузыря, желудка и половых органов.
Важно: Если боль сопровождается резким ухудшением состояния больного, сопровождается потерей сознания, нарушением дыхания, судорогами, внезапной слабостью, нарушением координации движений или кровотечением, следует немедленно вызвать скорую помощь и обратиться за консультацией к врачу.
ЧИТАЙТЕ ТАКЖЕ: 15 СИМПТОМОВ РАКА, НА КОТОРЫЕ НЕ ОБРАЩАЮТ ВНИМАНИЯ
ЧИТАЙТЕ ТАКЖЕ: БОЛЬ В ПРАВОМ БОКУ: 10 ВОЗМОЖНЫХ ПРИЧИН
Источник


