Болит бок защемление нерва

Невралгия – заболевание, образующееся при раздраженности, а также защемление межреберного нерва. Ее основным признаком является острая боль. Чаще всего патология возникает у пожилых людей, но может наблюдаться и у молодых (обычно у тех, кто ведет сидячий образ жизни), реже у детей (в период активного роста).
Острая боль при межреберной невралгии происходит в области сердца, ребер. Болевые ощущения могут отдавать в поясницу, лопатки. Поэтому иногда врачи с затруднением устанавливают диагноз. Заболевание бывает с левой и с правой стороны. Симптомы меняются в связи с локализацией патологии.
Часто эти характерные боли являются причиной иных болезней. И для того, чтобы исключить эту неразбериху, следует знать признаки, сопрягающие патологию.
Причины

Причиной спазмирования и защемления могут являться тяжелые физические нагрузки, резкие неправильные движения.
Многие думают, что межреберная невралгия образуется вследствие остеохондроза. Однако, это не всегда так. Имеются и иные расстройства, которые производят защемление.
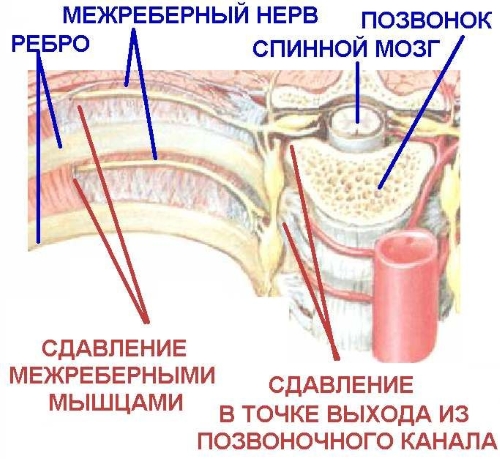
Защемление нерва часто приводят к таким факторам:
- дисфункция суставов – повреждаются позвоночно-двигательные разделы, происходит нарушение работы мышц;
- смещение межпозвоночных дисков – этот процесс приводит к сильным болям в спине;
- рефлекторные воздействия – образуются при смещении позвонков;
- сколиоз – орган, при искривлении позвоночника начинает работать неправильно, поэтому возникают проблемы;
- новообразования внутренних органов способны переместить диски и позвоночник.
Причиной спазмирования и защемления могут являться тяжелые физические нагрузки, резкие неправильные движения. Не стоит поднимать тяжести, т.к. прибавится еще и грыжа. Чтобы не возникло нарушений с двигательным аппаратом, следует вести активный образ жизни, больше двигаться, умеренно заниматься спортом.
Реже причиной невралгии могут стать:
- сахарный диабет;
- патологии органов пищеварения (колит, гастрит, язва желудка, др.);
- острый гастроэнтерит;
- аллергические болезни;
- рассеянный склероз.
Спазм мышц зачастую появляется при травматических нарушениях, психоэмоциональных стрессах. Переохлаждения провоцируют невралгию, которая может перейти в воспаление легких. Возможно такое, что невралгия протекает как симптом другой болезни.
Симптомы
Главной жалобой пациентов при заболевании позвоночного столба является боль.
Болевой синдром. Боль может быть тянущей, колющей, стреляющей, образуясь в районе пораженного участка и зачастую углубляется под лопатку, между ребер, в верхней части живота. Поначалу возможен только дискомфорт, утомление, зажатость в позвоночнике. Боль ощущается и увеличивается при поворотах, наклонах тела, а также при кашле, глубоком вдохе.
Вертебральный синдром. Такой же симптоматикой обладает радикулопатия грудного отдела. Вначале начинается растравление корешков спинного мозга, и если этому не препятствовать, то в последствии появляются признаки выпадения функции. Тогда повреждаются сенсорные, моторные волокна и выражаются уже др. симптомами:
- чувство покалывания, немеет кожа, появляются мурашки;
- мышечное бессилие;
- подавление сухожильных рефлексов;
- кожа сухая либо повышенное потоотделение;
- теряется чувствительность.
Нажимая на позвоночник или грудную клетку появляются боли межреберных просветов и паравертебральных точек. Спинные мышцы сильно напряжены и не в состоянии защитить грудной район от резких толчков, порождающих боль. В связи с этим подвижность позвоночника понижена.
Неполадки функций внутренних органов. При повреждении нерва симптомы бывают такие, как нарушение работы органов. Это происходит из-за расстройства вегетативных волокон. Поначалу изменения не сильно заметны, но в дальнейшем происходят функциональные, органические повреждения. Тогда возможны следующие симптомы:
- кашель, одышка;
- неустойчивое давление;
- ускоренный пульс.
Необходимо устранять симптомы и лечение данного заболевания, поскольку если пренебрегать ими возникнут малоприятные последствия.
Возможные последствия
Защемление нерва кроме дискомфорта, приводит к серьезным повреждениям функций неких внутренних органов, систем. В итоге сигналы головного мозга не могут достичь периферической нервной системы.
Из-за этого, появляется неврологический дефицит в организме человека, также мышечная слабость ног. При тяжелом прохождении болезни может образоваться временный паралич.
Диагностика
Специалист без особых затруднений сможет определить диагноз межреберной невралгии. Врач расспросит пациента о его жалобах и проведет некоторые обследования:
- при осмотре можно заметить красноту либо бледность кожи над патологическим нервом;
- при ощупывании поврежденного межреберья появятся боли.

Защемление нерва кроме дискомфорта, приводит к серьезным повреждениям функций неких внутренних органов, систем. В итоге сигналы головного мозга не могут достичь периферической нервной системы.
Если у врача останутся сомнения по установлению диагноза, то понадобятся дополнительные способы исследования:
- рентгенография;
- УЗИ;
- МРТ;
- компьютерная томография;
- миелография.
При необходимости может потребоваться проведение УЗИ брюшной полости, ЭКГ.
Лечение
Терапевтические действия ведутся по устранению болевого симптома, а также лечению той болезни, вследствие чего произошла невралгия.
В основном лечение проходит амбулаторно. Первую неделю больному лучше отлежаться. Кровать должна быть ровной, лучше с ортопедическим матрацем.
Медикаментозная терапия
Пациенту с межреберной невралгией чаще всего выписываются следующие средства:
- Нестероидные противовоспалительные препараты (Диклофенак, Рофекоксиб, Мелоксикам), выпускаются в виде уколов, таблеток, свечей. Эти лекарства устраняют болезненные ощущения, снимают воспалительный процесс.
- Препараты, налаживающие нервную систему (Ново-пассит, Персен, Седасен, др.), в их состав входят растительные компоненты.
- Миорелаксанты (Толперил, Мидокалм), снижают спазмирование поперечно-полосатой мускулатуры.
- Витамин В (Мильгамма, Нейробион, пр.), нормализуют нарушенные нервные структуры.
При острой форме развития болезни понадобится инъекционное лечение, а последующее домашнее лечение – прием таблеток.
Местная терапия

Бывает такое, что консервативные методы не смогли справиться с болезнью, в этом случае прибегают к хирургическому лечению.
Пораженное место всегда должно находиться в тепле, можно носить вязаный свитер или шерстяной платок.
При повреждении нерва лечение возможно различными мазями, гелями:
- нестероидные противовоспалительные мази и гели (Фастум-гель, Долобене);
- анестетики (Меновазин, Финалгон, Капсикам, др.), оказывают обезболивающее действие;
- трансдермальные пластыри (Вольтарен, Нанопласт форте) насыщены обезболивающими, противовоспалительными веществами, они положительно воздействуют на пораженный нерв.
Немедикаментозное лечение
Если острые признаки межреберной невралгии устранены, скорее восстановить работу пораженных участков смогут способы немедикаментозной терапии:
- лечебная физкультура – врач индивидуально каждому пациенту подбирает упражнения для упрочнения мышечного корсета позвоночника;
- лечебный массаж – нормализует процессы обмена веществ, снимает болевой синдром и отек;
- иглорефлексотерапия;
- мануальная терапия – восстанавливает связи между позвонками, а также убирается ущемление нерва;
- физиопроцедуры (УВЧ, магнитотерапия, электрофорез, грязе- и водолечение, лазеротерапия, др.)
Массаж
Лечить заболевание очень хорошо с помощью массажа. Этот способ расслабляюще воздействует на мышечный аппарат, нормализует кровоток в тканях, приготавливает их к физической зарядке, мануальной процедуре.
Техника массажа должна выполняться растирающими, поглаживающими, разминающими движениями. Необходимо провести весь курс массажа, который назначит специалист. Массаж не только приятен, но и полезен для позвоночного столба.
Оперативное вмешательство
Бывает такое, что консервативные методы не смогли справиться с болезнью, в этом случае прибегают к хирургическому лечению. Производится операция по декомпрессии зажатого нервного отростка (извлечение опухолей, остеофитов, грыж). Если замечается смещение позвоночных дисков или их нестабильность, необходимо провести спондилодез (фиксацию некоторых сегментов).
После операции потребуется реабилитация, которая может продлиться от нескольких недель до нескольких месяцев.
Народные рецепты
Облегчить состояние заболевшего помогут народные рецепты, но только в качестве вспомогательной терапии.
Наиболее эффективными и известными рецептами являются:
- Устранить болевой синдром сможет свежевыжатый сок хрена, редьки. Наносить его нужно на пораженный участок.
- Сорвать почки осины и измельчить их, добавить вазелин в пропорции 1:4, т.е. 1 часть вазелина и 4 ч. почек. Все тщательно перемешивается и наносится на болезненный участок 3-4 раза на день.
- Настойка руты окажет обезболивающий эффект. Понадобится 2 ст. л. сырья, затем заливается 250 мл горячей воды, после чего настаивается примерно 2 недели. В период интенсивных болей прикладывать примочки на пораженный участок.
- Можно делать теплую ванну с добавлением шалфея и морской соли.
- В домашних условиях можно приготовить мазь из яда змеи, пчелы. Тщательно втирать в необходимую область, затем тепло укутаться.
Профилактика
Защемление нерва часто происходит при сидячем образе жизни. Межреберная невралгия зачастую становится следствием остеохондроза, лордоза, радикулита.
Чтобы не защемить нерв и не вызвать болезненную невропатию, следует как можно ровней держать свою осанку, не горбиться, не переутомлять мышцы поясницы, спины.
И все же при возникновении внезапного приступа боли нужно перейти к облегченному режиму активности, не переохлаждаться и не допускать интенсивных физических перенапряжений.
Источник
Защемление спинного нерва, как, впрочем, и любого другого, сейчас стало достаточно распространенным явлением. Человек, страдающий этим недугом, существенно ограничен в возможности вести полноценную жизнь. Вредит это также и трудоспособности. Как правило, защемление сопровождается резкой и очень сильной болью. В этой ситуации человек не в состоянии не только выпрямиться, но и просто передвигаться.
Что делать, если защемило нерв
В этой ситуации в первую очередь нужно избегать резких движений. Далее лучше принять горизонтальное положение. Подойдет как диван, так и пол. Некоторое время лучше полежать на боку, и только после этого, с соблюдением всех предосторожностей, можно будет перевернуться на спину.
Когда болезненные ощущения немного поутихнут, разрешается очень осторожно встать. Делать это лучше в несколько приемов. Сначала перевернуться на бок, затем встать на колени, опираясь при этом руками в пол. Самая основная цель – удержать спину в таком положении, чтобы боль чувствовалась слабее всего. Такое положение именуют еще щадящей позой.
Окончательное вертикальное положение нужно принимать, опираясь руками на что-нибудь устойчивое. Частичный перенос веса тела позволит снизить риск повторного болевого удара.
Затем спину необходимо иммобилизовать – то есть обездвижить. Это можно сделать при помощи шарфа, плотного полотенца или покрывала. Должно получиться что-то вроде корсета. Если есть возможность воспользоваться посторонней помощью – не бойтесь выглядеть смешным, попросите о содействии. В противном случае необходимо зафиксировать спину самостоятельно. В будущем лучше всего приобрести специальный пояс, который бы надежно фиксировал позвоночник в правильном положении и снимал с него лишнюю нагрузку.
В этой ситуации поможет прием обезболивающих препаратов. Врачи рекомендуют следующие:
- Баралгин;
- Анальгин;
- Кеторол;
Вместе с ними стоит принять:
- Ибупрофен;
- Ортофен;
- Диклофенак.
В сочетании с анальгетиками противовоспалительные нестероидные средства окажут намного более сильное действие.
В течение первого дня после защемления стоит оставаться в постели и стараться не попадать под сквозняки. В обязательном порядке следует вызвать врача. Необращение к специалисту нередко ведет к ряду осложнений в перспективе.
Какие причины могут поспособствовать защемлению нерва
Таких причин есть очень много. Главная же из них – это остеохондроз, при котором защемление является обычным осложнением.
Спровоцировать защемление также могут:
- аномально высокие нагрузки на спину;
- неверная осанка;
- неудобная постель или подушка;
- лишний вес;
- воздействие сильного холода или тепла;
- травматизм;
- беременность.
Читайте также: Полезно ли при заболеваниях позвоночника спать на полу
В том случае, если причина – одна из вышеприведенных, лечение острого периода не займет много времени. Боль удастся локализовать уже очень скоро. Однако есть и другие причины, которые требуют гораздо большего времени на лечение. Причиной защемления в таком случае может быть:
- проблема с межпозвоночными дисками, если есть остеохондроз;
- межпозвоночная грыжа.
В этой ситуации время на восстановление будет потрачено много. Специалист проведет обследование и назначит необходимую терапию. Стоит помнить – только при комплексном подходе удастся справиться с этим заболеванием.
Ни в коем случае не следует полагаться на лечение в домашних условиях и игнорировать врачебную помощь. Специалист, к которому больному нужно обратиться, – невролог. Он направит, вероятнее всего, на рентген или магнитно-резонансную томографию. По получении исчерпывающих данных он назначит максимально целесообразное лечение, состоявшее обычно из медикаментов и физиотерапии.
Защемление нерва в шее
В этом случае будут следующие симптомы:
- острая боль в шейном отделе;
- в ушах будет шуметь;
- заболит и закружится голова;
К таким симптомам приводит нарушение кровоснабжения головы. Как правило, вместе с нервом происходит защемление некоторых сосудов. В результате мозг начинает страдать от дефицита кислорода.
Это приведет к другим проявлениям:
- слабость;
- обильное потоотделение;
- чувство утомленности;
- работоспособность мозга ухудшается;
- падает также резкость зрения;
- страдает память;
- нарушается координация.
При этом болевые симптомы могут наблюдаться только в пораженном месте или же отдаваться в руке, под лопаткой, в плече. Также есть вероятность возникновения отека или покраснения в том месте, где был защемлен нерв.
Защемление в грудной клетке
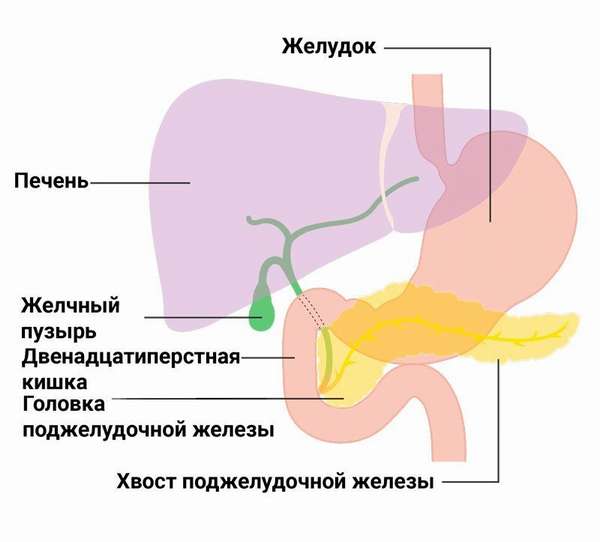
В этой ситуации больной чувствует сильную боль с четкой локализацией. При защемлении нерва с правой стороны груди она будет проецироваться на область поджелудочной или печени. Если же поврежден нерв с левой стороны, то боль отдает в лопатке или плече. И в этой ситуации отмечается отек, утрата чувствительности и краснота.
Проблемы в грудной клетке могут привести к болям в груди, возникающим при чихании, кашле и попытке глубоко вздохнуть или резко выдохнуть.
Защемление в пояснице
Практически во всех случаях проблемы в этой части тела спровоцированы остеохондрозом. Как правило, виноват седалищный нерв. В некоторых ситуациях такое защемление происходит при беременности, на поздних сроках или у людей с аномально высокой массой тела. Причиной здесь являются большие нагрузки на позвоночник. Эта патология называется также ишиасом.
Признаки ишиаса:
- жгучая боль в пояснице, ближе к крестцу;
- дискомфорт;
- боль в верхнем квадранте ягодицы;
- отдает в ногу;
- онемение;
- ухудшение подвижности ноги;
- покалывание.
В отношении людей, страдающих от ожирения, следует помнить, что в данном случае обычных средств будет недостаточно – в обязательном порядке нужно поспособствовать снижению массы тела. Для этого сгодится, к примеру, диета или физические нагрузки под наблюдением специалиста.
Игнорирование проблемы может довести до временного паралича, а то и инвалидности, ведь в тяжелых случаях человек вынужден не покидать постель. Только после многолетней терапии способность самостоятельно двигаться возвращается.
Как лечиться защемление
В первую очередь снимается болезненность. Для этого могут применяться как таблетки, так и местные препараты, в основном в виде инъекций. На протяжении всего приступа необходимо лежать в кровати и соблюдать диету. Есть нельзя:
- острое;
- жирное;
- соленое;
- копченое.
Далее необходимо убрать воспаление при помощи нестероидных средств. В зависимости от тяжести, они могут назначаться как в таблетках, так и в уколах, либо в мазях.
После снятия острой фазы приступают к восстановлению функций мышц. Активно применяется:
- физиотерапия;
- витаминные препараты;
- массаж;
- лечебные упражнения и пр.
Иногда, в особо запущенных случаях, без операции обойтись не удается. По завершении терапии больному обычно стоит провести восстановление на специализированном курорте.
Профилактика
Как принято говорить, болезнь легче предупредить, чем лечить. Нижеизложенные правила помогут избежать проблем:
- не стоит перегружать позвоночник;
- при подъеме тяжести необходимо присесть с прямой спиной, а не наклонятся;
- сквозняки и холод нужно избегать;
- при остеохондрозе каждые полгода необходимо посещать специалиста;
- спать нужно на ровной постели;
- стоит заниматься спортом;
- питаться нужно умеренно и полезными продуктами;
- бросить курить и пить спиртное;
- снизить стрессовые нагрузки;
- уделять много времени отдыху.
Источник: SustavSovet.ru
Читайте также
Вид:


Источник
Каждый из нас хотя бы раз в жизни сталкивался с таким явлением, как острая боль в зоне ребер. Причиной может стать невралгия, которая иначе обозначается защемлением межреберного нерва. Причин возникновения патологии множество, боль сосредотачивается между ребрами с левой или с правой стороны, а в некоторых случаях буквально пронизывает спину до поясницы. Болезнь появляется в результате поражений, возникающих в позвоночном столбе из-за сужения пространства между позвонками. Рассмотрим подробную информацию о данном заболевании.
Причины проблемы
Боль может возникать в подреберье, в области сердца и с правой стороны. В связи с этим фактором иногда врачам довольно сложно установить точный диагноз.
Факторы, которые могут спровоцировать недуг:
- проблемы с суставами — при повреждении двигательно-позвоночных разделов работа мышц нарушается;
- смещение межпозвоночных дисков;
- злокачественные или доброкачественные новообразования;
- чрезмерные физические нагрузки, патология может возникнуть в результате резких движений;
- сколиоз — из-за того, что искривляется позвоночник, некоторые органы начинают функционировать некорректно, в результате чего происходит защемление.
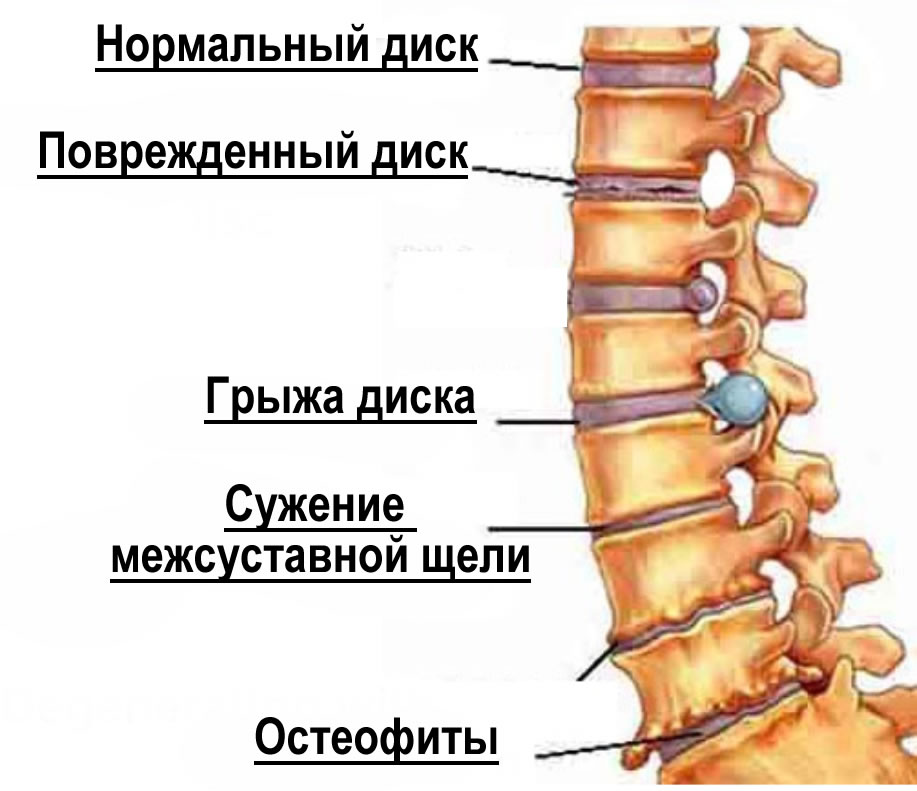
Реже заболевание может возникнуть в результате:
- болезней органов ЖКТ – язва, гастрит, колит;
- рассеянного склероза;
- сахарного диабета и чрезмерной массы тела;
- наличия аллергических реакций;
- в периоде острого гастроэнтероколита.
Защемление в левом боку (или справа) может образоваться после травмы, болезни подвержены люди, которые часто испытывают стресс, пребывают на холоде в течение длительного времени (переохлаждение). Ущемление может сопровождаться и рядом других симптомов, поскольку заболевание часто является следствием других недугов.
Для того чтобы узнать точную причину, необходимо обратиться к неврологу — этот специалист назначит диагностические мероприятия, а после получения результатов опишет план терапии.
Характерные симптомы
Наиболее распространенным симптомом является боль — ее сила будет зависеть от степени и локализации защемления нерва ребра. При этом стоит отметить ряд особенностей болевых ощущений:
- начинается остро и пронзительно, если у человека защемило в боку, он может даже не смочь разогнуться, многие эти ощущения сравнивают с ударом тока;
- через пару минут боль начинает проходить, но как только человек пытается двигаться — снова возвращается;
- обычно боль проявляется только с одной стороны — слева либо справа, в первом случае болезненные ощущения можно легко перепутать с болью в сердце;
- при вдохе боль возрастает — данный момент связан с тем, что грудная клетка расширяется;
- в месте ущемления может присутствовать чувство жжения, покалывания, снижение чувствительности.
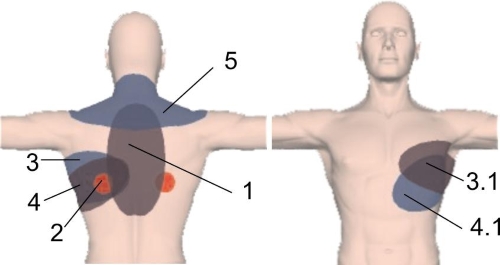
Помимо этого, стоит отметить, что патология при отсутствии своевременной терапии может привести к тому, что близкорасположенные органы начнут функционировать некорректно. У больного может появиться стенокардия, гипертония, тахикардия. Если были поражены нижние ребра — больному может показаться, что у него почечная колика.
Если вышеописанные признаки патологии были отмечены, необходимо как можно быстрее обратиться к квалифицированному специалисту.
Способы лечения
Всего можно выделить два метода терапии — консервативная, а также лечение с применением народных средств. Необходимо отметить, что лечение травами и лекарственными растениями будет актуальным только в качестве вспомогательной терапии.
Консервативной терапией можно устранить воспалительный процесс, снять боль. Направлена она также на устранение причины, которая спровоцировала появление болезни. Точную схему лечения доктор сможет назначить только после прохождения всех необходимых обследований.
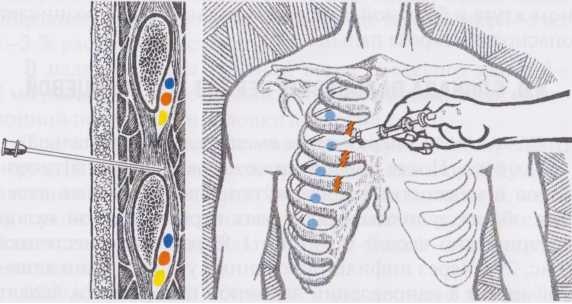
Рассмотрим, какие методы могут быть использованы в борьбе с болезнью:
- Применение анальгетиков для того, чтобы устранить боль. Популярными являются Нимесулид, Диклофенак, Нимесил. Назначают также миорелаксанты, а также витамины группы В. В некоторых случаях пациентам рекомендуют седативные препараты – Персен, Новопассит и т.д. Чтобы приобрести эти медикаментозные средства, рецепт не нужен.
- Использование обезболивающих, а также противовоспалительных мазей — Найз, Нурофен, Диклоран. Эти лекарственные средства позволяют устранить боль и нормализовать питание мягких тканей. Мазь наносить необходимо строго на участки тела, где пациент ощущает наиболее выраженный болевой синдром. Популярностью пользуются трансдермальные пластыри – Нанопласт, Вольтарен. Они также оказывают противовоспалительное действие, обезболивают. Анестетические мази – Финалгон, Меновазин устраняют боль, но лечащего эффекта не оказывают.
- Оперативное вмешательство. Применяют, если все вышеописанные методы оказались неэффективными. Специалист проводит операцию по декомпрессии нервного отростка, который был зажат. В некоторых случаях проводят спондилодез — если у человека присутствует смещение позвоночных дисков.
Также лечение может быть немедикаментозным. Его назначает, если острые симптомы были купированы — в таком случае терапия нужна для того, чтобы поскорее восстановить функцию участков, которые были поражены. Рассмотрим методы подробнее:

- физиотерапия — подразумевает применение магнитотерапии, лечение целебными водами и грязями, терапия лазером, электрофорез и т.д.;
- мануальная терапия — лечением занимается специалист, задача которого – восстановить связь между позвонками, снизить выраженность болевого синдрома, устранить защемление;
- лечебный массаж — нужен для устранения отечности, восстановления обменных процессов в организме;
- иглорефлексотерапия — специалист с применением тончайших игл воздействует на определенные зоны тела больного, для того чтобы устранить болевой синдром;
- ЛФК (лечебная физкультура) — специалист в индивидуальном порядке подбирает упражнения для пациентов с целью упрочнения мышечного корсета.
Также можно использовать народные способы лечения патологии. Популярностью пользуются настои на основе почек березы, настойки на остром перце, настой на листьях лавра. В качестве седативных средств подойдет настойка валерианы, ромашки. Приготовить настойки можно как в домашних условиях, так и приобрести в аптеке — для того, чтобы сэкономить время.
Профилактика
 Не исключены случаи рецидива болезни, поэтому пациентам необходимо соблюдать следующие правила:
Не исключены случаи рецидива болезни, поэтому пациентам необходимо соблюдать следующие правила:
- избегать чрезмерных нагрузок на позвоночник;
- следить за осанкой;
- приобрести ортопедические подушки, а также матрасы.
Кроме того, если есть чрезмерная масса тела — важно правильно питаться и следить за своим рационом. Врачи рекомендуют дополнительно включить витамины группы В, принимать минеральные комплексы. Вышеописанные меры профилактики помогут поддерживать хорошее состояние здоровья.
Источник